သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာ
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆိုသည်မှာ အဘယ်နည်း။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆိုသည်မှာ အာရုံကြောစနစ်ရှိ ဆဲလ်များမှ ပေါက်ပွားလာသော ကင်ဆာတစ်မျိုးဖြစ်သည်။ ကျန်းမာသော အာရုံကြောစနစ်ဆဲလ်များက ၎င်းတို့ဖွံ့ဖြိုးသင့်သလောက် မဖွံ့ဖြိုးသောအခါတွင် အဆိုပါကင်ဆာရောဂါ ဖြစ်ပေါ်လာသည်။ "သန္ဓေသားနာဗ့်ဆဲလ်များ" ဟုခေါ်သော ကင်ဆာဆဲလ်များသည် ဖွံ့ဖြိုးလာရမည့်အစား အစောပိုင်းဖွံ့ဖြိုးမှုအဆင့်တွင်သာ ရပ်တန့်နေကြသည်။ ၎င်းတို့သည် ကျန်းမာသော ပုံမှန်ဆဲလ်များ ဖြစ်မလာကြပါ။ ကင်ဆာဆဲလ်များ စတင်ကြီးထွားလာပြီး ၎င်းက အကျိတ်ကို ဖြစ်ပေါ်စေသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်ပွားသော လူနာများတွင် အကျိတ်တစ်ခုသာ ရှိနေနိုင်သည်။ သို့မဟုတ် သန္ဓေသားနာဗ့်ဆဲလ်များသည် ခန္ဓာကိုယ်၏ အခြားအစိတ်အပိုင်းများသို့ ပျံ့နှံ့သွားနိုင်သည်။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါကို ၅ နှစ်အောက် ကလေးများတွင် အများအားဖြင့် တွေ့ရှိရသည်။ ၎င်းသည် ကလေးများ၏ ဦးနှောက်အပြင်ဘက်၌ တွေ့ရအများဆုံး အစိုင်အခဲ အကျိတ်ဖြစ်သည်။
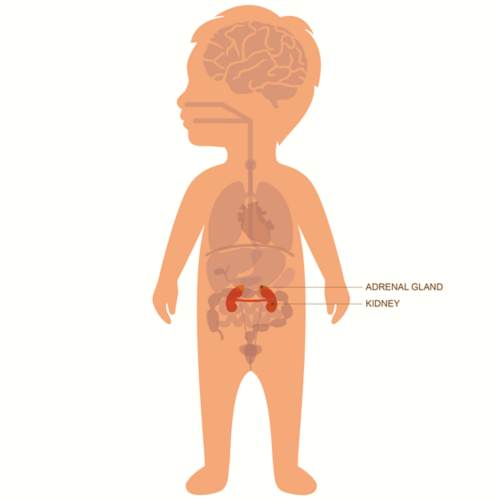
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာသည် ဝမ်းဗိုက်အတွင်းရှိ အက်ဒရီနယ်ဂလင်း သို့မဟုတ် အခြားသော အာရုံကြောဆဲလ်များတွင် စတင်ဖြစ်ပေါ်လေ့ရှိသည်။ ၎င်းသည် လည်ပင်း၊ ရင်ဘတ် သို့မဟုတ် တင်ပါးဆုံတွင်လည်း ဖြစ်ပေါ်နိုင်သည်။
ရောဂါလက္ခဏာများသည် အကျိတ် (သို့မဟုတ် ကင်ဆာပျံ့နှံ့သွားပါက အကျိတ်များ) ၏ တည်နေရာပေါ် မူတည်သည်။ ရောဂါလက္ခဏာများတွင် အကျိတ်အခဲဖြစ်ခြင်း၊ နာကျင်ခြင်း၊ အစားအသောက်ပျက်ခြင်း၊ ပင်ပန်းနွမ်းနယ်ခြင်းနှင့် စိတ်တိုဒေါသထွက်လွယ်ခြင်းတို့ ပါဝင်နိုင်သည်။
- သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်ပွားသော ကလေးငယ်အချို့သည် ကုသမှုမလိုအပ်ပါ။ ဆရာဝန်သည် အကျိတ်၏ တိုးတက်ကြီးထွားမှုကို အနီးကပ် စောင့်ကြည့်မည်ဖြစ်ပြီး တစ်ခါတစ်ရံတွင် အကျိတ်သည် သူ့အလိုလို ပျောက်သွားတတ်သည်။
- အချို့သော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါသည် ကလေးများသည် ခွဲစိတ်ရန်သာ လိုအပ်သည်။
- သို့သော် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်ပွားသော လူနာထက်ဝက်ခန့်သည် အန္တရာယ်များသော ရောဂါရှိသည်။ ၎င်းတို့သည် ကီမိုဆေးသွင်းကုထုံး၊ ခွဲစိတ်မှု၊ ဓာတ်ရောင်ခြည်ကုထုံးနှင့် ခုခံအားစနစ်ကို ပြုပြင်ခြင်းဖြင့် ကုသခြင်းများ ခံယူရန်လိုအပ်သည်။
အမေရိကန်ပြည်ထောင်စုတွင် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရှိကြောင်း စမ်းသပ်တွေ့ရှိသည့် ကလေးပေါင်း နှစ်စဉ် ၇၀၀ ခန့်ရှိပါသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာ၏ ရောဂါလက္ခဏာများ
ရောဂါလက္ခဏာများသည် ကင်ဆာတည်ရှိရာ နေရာပေါ်တွင် မူတည်သည်။ အောက်ပါတို့ပါဝင်နိုင်သည်-
- လည်ပင်း၊ ရင်ဘတ် သို့မဟုတ် ဝမ်းဗိုက်ရှိ အဖု သို့မဟုတ် အကျိတ်အခဲ
- မျက်လုံးများ စူထွက်နေခြင်း သို့မဟုတ် မျက်ကွင်းညိုခြင်း
- အစာအိမ်နာခြင်း
- စိတ်တိုဒေါသထွက်လွယ်ခြင်း
- အစားအသောက်ပျက်ခြင်း
- ဝမ်းချုပ်ခြင်း
- မောပန်းခြင်း
- ခြေထောက်အားနည်းခြင်း
အခြားလက္ခဏာများတွင် အောက်ပါတို့ ပါဝင်နိုင်ပါသည်-
- ဝမ်းလျှောခြင်း
- မျက်လုံးလှုပ်ရှားမှု ပြောင်းလဲခြင်း
- သွေးတိုးခြင်း
- ခေါင်းကိုက်ခြင်း
- ချောင်းဆိုးခြင်း
- အသက်ရှူရခက်ခြင်း
- ဖျားခြင်း
- အညိုအမည်းစွဲခြင်း
- ဟော်နာဆင်ဒရုန်း
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာသည် ရောဂါရှာဖွေမတွေ့ရှိမီ ခန္ဓာကိုယ်၏ အခြားအစိတ်အပိုင်းများသို့ ပျံ့နှံ့သွားတတ်သည်။
ဟော်နာဆင်ဒရုန်းဆိုသည်မှာ အဘယ်နည်း။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါသည် လူနာအချို့တွင် ဟော်နာဆင်ဒရုန်း ဖြစ်တတ်ကြသည် သို့မဟုတ် မျက်လုံးတစ်ဝိုက်ရှိ အာရုံကြောများ ပျက်စီးသွားကြသည်။ ရောဂါလက္ခဏာများတွင် အောက်ပါတို့ ပါဝင်နိုင်သည်-
- မျက်ခွံ ညွတ်ကျခြင်း
- သူငယ်အိမ်ကျဉ်းခြင်း
- မျက်နှာတစ်ခြမ်း ချွေးမထွက်နိုင်ခြင်း
ဟော်နာဆင်ဒရုန်းနှင့်ပတ်သက်၍ ပိုမိုလေ့လာရန်
အကျိတ်တည်နေရာ
|
ရောဂါလက္ခဏာများ
|
|---|
မျက်လုံး
|
မျက်လုံးစူထွက်ခြင်း၊ မျက်ကွင်းညိုခြင်း၊ အညိုအမည်းစွဲခြင်း၊ မျက်စိမမြင်ခြင်း
|
လည်ပင်း
|
အဖုအကျိတ် သို့မဟုတ် ရောင်ရမ်းခြင်း၊ ဟော်နာဆင်ဒရုန်း
|
ဝမ်းဗိုက်
|
အဖုအကျိတ်၊ အစားအသောက်ပျက်ခြင်း၊ အော့အန်ခြင်း၊ ဝမ်းချုပ်ခြင်း၊ နာကျင်ခြင်း
|
တင်ပါးဆုံ
|
ဝမ်းသွားသည့်အပြုအမူပြောင်းလဲခြင်း၊ အူ သို့မဟုတ် ဆီးအိမ် ပြဿနာများ
|
ကျောရိုး
|
အားနည်းခြင်း၊ သွက်ချာပါဒ
|
| အရိုး |
နာကျင်ခြင်း |
| ရိုးတွင်းခြင်ဆီ |
နာကျင်ခြင်း၊ မောပန်းနွမ်းနယ်ခြင်း၊ ပူလောင်ခြင်း |
| ရင်ဘတ် |
ဟော်နာဆင်ဒရုန်း |
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါ၏ အန္တရာယ်ရှိသော အချက်များနှင့် အကြောင်းရင်းများ
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာသည် ငယ်ရွယ်သော ကလေးများတွင် အဖြစ်အများဆုံးဖြစ်သည်။ ၎င်းသည် အမျိုးသမီးများထက် အမျိုးသားများတွင် အနည်းငယ် ပိုအဖြစ်များသည်။
လူနာအနည်းစု (၁-၂%) တွင် မျိုးရိုးလိုက်သော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်တတ်သည်။ ၎င်းသည် မိသားစုထဲတွင် မျိုးရိုးလိုက်၍ ဖြစ်ပွားနိုင်သည်။ ၎င်းသည် ALK သို့မဟုတ် PHOX2B ဗီဇပြောင်းလဲမှုကြောင့် ဖြစ်လေ့ရှိသည်။ သို့သော် အခြားသော မျိုးဗီဇပြောင်းလဲမှုများကလည်း မျိုးရိုးလိုက်သော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာနှင့် ဆက်စပ်နေသည်။
မျိုးရိုးလိုက်သော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါအကြောင်း ပိုမိုလေ့လာရန်
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါကို ရှာဖွေဖော်ထုတ်ခြင်း
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာကို ရှာဖွေဖော်ထုတ်သည့်အခါ ဆရာဝန်များသည် စမ်းသပ်မှု အမျိုးအစားများစွာကို အသုံးပြုသည်။ အောက်ပါ စမ်းသပ်မှုများ ပါဝင်နိုင်သည်-
- ရုပ်ပိုင်းဆိုင်ရာစစ်ဆေးမှုနှင့် ကျန်းမာရေးမှတ်တမ်း
- သွေးဥဆဲလ်အရေအတွက်၊ ကျောက်ကပ်နှင့် အသည်း လုပ်ဆောင်ချက်တို့ကို စစ်ဆေးရန် သွေးစစ်ဆေးမှုများ
- ဗင်နီလိုင်းမန်ဒီလစ် အက်ဆစ် (VMA) နှင့် ဟိုမိုဗင်နီလစ် အက်ဆစ် (HVA) ရှိ၊ မရှိ ရှာဖွေရန် ဆီးစစ်ဆေးမှုများ။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာများမှ ထုတ်လုပ်သော ဟော်မုန်းများဖြစ်သည့် ကက်တဲကိုလမင်းများ ကွဲထွက်ခြင်းဖြင့် VMA နှင့် HVA တို့ ထွက်ရှိလာသည်။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါဝေဒနာရှင် ကလေးများတွင် VMA နှင့် HVA ပမာဏများ မြင့်မားလေ့ရှိသည်။ ဤဓာတ်များသည် ကုသမှုအပေါ် တုံ့ပြန်မှုကို စောင့်ကြည့်စစ်ဆေးရန် ကူညီပေးနိုင်သည်။
- မှတ်ဉာဏ်၊ အမြင်အာရုံ၊ အကြားအာရုံ၊ ကြွက်သားကြံ့ခိုင်မှု၊ ဟန်ချက်ညီမှု၊ ချိတ်ဆက်လုပ်ဆောင်မှုနှင့် တုံ့ပြန်မှုများအပါအဝင် ဦးနှောက်နှင့် အာရုံကြောဆိုင်ရာ လုပ်ဆောင်ချက်ကို တိုင်းတာရန် အာရုံကြောဆိုင်ရာ စစ်ဆေးမှုတစ်ခု
- အကျိတ်(များ)၏ အရွယ်အစားနှင့် တည်နေရာကို လေ့လာရန် ပုံရိပ်ဖော်စစ်ဆေးမှုများ
MIBG စကန်ဆိုသည်မှာ အဘယ်နည်း။
MIBG ဆိုသည့်စာလုံးများသည် မီတာ-အိုင်အိုဒိုဘန်ဇိုင်းယ်ဂွာနဒင်းကို ကိုယ်စားပြုခြင်းဖြစ်ပြီး သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆဲလ်အများစုက စုပ်ယူသည့် ပရိုတင်းတစ်ခု ဖြစ်ပါသည်။ MIBG ပါဝင်သည့် ခြေရာခံပစ္စည်းကို လူနာအား ထိုးပေးသည်။ အထူးကင်မရာတစ်လုံးသည် ခန္ဓာကိုယ်ပုံရိပ်များကို ဖန်တီးပြီး ဆဲလ်များရယူထားသည့် MIBG ရှိရာနေရာကို အသားပေးဖော်ပြပါသည်။ စကန်သည် ခန္ဓာကိုယ်တစ်ဝန်းရှိ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆဲလ်များကို ပြသနိုင်ပါသည်။
ဆရာဝန်များသည် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါကို ရှာဖွေရန်နှင့် ကုသရန် အရေးကြီးသော လက္ခဏာအင်္ဂါရပ်များအတွက် အကျိတ်ကို လေ့လာကြပါမည်။ အချို့သောအကျိတ်များသည် ပျံ့ပွားလွယ်ပြီး ပြင်းထန်သောကုထုံးကို လိုအပ်သည်။ ဆဲလ်များ၏ ပုံပန်းသွင်ပြင်နှင့် အကျိတ်တွင် ဗီဇပြောင်းလဲမှုအချို့ရှိ၊ မရှိကိုကြည့်ပြီး အကျိတ်က ကုသမှုအပေါ် မည်သို့တုံ့ပြန်နိုင်သည်ကို ဆရာဝန်များက ခန့်မှန်းနိုင်သည်။
အကျိတ်၏ လက္ခဏာအင်္ဂါရပ်များနှင့် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါ ကြိုတင်ခန့်မှန်းချက်
ဇီဝဗေဒနှင့် အကျိတ်တစ်ရှူးဗေဒတို့သည် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာ ဖြစ်နိုင်ခြေနှင့် ရောဂါကြိုတင်ခန့်မှန်းချက်အပေါ် သက်ရောက်မှုရှိသည်။
အကျိတ်၏ အချို့သော မျိုးရိုးဗီဇဆိုင်ရာ လက္ခဏာအင်္ဂါရပ်များသည် ရောဂါဖြစ်နိုင်ခြေပိုများခြင်းနှင့် ဆက်စပ်နေသည်။ ၎င်းတို့တွင် အောက်ပါတို့ ပါဝင်သည်-
- MYCN အခြေအနေ – MYCN သည် ဆဲလ်များတွင်ရှိသော မျိုးဗီဇတစ်မျိုးဖြစ်သည်။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆဲလ်များတွင် ဤမျိုးဗီဇ၏ ပုံတူဆဲလ်များစွာ ရှိနိုင်သည်။ ၎င်းကို MYCN ပွားများမှုဟုခေါ်သည်။ ဆိုလိုသည်မှာ အကျိတ်ဆဲလ်များသည်-
- ကုသပျောက်ကင်းရန် များစွာပိုမိုခဲယဉ်းသည်
- ပျံ့နှံ့နိုင်ခြေပိုများသည်
- ကုသပြီးသည့်အခါ ပြန်ဖြစ်နိုင်ခြေ ပိုများသည်
- အကျိတ်ခရိုမိုဆုန်းများတွင် ပြောင်းလဲမှုများ - ဆဲလ်အားလုံးတွင် ခရိုမိုဆုန်းများရှိသည်။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆဲလ်များတွင် ခရိုမိုဆုန်းအားလုံး သို့မဟုတ် တစ်စိတ်တစ်ပိုင်း ဆုံးရှုံးနိုင်သည် သို့မဟုတ် ရရှိနိုင်သည်။ အချို့သော ပြောင်းလဲမှုများသည် အကျိတ်ကို ပိုမိုပျံ့ပွားလွယ်စေသည်။
- မျိုးရိုးဗီဇပြောင်းလဲမှုများ - အချို့သော မျိုးရိုးဗီဇပြောင်းလဲမှုများသည် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာကို ပိုမိုပျံ့ပွားလွယ်စေသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောက်ရှိမှု အဆင့်များ
နိုင်ငံတကာ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာ ဖြစ်နိုင်ခြေအုပ်စု အဆင့်သတ်မှတ်စနစ် (INRGSS) ကို အသုံးပြု၍ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာကို အဆင့်ခွဲခြားပါသည်။ အောက်ပါအချက်များအပေါ် အခြေခံ၍ အဆင့်ခွဲခြားပါသည်-
- အကျိတ်တည်နေရာ
- အနီးအနားရှိ ကိုယ်အင်္ဂါများပေါ်တွင် သက်ရောက်မှု
- ရောဂါပျံ့နှံ့မှု
| အဆင့် |
ရောဂါပျံ့နှံ့မှု |
|---|
L1 အဆင့်
နေရာကွက်၍ ဖြစ်ပွားပြီး မပျံ့နှံ့သေးခြင်း |
အကျိတ်သည် စတင်သည့်နေရာမှ ပျံ့နှံ့မှုမရှိသေးပါ။ အနီးအနားရှိ အရေးကြီးသော ကိုယ်အင်္ဂါများကို ထိခိုက်ခြင်းမရှိပါ။ လည်ပင်း၊ ရင်ဘတ်၊ ဝမ်းဗိုက် သို့မဟုတ် တင်ပါးဆုံကဲ့သို့သော ခန္ဓာကိုယ်နေရာတစ်ခုတွင်သာ ကွက်၍ဖြစ်ပွားသည်။ |
L2 အဆင့်
နေရာကွက်၍ ဖြစ်ပွားပြီး မပျံ့နှံ့သေးခြင်း |
အကျိတ်နှင့်ဝေးသော ခန္ဓာကိုယ်အစိတ်အပိုင်းများသို့ အကျိတ်မပျံ့သေးပါ။ သို့သော် စစ်ဆေးမှုများအရ အကျိတ်သည် အနီးအနားရှိ နေရာများနှင့် ကိုယ်အင်္ဂါများဆီသို့ ပိုမိုပျံ့ပွားလွယ်နေသည်ကို ပြသသည်။ ဤအရာများသည် "ပုံများဖြင့်ပြထားသော အန္တရာယ်ဖြစ်နိုင်ခြေ အချက်များ" ဖြစ်သည်။ အကျိတ်သည် အနီးအနားတွင် ပျံ့နှံ့ခြင်း ရှိကောင်းရှိနိုင်သည်။ |
M အဆင့်
ခန္ဓာကိုယ်အစိတ်အပိုင်းတစ်ခုမှ အခြားတစ်ခုသို့ ပျံ့နှံ့ခြင်း |
အကျိတ်သည် ခန္ဓာကိုယ်၏အဝေးရှိ အစိတ်အပိုင်းများသို့ ပျံ့နှံ့ပြီး ဖြစ်ပါသည်။ ဤတွင် MS အဆင့်အကျိတ်များမှလွဲ၍ ပျံ့ပွားတတ်သောရောဂါအားလုံး ပါဝင်သည်။ |
MS အဆင့်
ခန္ဓာကိုယ်အစိတ်အပိုင်းတစ်ခုမှ အခြားတစ်ခုသို့ ပျံ့နှံ့ခြင်း |
အသက် ၁၈ လအောက် ကလေးငယ်များအတွက်- ကင်ဆာပျံ့နှံ့မှုသည် အရေပြား၊ အသည်း သို့မဟုတ် ရိုးတွင်းခြင်ဆီ၏ ၁၀% အောက်တွင်သာ ဖြစ်ပွားသည်။ |
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်နိုင်ခြေအုပ်စုများ
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာကို အမျိုးအစားခွဲပြီး ကုသမှုများကို အစီအစဉ်ဆွဲရန် ဆရာဝန်များသည် အန္တရာယ်ဖြစ်နိုင်ခြေအုပ်စုများကို အသုံးပြုသည်။ အန္တရာယ်ဖြစ်နိုင်ခြေအုပ်စု ၃ ခုရှိပါသည်-
- အန္တရာယ်နိမ့်
- အန္တရာယ်ဖြစ်နိုင်ခြေအသင့်အတင့်
- အန္တရာယ်မြင့်
အန္တရာယ်မြင့် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆိုသည်မှာ ကင်ဆာသည် ပျောက်ကင်းအောင် ကုသရန် ခက်ခဲပြီး ပြန်ဖြစ်ရန် အလားအလာများသည်ကို ဆိုလိုသည်။ အန္တရာယ်မြင့် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါကို ခံစားနေရပြီး ပြင်းထန်သော ကုထုံးခံယူရန် လိုအပ်သည့် ကလေးများ။
အန္တရာယ်ဖြစ်နိုင်ခြေအုပ်စုများသည် အောက်ပါတို့အပါအဝင် အကြောင်းအချက်များအပေါ် အခြေခံသည်-
- လူနာ၏ အသက်အရွယ်
- ရောဂါအဆင့်
- အကျိတ်၏ သွင်ပြင်လက္ခဏာများ
ကလေးကင်ဆာဗေဒအုပ်စုမှ ရောဂါပြန်ပေါ်နိုင်ခြေအုပ်စုများအကြောင်း ဆက်လက်လေ့လာပါ။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာကို ကုသခြင်း
ကုသသည့်နည်းလမ်းသည် သတ်မှတ်ထားသော အန္တရာယ်ဖြစ်နိုင်ခြေအုပ်စုပေါ်တွင် မူတည်သည်။ ကုသသည့်နည်းလမ်း ရွေးချယ်စရာများတွင် အောက်ပါတို့ ပါဝင်နိုင်သည်-
အလွန်ငယ်ရွယ်ပြီး အန္တရာယ်နည်းသော လူနာများတွင် ပြင်းထန်သောကုသမှုအစား စောင့်ကြည့်လေ့လာခြင်း ဆက်လုပ်နိုင်ပါသည်။ တစ်ခါတစ်ရံ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာသည် သူ့အလိုလို ပျောက်ကင်းနိုင်ပါသည်။ (အကျိတ်ကြီးထွားမှုဆုတ်ယုတ်ခြင်း) သို့သော် သူ့အလိုအလို ပျောက်ကင်းခြင်းမှာ ကြုံတောင့်ကြုံခဲဖြစ်သည်။ အကျိတ်ကြီးထွားလာမှု ရှိ၊ မရှိ သိရှိရန်အတွက် လူနာများကို အနီးကပ် စောင့်ကြည့်ပါသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဖြစ်ပွားသော လူနာများအား လက်တွေ့စမ်းသပ်ကုသမှု၏ တစ်စိတ်တစ်ပိုင်းအဖြစ် ကုသစောင့်ရှောက်မှုပေးနိုင်ပါသည်။ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါ ကုသမှုများကို အန္တရာယ်ဖြစ်နိုင်ခြေ အုပ်စုများအပေါ် အခြေခံ၍ အစီအစဉ်ရေးဆွဲသည်-
| ဖြစ်နိုင်ခြေအန္တရာယ်အမျိုးအစား |
လူနာအသစ် % |
အဓိက ကုသမှုများ |
ရောဂါကြိုတင်ခန့်မှန်းချက် |
|---|
| ရောဂါဖြစ်နိုင်ခြေ နည်းပါးမှု |
၄၀% |
စောင့်ကြည့်လေ့လာခြင်း
ခွဲစိတ်ကုသခြင်း |
အသက်ရှင်နိုင်ခြေ ၉၈% ခန့် |
| ရောဂါဖြစ်နိုင်ခြေ အသင့်အတင့်ရှိခြင်း |
၁၅% |
ခွဲစိတ်ကုသခြင်း
ကီမိုဆေးသွင်းကုထုံး |
အသက်ရှင်နိုင်ခြေ ၉၅% ခန့် |
| ရောဂါဖြစ်နိုင်ခြေ မြင့်မားခြင်း |
၄၅-၅၀% |
ခွဲစိတ်ကုသခြင်း
ကီမိုဆေးသွင်းကုထုံး
ပင်မဆဲလ်အစားထိုးမှုနှင့် ဆေးပမာဏမြင့်ကီမိုဆေးသွင်းခြင်း ကုထုံး
ဓာတ်ရောင်ခြည်ကုထုံး
ခုခံအားစနစ်ကို ပြုပြင်ခြင်းဖြင့် ကုသခြင်း
အိုင်ဆိုထရက်တီနိုအင် |
အသက်ရှင်သန်မှု ၆၀% အောက် |
-
ကင်ဆာကို တတ်နိုင်သမျှ ဖယ်ရှားရန်အတွက် ခွဲစိတ်ကုသခြင်းကို အသုံးပြုပါသည်။ သို့သော် အခြားအကျိတ်အမျိုးအစားများနှင့်မတူဘဲ အကျိတ်အားလုံးကိုဖယ်ရှားပစ်ရန် မလိုအပ်ပါ။ ယင်းအစား အနီးအနားရှိ ကိုယ်အင်္ဂါများ သို့မဟုတ် ဖွဲ့စည်းပုံများကို မထိခိုက်စေဘဲ အကျိတ်များကို တတ်နိုင်သမျှ ဖယ်ရှားရန်မှာ အဓိကဖြစ်သည်။ အန္တရာယ်နည်းသော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါဝေဒနာရှင် လူနာများကို ခွဲစိတ်ကုသမှုတစ်မျိုးတည်းဖြင့် ကုသနိုင်သည်။
-
ကီမိုဆေးသွင်းကုထုံး (“ကီမို”) သည် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာအတွက်၊ အထူးသဖြင့် အန္တရာယ်ဖြစ်နိုင်ခြေ အသင့်အတင့်နှင့် အန္တရာယ်များသော ရောဂါများအတွက် အဓိက ကုထုံးဖြစ်သည်။ ကီမိုဆေးသွင်းကုထုံးသည် ကင်ဆာဆဲလ်၏ DNA ကို ပျက်စီးစေခြင်းဖြင့် လုပ်ဆောင်သည်။ ဤကုထုံးသည် ကင်ဆာဆဲလ်များ မကြီးထွားစေရန်နှင့် ကင်ဆာဆဲလ် အသစ်မဖြစ်ပွားစေရန် တားဆီးပေးသည်။
ကီမိုဆေးသွင်းကုထုံးဆိုင်ရာ ဆေးဝါး အမျိုးအစားများစွာကို ကင်ဆာရောဂါ ကုသရန်အတွက် အသုံးပြုသည်။ ဆေးထိုးခြင်းဖြင့် ကီမိုဆေးသွင်းကုထုံးကို လုပ်ဆောင်ပေးသည်။ အန္တရာယ်များသော ရောဂါရှိနေသည်ဆိုလျှင် ခွဲစိတ်ကုသခြင်းမလုပ်မီ အကျိတ်ကိုပို၍သေးငယ်စေရန်အတွက် ကီမိုဆေးသွင်းခြင်း လုပ်ဆောင်ပေးသည်။ ကျန်ရှိသော ကင်ဆာဆဲလ်များကို သတ်ရန်နှင့် အကျိတ်ပြန်ဖြစ်မလာစေရန် ခွဲစိတ်မှုပြုလုပ်ပြီးနောက်တွင်လည်း ကီမိုဆေးသွင်းပေးသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာအတွက် အသုံးပြုထားသည့် ကီမိုဆေးသွင်းကုထုံး ဆေးဝါးများတွင် ကာဘိုပလတ်တင်၊ ဆိုက်ကလိုဖော့စဖာမိုက်၊ ဒိုဆိုရူဘီဆင်၊ အက်တိုပိုဆိုက်၊ တိုပိုတီကန်၊ စစ်ပလတ်တင်နှင့် ဗင်ခရစ်စတင်းတို့ ပါဝင်သည်။
-
အန္တရာယ်များသော သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါဝေဒနာရှင် ကလေးများသည် ကုထုံးခံယူသည့် ဒုတိယအဆင့်အတွင်း ပင်မဆဲလ်အစားထိုးမှုနှင့် ဆေးပမာဏမြင့် ကီမိုဆေးသွင်းကုထုံး (ပေါင်းစပ်ကုထုံးဟု ခေါ်သည်) ကို ရရှိသည်။ ကုထုံးစတင်ခါနီးတွင် လူနာထံမှ ပင်မဆဲလ်များကို ပင်မဆဲလ်အစားထိုးချိန်အတွင်း အသုံးပြုရန်အတွက် အေးခဲထားသည်။
ပေါင်းစပ်ကုထုံးအတွင်း ကျန်ရှိသော ကင်ဆာဆဲလ်များကို အမြစ်ဖြတ်ရန်အတွက် လူနာသည် ဆေးပမာဏမြင့် ကီမိုဆေးသွင်းကုထုံးကို ခံယူရသည်။ ဤကီမိုဆေးသွင်းကုထုံးသည် လူနာ၏ ပုံမှန်သွေးဆဲလ်ပမာဏကို လွန်စွာကျဆင်းစေပါသည်။ ထို့နောက် လူနာသည် ဤဆေးပမာဏမြင့် ကုထုံးမှတစ်ဆင့် ၎င်းတို့၏ ရိုးတွင်းခြင်ဆီဆဲလ်များကို အစားထိုးရန် ၎င်းတို့၏ သိမ်းဆည်းထားသော ပင်မဆဲလ်များ ဖြည့်သွင်းမှုကို ခံယူပါသည်။ ဤကုသမှုကို နှစ်ကြိမ်လုပ်ဆောင်ပေးပြီး “နှစ်ခုတွဲအစားထိုးကုသမှု" ဟု ခေါ်လေ့ရှိသည်။
အစားထိုးကုသမှုအတွင်း အသုံးပြုသော ကီမိုဆေးသွင်းကုထုံးတွင် သီယိုတီပါး၊ ဆိုက်ကလိုဖော့စဖာမိုက်၊ ကာဘိုပလတ်တင်၊ အက်တိုပိုဆိုက်နှင့် မယ်ဖလန်တို့ ပါဝင်သည်။
-
ဓာတ်ရောင်ခြည်ကုထုံးကို သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အန္တရာယ်များသော အာရုံကြောကင်ဆာကို ကုသနေစဉ်အတွင်း အသုံးပြုလေ့ရှိသည်။ ကင်ဆာ စတင်ဖြစ်ပွားရာ အကျိတ်ဆီသို့ ဓာတ်ရောင်ခြည်ဖြင့် အမြဲကုသပေးသည်။ တစ်ခါတစ်ရံ ၎င်းကို ကင်ဆာ ပျံ့နှံ့သည့် နေရာအချို့တွင်လည်း အသုံးပြုသည်။ ဓာတ်ရောင်ခြည်ကုထုံးသည် အကျိတ်ဆဲလ်များ၏ DNA ကို ပျက်စီးစေခြင်းဖြင့် ကင်ဆာဆဲလ်များကို သတ်ရန် ကူညီပေးသည်။
-
ခုခံအားစနစ်ကို ပြုပြင်ခြင်းဖြင့် ကုသခြင်းသည် သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အန္တရာယ်များသော အာရုံကြောကင်ဆာအတွက် အရေးပါသော ကုသမှုဖြစ်သည်။ မိုနိုကလိုနယ်ပဋိဆေးဝါးကို ထိုးပေးသည်။ ဤပဋိဆေးဝါးသည် ခန္ဓာကိုယ်အနှံ့ လှည့်လည်သွားလာပြီး သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာဆဲလ်များတွင် တွယ်ကပ်သည်။ ၎င်းသည် အကျိတ်ဆဲလ်များကို တိုက်ထုတ်နိုင်စေရန်အတွက် ခုခံအားစနစ်အား လှုံ့ဆော်ပေးသည့်အရာအဖြစ် လုပ်ဆောင်သည်။
ထို့နောက် သဘာဝအလျောက် ချေမှုန်းဆဲလ်များဟုခေါ်သော သွေးဖြူဥဆဲလ်အမျိုးအစားကို တိုးစေရန် ဆေးထိုးပေးသည်။ ဤခုခံအားဆဲလ်များသည် ခန္ဓာကိုယ်အနှံ့ လှည့်လည်သွားလာပြီး အကျိတ်ဆဲလ်များတွင် ကပ်တွယ်နေသည့် ပဋိဆေးဝါးကို ရှာဖွေသည်။ ထို့နောက် သဘာဝအလျောက် ချေမှုန်းဆဲလ်များသည် အကျိတ်ဆဲလ်များကို ဖျက်ဆီးပစ်သည်။
-
လေှျာ activated

(၁/၄) CT စကန်ဖတ်ချက်တွင် ကုသမှုမစတင်မီ လူနာ၏ ရင်ဘတ်ရှိ သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အကျိတ်ကို ပြသပါသည်။
-
လေှျာ activated

(၂/၄) ပထမအကြိမ် ဆေးပတ်ပြည့်အောင် ကီမိုဆေးသွင်းပြီးနောက် အကျိတ်သည် ပိုသေးငယ်သွားသည်။
-
လေှျာ activated

(၃/၄) ဒုတိယအကြိမ် ဆေးပတ်ပြည့်အောင် ကီမိုဆေးသွင်းပြီးနောက် အကျိတ်မှာ ပို၍ပင်သေးငယ်လာပါသည်။
-
လေှျာ activated

(၄/၄) စကန်ဖတ်ချက်တွင် အကျိတ်ဖယ်ရှားရန် ခွဲစိတ်ကုသပြီးနောက် လူနာ၏ ရင်ဘတ်ကို ပြသထားသည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာအတွက် ရောဂါကြိုတင်ခန့်မှန်းချက်
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာ သက်သာပျောက်ကင်းမှုသည် အောက်ပါတို့ကဲ့သို့ အချက်များစွာအပေါ် မူတည်ပါသည်-
- ရောဂါရှာဖွေတွေ့ရှိချိန် ကလေး၏အသက်အရွယ်
- အန္တရာယ်ရှိသောအုပ်စု
- အကျိတ်၏ မျိုးရိုးဗီဇ
- ကင်ဆာပျံ့နှံ့ခြင်းရှိ၊ မရှိ
- ကုသမှုကို အကျိတ်၏ တုံ့ပြန်ပုံ
- ကင်ဆာပြန်ဖြစ်၊ မဖြစ် (ပြန်ပေါ်ခြင်းရှိ၊ မရှိ)
သင့်ကလေး၏ ဆရာဝန်သည် သင့်ကလေး၏ သီးခြားကျန်းမာရေးကိစ္စနှင့်ပတ်သက်၍ အကောင်းဆုံး အချက်အလက်ပေးနိုင်သူ ဖြစ်သည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အကျိတ်ဖြစ်ပွားသော လူနာများအတွက် ပံ့ပိုးကူညီမှု
ရောဂါပြန်ဖြစ်၊ မဖြစ် စောင့်ကြည့်စစ်ဆေးခြင်း
လူနာများသည် ကုသမှု ပြီးဆုံးပြီးနောက် ရောဂါပြန်ဖြစ်၊ မဖြစ် စောင့်ကြည့်စစ်ဆေးရန်အတွက် နောက်ဆက်တွဲ ကုသစောင့်ရှောက်မှုကို လိုအပ်ပါသည်။ ဆေးကုသမှုအဖွဲ့သည် တိကျသော စစ်ဆေးမှုများနှင့် ၎င်းတို့၏ အချိန်ဇယားကို အကြံပြုပါမည်။
အန္တရာယ်များသော ရောဂါမရှိသည့် လူနာများတွင် ရောဂါပြန်ဖြစ်နိုင်ခြေသည် ၅–၁၅% ဖြစ်သည်။ အန္တရာယ်များသော လူနာများတွင် ရောဂါပြန်ဖြစ်နိုင်ခြေသည် ၅၀% ခန့်ဖြစ်သည်။ ကုသမှုခံယူပြီးနောက် ပထမ ၂ နှစ်အတွင်း ရောဂါပြန်ဖြစ်လေ့ရှိသည်ကို အများဆုံးတွေ့ရသည်။ ကုသမှု ပြီးဆုံးပြီးနောက် ၅ နှစ်အကြာတွင် ကင်ဆာရောဂါ လက္ခဏာမပြသည့်အခါ ရောဂါပြန်ဖြစ်ခဲပါသည်။
ကင်ဆာရောဂါ ကုသပြီးနောက် ကျန်းမာရေး
ကီမိုဆေးသွင်းခြင်း ကုထုံး သို့မဟုတ် ဓာတ်ရောင်ခြည်ကုထုံးဖြင့် ကုသပြီး ရောဂါသက်သာပျောက်ကင်းသွားသူများတွင် ကုထုံး၏ ရေရှည်နှင့် နောက်ဆက်တွဲ ဆိုးကျိုးများ ခံစားရခြင်းရှိ၊ မရှိကို စောင့်ကြည့်သင့်သည်။ ကုသမှုကြောင့် ဖြစ်ပွားနိုင်သည့် ပြဿနာများတွင် အကြားအာရုံ ဆုံးရှုံးခြင်း၊ နှလုံးဆိုင်ရာ ပြဿနာများ၊ သိုင်းရွိုက် ပြဿနာများ၊ ကြီးထွားနှုန်း ကျဆင်းခြင်း၊ အရိုးသိပ်သည်းဆ လျော့ကျခြင်းနှင့် ကျောက်ကပ် ထိခိုက်မှုတို့ ပါဝင်နိုင်သည်။
ရောဂါသက်သာပျောက်ကင်းသွားသူ ၂၅% ခန့်တွင် ရောဂါရှာဖွေတွေ့ရှိပြီးနောက် ၂၅ နှစ်ကြာအထိ ပြင်းထန်သော နာတာရှည် ကျန်းမာရေး အခြေအနေများရှိကြောင်း ကလေးကင်ဆာရောဂါမှ သက်သာပျောက်ကင်းသွားသူများဆိုင်ရာ လေ့လာမှုအရ သိရသည်။
ကုထုံးကုသမှုခံယူပြီးနောက် နှစ်ပေါင်းများစွာမှ ဖြစ်ပေါ်လာနိုင်သည့် ကျန်းမာရေးပြဿနာများရှိ၊ မရှိ စောင့်ကြည့်ရန် အခြေခံကျန်းမာရေးစောင့်ရှောက်မှု ဆရာဝန်၏ ပုံမှန်ဆေးစစ်မှုများသည် အရေးကြီးပါသည်။
သင့်ကလေး၏ပြုစုစောင့်ရှောက်ရေးအဖွဲ့သည် ကုသမှု ပြီးဆုံးပြီးနောက် ရောဂါသက်သာပျောက်ကင်းသွားသူ ကုသစောင့်ရှောက်ရေး အစီအစဉ်ကို သင့်အား ပေးထားသင့်သည်။ ဤအစီရင်ခံစာတွင် ကျန်းမာရေးနှင့် ညီညွတ်သော နေထိုင်မှု ပုံစံအတွက် လိုအပ်သော စစ်ဆေးမှုများနှင့် အကြံပြုချက်များ ပါဝင်ပါမည်။
သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာနှင့်ပတ်သက်သော အဓိကအချက်များ
- သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာသည် သန္ဓေသားနာဗ့်ဆဲလ်များဟုခေါ်သည့် အာရုံကြောဆဲလ်များမှ ပေါက်ပွားလာသည့် ကင်ဆာတစ်မျိုးဖြစ်သည်။ ၎င်းသည် အသက် ၅ နှစ်အောက် ကလေးများတွင် အဖြစ်အများဆုံး ကင်ဆာအကျိတ်ဖြစ်သည်။
- သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါလက္ခဏာများသည် အကျိတ်ဖြစ်ပွားရာနေရာပေါ်တွင် မူတည်သော်လည်း အကျိတ်အခဲဖြစ်ခြင်း၊ နာကျင်ခြင်း၊ အစားအသောက်ပျက်ခြင်းနှင့် စိတ်တိုဒေါသထွက်လွယ်ခြင်း လက္ခဏာများ ပါဝင်နိုင်ပါသည်။
- သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါအတွက် ကုသမှုသည် အသက်အရွယ်၊ အကျိတ်၏ လက္ခဏာအင်္ဂါရပ်များနှင့် ရောဂါအဆင့်တို့အပေါ် မူတည်ပါသည်။
- ကုသမှုများတွင် ခွဲစိတ်ကုသခြင်း၊ ကီမိုဆေးသွင်းကုထုံး၊ ဓာတ်ရောင်ခြည်ကုထုံးနှင့် ခုခံအားစနစ်ကို ပြုပြင်ခြင်းဖြင့် ကုသခြင်းတို့ ပါဝင်နိုင်သည်။
- သန္ဓေသားနာဗ့်ဆဲလ်များပါရှိသည့် အာရုံကြောကင်ဆာရောဂါမှ သက်သာပျောက်ကင်းသွားသူများသည် ကုသမှု ပြီးဆုံးပြီးနောက် စောင့်ကြည့်စစ်ဆေးခြင်းနှင့် နောက်ဆက်တွဲ ကုသစောင့်ရှောက်မှုတို့ကို လိုအပ်ပါသည်။
—
ပြန်လည်သုံးသပ်သည့်ရက်စွဲ- နိုဝင်ဘာလ ၂၀၂၃ ခုနှစ်
-
 ကိုယ်ခံစွမ်းအားကုထုံး
ကိုယ်ခံစွမ်းအားကုထုံး
ကိုယ်ခံစွမ်းအားကုထုံးဆိုသည်မှာ ကင်ဆာရောဂါကို တိုက်ခိုက်ရန် ကိုယ်ခံအားစနစ်ကို အသုံးပြုသည့် ကင်ဆာကုသနည်းတစ်ခု ဖြစ်ပါသည်။ ဤကုထုံးသည် ကိုယ်ခံအားစနစ်က ကင်ဆာဆဲလ်များကို ရှာဖွေတွေ့ရှိပြီး တိုက်ခိုက်နိုင်အောင် သို့မဟုတ် ကင်ဆာရောဂါအပေါ် ကိုယ်ခံအားဖြင့် ပိုမိုတုံ့ပြန်နိုင်အောင် ကူညီပေးပါသည်။
-
 MIBG ကွန်ပျူတာဓာတ်မှန်ပုံရိပ်စစ်ဆေးမှု စကန်
MIBG ကွန်ပျူတာဓာတ်မှန်ပုံရိပ်စစ်ဆေးမှု စကန်
MIBG စကန်သည် အကျိတ်အမျိုးအစားအချို့ကို ရောဂါရှာဖွေရန်နှင့် နေရာရှာရန် ကူညီပေးသည့် စမ်းသပ်မှုတစ်ခု ဖြစ်သည်။ ၎င်းသည် ကင်ဆာက ကုထုံးကို တုံ့ပြန်ချိန်ကိုလည်း ပြသနိုင်သည်။
-
 ဘေးထွက်ဆိုးကျိုးများ
ဘေးထွက်ဆိုးကျိုးများ
ကင်ဆာကုသမှုများကြောင့် ဖြစ်ပေါ်လာသော ကျန်းမာရေးပြဿနာများကို ဘေးထွက်ဆိုးကျိုးများဟု ခေါ်သည်။ ဆရာဝန်များသည် ဘေးထွက်ဆိုးကျိုးများအားတတ်နိုင်သမျှထိန်းချုပ်ထားသည်နှင့်အညီကင်ဆာကိုလည်း ထိရောက်စွာကုသနိုင်ရန်ကုသမှုများကို စီစဉ်သည်။