菜单
关闭
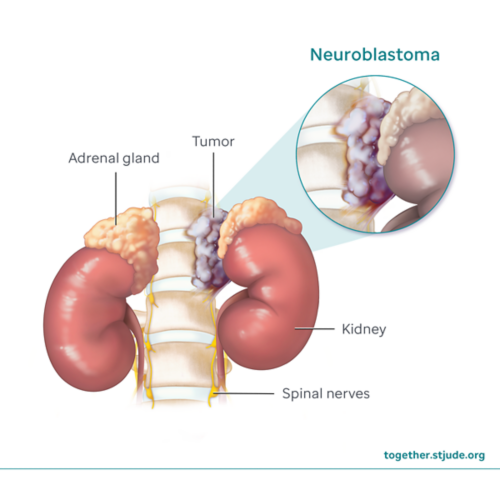
神经母细胞瘤通常形成于位于肾脏上方的肾上腺的神经组织中。
神经母细胞瘤是一种源自未成熟神经细胞(神经母细胞)的儿童癌症。它最常形成于 肾上腺,即位于肾脏上方的两个小器官 神经母细胞瘤也可能源自腹部、胸部、颈部或骨盆的神经细胞。
神经母细胞瘤患者可能仅有一个肿瘤,也可能出现癌细胞扩散至身体其他部位(如骨骼、骨髓、肝脏或皮肤)的情况。
神经母细胞瘤通常见于 5 岁以下的幼儿。美国每年约有 750 名儿童被诊断为神经母细胞瘤。这是婴幼儿除脑部以外最常见的实体瘤。
神经母细胞瘤的治疗方法可能包括手术、化疗、骨髓移植、放射治疗、免疫治疗、MIBG 疗法,或上述治疗方法的联合应用。某些神经母细胞瘤仅通过手术即可治愈。患有低危神经母细胞瘤的婴儿可不进行任何手术或治疗,仅通过观察来判断肿瘤是否会自行消退。已发生转移或在治疗后复发的神经母细胞瘤需要更强化的治疗。
神经母细胞瘤最常见于幼儿,通常发生在 5 岁之前。10 岁以后很少发病。男性患神经母细胞瘤的风险略高于女性。
散发性神经母细胞瘤:在大多数情况下,神经母细胞瘤的发病与家族史无关,且其病因尚不明确。这被称为散发性神经母细胞瘤。
遗传性神经母细胞瘤:在 1% 至 2% 的病例中(即每 100 名患者中有 1 至 2 名),神经母细胞瘤可能是由父母遗传下来的基因变化(突变)引起的。这通常是由身体所有细胞中 ALK 或 PHOX2B 基因的变异(胚系突变)引起的。
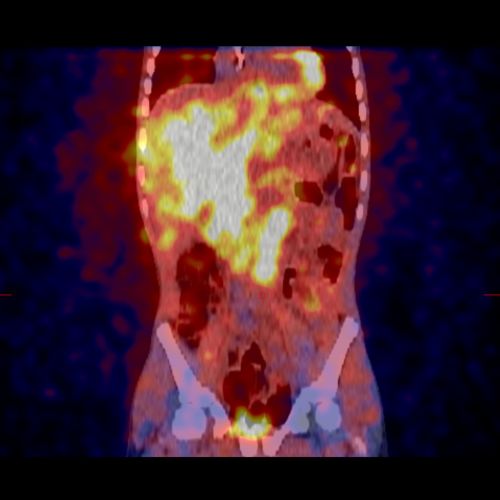
MIBG 扫描利用放射性指示剂来显示神经母细胞瘤在体内的位置。特殊照相机可创建身体影像,并突出显示 MIBG 被神经母细胞瘤细胞吸收的位置。该扫描可用于诊断神经母细胞瘤,并监测治疗反应。
神经母细胞瘤初期可能不会引起明显的症状。肿瘤有时会在常规体检中被发现。在约 50% 的患者中,神经母细胞瘤在确诊前已扩散至身体其他部位。
用于诊断神经母细胞瘤的检查可能包括:
分期用于描述癌症在体内的扩散程度。它基于:
医生采用国际神经母细胞瘤风险分组分期系统 (INRGSS)对神经母细胞瘤进行分期。
| 神经母细胞瘤分期 | |
|---|---|
| L1 期 局限性的 |
肿瘤尚未从其开始处扩散。它没有影响附近的重要器官。仅限于身体的一个部位,例如颈部、胸部、腹部或骨盆。 |
| L2 期 局限性的 |
肿瘤尚未远离原发灶扩散,但可能已扩散至邻近区域。检查结果显示,该肿瘤侵袭性较强,已影响邻近区域和器官。 |
| M 期 转移性的 |
肿瘤已扩散至身体的远端部位。这包括除 MS 期肿瘤以外的所有转移性疾病。 |
| MS 期 转移性的 |
对于 18 个月以下的儿童:癌症的扩散仅限于皮肤、肝脏或少于 10% 的骨髓。 |
神经母细胞瘤可分为三类风险等级:低风险、中风险和高风险。这些分组基于:
大约一半的神经母细胞瘤患者属于高危型。高危神经母细胞瘤是指该疾病:
您的医疗团队会根据风险分组,为神经母细胞瘤患者制定最佳治疗方案。
神经母细胞瘤的治疗取决于所归属的风险组。治疗选择可能包括:
部分患者可能有资格参加一项旨在测试治疗神经母细胞瘤的新方法的临床试验。
| 风险类别 | 新患者的百分比 | 主要治疗 |
|---|---|---|
| 低风险 | 40% | 观察 外科手术 |
| 中度风险 | 15% | 外科手术 化疗 |
| 高风险 | 45-50% | 外科手术 化疗 大剂量化疗以及干细胞解救 放射治疗 免疫治疗 MIBG 疗法 异维甲酸 |
治愈的可能性(预后)取决于多个因素。其中包括:
按风险组划分的总体生存率:
您孩子的医生是您孩子具体病情的最佳信息来源。
患者在治疗结束后需要接受随访(监测),以观察癌症是否复发。医疗团队会告知您需要进行哪些检查以及何时进行。
癌症最有可能在治疗后的头两年内复发。如果 5 年后未见癌症迹象,复发的情况很少见。
完成治疗后,请务必确保您的孩子:
由医务人员做的定期医疗检查对于观察治疗后数年可能出现的健康问题非常重要。接受化疗或放疗的幸存者应接受监测,以观察治疗的长期及晚期影响。治疗可能引起的问题包括:
—
审核时间:2025 年 12 月
MIBG 扫描是一种影像学检查,它利用放射性指示剂来拍摄神经母细胞瘤及其他神经内分泌肿瘤的图像。了解有关 MIBG 扫描的更多信息。