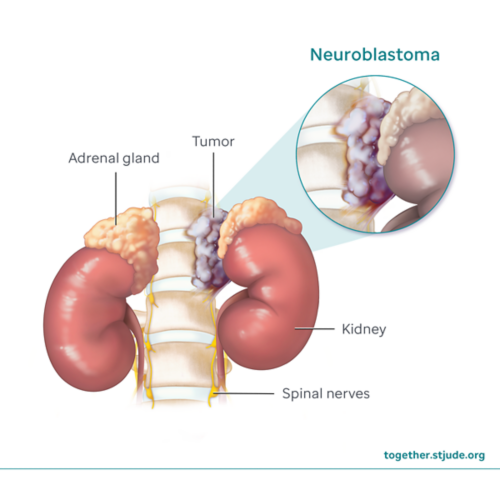
¿Qué es el neuroblastoma?
El neuroblastoma es un tipo de cáncer infantil que se forma a partir de células nerviosas inmaduras (neuroblastos). Se forma con mayor frecuencia en las glándulas suprarrenales,pequeños órganos ubicados encima de los riñones. El neuroblastoma también puede originarse en células nerviosas del abdomen, el tórax, el cuello o la pelvis.
Los pacientes con neuroblastoma pueden tener un solo tumor o el cáncer puede propagarse a otras partes del cuerpo (como los huesos, la médula ósea, el hígado o la piel).
El neuroblastoma suele encontrarse en niños pequeños menores de 5 años. En los Estados Unidos, cerca de 750 niños reciben un diagnóstico de neuroblastoma cada año. Es el tumor sólido más común en bebés y niños pequeños fuera del cerebro.
Los tratamientos para el neuroblastoma pueden incluir cirugía, quimioterapia, trasplante de médula ósea, radioterapia, inmunoterapia, terapia con MIBG o una combinación de tratamientos. Algunos neuroblastomas pueden tratarse solo con cirugía. Los bebés con neuroblastoma de bajo riesgo pueden ser monitoreados sin cirugía ni tratamiento para ver si el tumor desaparece por sí solo. El neuroblastoma que se ha propagado o reaparecido después del tratamiento requiere una terapia más intensiva.
Síntomas del neuroblastoma
Los signos y síntomas del neuroblastoma dependen de la ubicación del cáncer, el tamaño del tumor y si se ha diseminado. Con el tiempo, los síntomas pueden hacerse más notorios a medida que el tumor crece.
Entre los síntomas del neuroblastoma se pueden incluir los siguientes:
- Bulto o masa en el abdomen (estómago), pecho o cuello
- Hinchazón o dolor en el abdomen
- Ojos saltones u ojeras (“ojos de mapache”)
- Cambios en la apariencia o el movimiento de los ojos
- Falta de apetito
- Estreñimiento o diarrea
- Dificultad para orinar o defecar
- Dolor de espalda o dolor óseo
- Debilidad o parálisis en las piernas
- Irritabilidad
- Sensación de cansancio
- Fiebre
- Presión arterial alta
- Problemas respiratorios
- Anemia (nivel bajo de glóbulos rojos)
- Cambios en la piel (como bultos subcutáneos)
Síndrome de Horner
Algunos niños con neuroblastoma desarrollan el síndrome de Horner. Esto ocurre cuando se dañan los nervios que controlan los ojos y la cara en un lado del cuerpo. Los principales signos y síntomas del síndrome de Horner son los siguientes:
- Párpado caído
- Pupila pequeña (centro del ojo negro)
- Falta de sudoración en un lado de la cara
Factores de riesgo del neuroblastoma
El neuroblastoma es más común en niños pequeños y suele aparecer antes de los 5 años. Rara vez se desarrolla después de los 10 años. Los varones tienen un riesgo ligeramente mayor de desarrollar neuroblastoma que las mujeres.
Neuroblastoma esporádico: En la mayoría de los casos, el neuroblastoma se presenta sin antecedentes familiares y se desconoce su causa. Esto se denomina neuroblastoma esporádico.
Neuroblastoma hereditario: En el 1 % o 2 % de los casos (de 1 a 2 de cada 100 pacientes), el neuroblastoma puede estar causado por un cambio genético (mutación) hereditario transmitida de padres a hijos. Generalmente, se debe a un cambio en el gen ALK o PHOX2B presente en todas las células del cuerpo (mutación germinal).
Diagnóstico de neuroblastoma
El neuroblastoma puede no presentar síntomas evidentes al principio. En ocasiones, el tumor se puede detectar durante un examen médico de rutina. En aproximadamente el 50 % de los pacientes, el neuroblastoma se disemina a otras partes del cuerpo antes de ser diagnosticado.
Las pruebas para diagnosticar el neuroblastoma pueden incluir las siguientes:
- Examen físico e historia clínica para obtener información sobre los síntomas, el estado general de salud, las enfermedades previas y los factores de riesgo.
- Análisis de sangre para verificar los recuentos sanguíneos y monitorear la función hepática y renal.
- Análisis de orina para observar el ácido vanililmandélico (AVM) y el ácido homovanílico (AHV). Estas sustancias son producidas por las células tumorales del neuroblastoma y suelen estar en niveles más altos de lo normal en niños con este tipo de cáncer.
- Pruebas por imágenes como ecografía, TC, IRM, TEP o exploración con MIBG para verificar el tamaño y la ubicación del tumor.
- Un examen neurológico para evaluar el funcionamiento del cerebro y los nervios. Esto incluye pruebas de memoria, visión, audición, fuerza muscular, equilibrio, coordinación y reflejos.
- Aspiración y biopsia de médula ósea para examinar las células de la médula ósea y determinar si el cáncer se ha diseminado.
- Biopsia para extirpar una pequeña muestra del tumor y examinar el tejido al microscopio.
- Pruebas genéticas para detectar cambios o mutaciones genéticos.
Estadios del neuroblastoma
La estadificación se usa para describir el alcance del cáncer en el cuerpo. Se basa en lo siguiente:
- Ubicación del tumor
- Cómo afecta el tumor a los órganos cercanos
- Diseminación de la enfermedad
Los médicos estadifican el neuroblastoma con el Sistema Internacional de Estadificación de Grupos de Riesgo del Neuroblastoma (INRGSS, sigla en inglés).
Grupos de riesgo de neuroblastoma
El neuroblastoma se puede agrupar en 3 categorías de riesgo: bajo, intermedio y alto. Estos grupos se basan en lo siguiente:
- Edad del niño: los pacientes menores de 18 meses suelen presentar una enfermedad menos agresiva.
- Estadio de la enfermedad: el neuroblastoma que se ha diseminado (metastásico) es más difícil de tratar y presenta un mayor riesgo.
- Características del tumor: la forma en que crece el tumor y sus características moleculares y genéticas (biología). Los tumores que tienen muchas copias del gen MYCN (amplificación de MYCN) se consideran de alto riesgo.
Cerca de la mitad de los pacientes con neuroblastoma tienen una enfermedad de alto riesgo. Un neuroblastoma de alto riesgo significa que la enfermedad es:
- Más difícil de tratar
- Más propensas a diseminarse
- Más propensa a reaparecer después del tratamiento (recaída)
Su equipo de atención médica usa grupos de riesgo para planificar el mejor tratamiento para los pacientes con neuroblastoma.
Tratamiento del neuroblastoma
El tratamiento del neuroblastoma depende del grupo de riesgo asignado. Las opciones de tratamiento pueden incluir las siguientes:
- Observación y monitoreo estrecho (sin tratamiento)
- Cirugía
- Quimioterapia
- Quimioterapia de dosis alta con Rescate de células madre(trasplante de médula ósea)
- Radioterapia
- Inmunoterapia
- Terapia con MIBG
Algunos pacientes pueden ser elegibles para participar en un ensayo clínico que evalúa nuevas formas de tratar el neuroblastoma.
Pronóstico en casos de neuroblastoma
La probabilidad de cura (pronóstico) depende de diversos factores. Entre ellos, se incluyen los siguientes:
- Edad del niño
- Grupo de riesgo
- Características del tumor
- Si el cáncer se ha diseminado
- Respuesta del tumor al tratamiento
- Si el cáncer ha tenido una recaída (regresado)
Tasas generales de supervivencia según los grupos de riesgo:
- Neuroblastoma de bajo riesgo: alrededor del 98 % (98 de cada 100) de probabilidad de supervivencia
- Neuroblastoma de riesgo intermedio: alrededor del 95 % (95 de cada 100) de probabilidad de supervivencia
- Neuroblastoma de alto riesgo: menos del 60 % (60 de cada 100) de probabilidad de supervivencia
El médico de su hijo es la mejor fuente de información sobre el caso específico de su hijo.
Apoyo para niños con neuroblastoma
Los pacientes necesitan atención de seguimiento (monitoreo) para detectar la reaparición del cáncer (recaída) una vez finalizado el tratamiento. El equipo de atención médica le indicará qué pruebas son necesarias y cuándo.
- En los pacientes que no presentan enfermedad de alto riesgo, el riesgo de recaída es entre 5 % y 15 % (de 5 a 15 de cada 100).
- En los pacientes de alto riesgo, el riesgo de recaída es de aproximadamente 50 % (50 de cada 100).
Es más probable que el cáncer reaparezca (tenga una recaída) durante los primeros 2 años después del tratamiento. La recaída es poco frecuente si no hay signos de cáncer después de 5 años.
La salud después del cáncer
Después de completar el tratamiento, es importante que su hijo:
- Hacer que un proveedor de atención médica primaria realice revisiones y exámenes periódicos.
- Mantener hábitos saludables, incluida la actividad física y alimentación sana.
- Tener un plan de atención de supervivencia para compartir con los proveedores de atención médica. Este plan debe incluir lo siguiente:
- Orientación sobre exámenes de salud y atención médica
- Factores de riesgo de enfermedad
- Cómo mejorar la salud
Es importante realizarse controles médicos con un proveedor de atención médica con regularidad para estar atento a problemas de salud que puedan desarrollarse años después de la terapia. Los sobrevivientes que han sido tratados con quimioterapia o radiación deberían realizarse controles para detectar efectos de largo plazo y tardíos de la terapia. Los problemas por causa del tratamiento pueden incluir los siguientes:
Preguntas que debe hacer a su equipo de atención médica