¿Qué es la inmunoterapia?
La inmunoterapia es un tipo de tratamiento del cáncer que utiliza el sistema inmunitario para combatir el cáncer. El sistema inmunitario es la defensa del cuerpo contra las infecciones y enfermedades. Funciona atacando los gérmenes, como bacterias y virus. El sistema inmunitario también ayuda a eliminar las células enfermas o dañadas del cuerpo. Debido a que el sistema inmunitario forma parte del cuerpo, la inmunoterapia a veces se denomina terapia biológica o bioterapia.
La idea básica de la inmunoterapia es simple: ayudar al cuerpo a defenderse de los invasores perjudiciales. Sin embargo, las células cancerosas pueden ser engañosas. A veces, encuentran maneras de cambiar para ocultarse del sistema inmunitario. También utilizan diversos métodos para desactivar el sistema de defensa del cuerpo cuando intenta atacar. En general, las inmunoterapias funcionan contrarrestando algunas de estas diferentes maneras que utilizan los cánceres para ocultarse al hacer lo siguiente:
- Ayudar al sistema inmunitario a detectar células cancerosas para que pueda atacarlas.
- Aumentar la capacidad del sistema inmunitario de responder al cáncer.
Existen diferentes tipos de inmunoterapia y cada una funciona de maneras distintas para mejorar la respuesta inmunitaria.
Células del sistema inmunitario e inmunoterapia: células T y linfocitos citolíticos naturales
El sistema inmunitario utiliza diferentes tipos de glóbulos blancos especializados, incluidas las células llamadas linfocitos, para atacar gérmenes y otros invasores. Dos tipos de linfocitos, las células T y los linfocitos citolíticos naturales (natural killer, NK), son el foco principal de las inmunoterapias para el cáncer actuales.
Células T
La inmunidad basada en la célula T se denomina inmunidad adaptativa, o adquirida, porque las células T están programadas para atacar solamente después de que adquieren la información específica necesaria sobre la célula dañina. En otras palabras, para que las células T reciban la señal de “aprobación” para atacar a las células dañinas, primero deben obtener información sobre la célula a la que se enfrentan. Las células T atacan a las células que reconocen como propias del cuerpo, pero que muestran que algo las está dañando, como cuando un virus las infecta. Para esto, las células T detectan una proteína, llamada antígeno, en la superficie de la célula que reconocen como extraña o dañina. Detectan ese antígeno con un receptor de célula T.
La mayoría de las inmunoterapias basadas en células T dependen en la capacidad de la célula T de reconocer el antígeno en la superficie de la célula cancerosa. Una vez que las células T descubren un antígeno específico del cáncer, el cuerpo produce más copias de esa célula T que puede reconocer el antígeno de manera que puedan buscar otras células cancerosas que tengan ese antígeno específico y las ataquen. Algunas células T también recuerdan el antígeno y responden nuevamente si lo vuelven a reconocer. Esta “memoria” es una manera importante en que las inmunoterapias basadas en células T pueden evitar que las células cancerosas con ese antígeno regresen (recaída).
Los tipos de inmunoterapias basadas en células T incluyen inhibidores de puntos de control inmunitarios, vacunas, citocinas y transferencia de células T.
Linfocitos citolíticos naturales
Los linfocitos citolíticos naturales, o células NK, son otro tipo de linfocito importante en la inmunidad. Las células NK vigilan el cuerpo en busca de células que reconocen como “extrañas”, como las bacterias. Las células NK no dependen de que haya un antígeno específico presente en la célula cancerosa. Este tipo de inmunidad basada en células NK, conocido como inmunidad innata, es más general.
Los tipos de inmunoterapias basadas en células NK incluyen anticuerpos monoclonales (ya que marcan las células cancerosas y les indican a las células NK que regresen y ataquen), citocinas y transferencia de células NK.
Tipos de inmunoterapia
Anticuerpos monoclonales
Los anticuerpos monoclonales son moléculas pequeñas creadas en un laboratorio que se adhieren específicamente a los antígenos de las células cancerosas. Los anticuerpos monoclonales pueden funcionar de diversas maneras. Pueden usarse para lo siguiente:
- Marcar las células cancerosas para que el sistema inmunitario (las células NK) pueda encontrarlas y atacarlas.
- Transportar toxinas o moléculas radiactivas directamente a las células cancerosas para destruirlas.
- Bloquear señales importantes para el crecimiento de las células cancerosas.
Debido a que apuntan a antígenos específicos, el tratamiento con anticuerpos monoclonales también puede considerarse un tipo de terapia dirigida.
Inhibidores de puntos de control inmunitarios
Los inhibidores de puntos de control son medicamentos que desactivan los “frenos” del sistema inmunitario. El sistema inmunitario tiene puntos de control o señales que le indican que disminuya la velocidad. Estos puntos de control son importantes para evitar que la respuesta inmunitaria se descontrole y dañe las células sanas. A veces las células cancerosas utilizan estas señales para ocultarse del sistema innmunitario. Los inhibidores de puntos de control pueden desactivar la señal de “parada” para que el sistema inmunitario continúe.
Vacunas
Las vacunas basadas en tumores se administran a pacientes que ya tienen cáncer. Esta vacuna es diferente de otras que se utilizan para prevenir una enfermedad. El objetivo de la vacuna para el tratamiento del cáncer es ayudar al sistema inmunitario a saber lo que debe combatir. La vacuna contiene un antígeno del cáncer u otro marcador tumoral. Esto ayuda a entrenar a las células del sistema inmunitario para que ataquen las células tumorales con ese marcador.
Citocinas
Las citocinas son proteínas del cuerpo que ayudan a regular el sistema inmunitario. Los interferones y las interleucinas son citocinas específicas que pueden usarse en el tratamiento para el cáncer. Estas proteínas actúan como señales para estimular a las células NK, las células T y otras células del sistema inmunitario que atacan las células cancerosas.
Terapia celular adoptiva
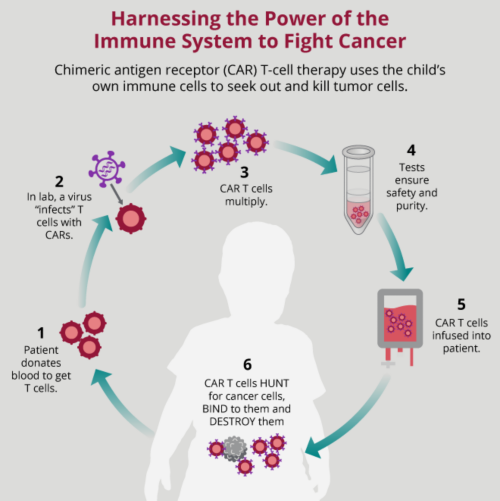
La terapia celular adoptiva es un tipo de inmunoterapia que utiliza células del sistema inmunitario de donantes o las propias células del sistema inmunitario del paciente recolectadas de la sangre. En algunos tipos de terapia celular adoptiva, las células del sistema inmunitario del paciente se cambian o modifican en el laboratorio para que puedan atacar mejor a las células cancerosas. Las células T o células NK que no se modifican se utilizan principalmente después de un trasplante de médula ósea. Se seleccionan estas células del donante y luego se colocan en los pacientes para destruir células tumorales.
Actualmente, se utilizan dos enfoques de modificación para crear células T específicas para el tumor. Ambos enfoques siguen el mismo procedimiento. Primero, se recolectan células T del paciente. A continuación, las células T se modifican en el laboratorio para que sean específicas para el tumor usando un receptor especial. Luego, estas células se cultivan antes de que se las inyecte en los pacientes. Después de que se colocan en el paciente mediante infusión, las células T modificadas buscan y destruyen las células cancerosas en el cuerpo. Los receptores específicos del tumor se llaman receptores de células T (T-cell receptors, TCR) y receptores de antígeno quimérico (chimeric antigen receptor, CAR). También hay estudios en curso que exploran la incorporación de CAR en las células NK.
Obtenga más información sobre la terapia de células T con CAR
¿Cómo se administra la inmunoterapia?
Por lo general, los medicamentos de inmunoterapia se administran mediante una inyección a través de una vena (IV). Las células del sistema inmunitario se administran mediante una IV o se inyectan directamente en el área del tumor.
La dosis y el programa del tratamiento dependen del tipo de terapia. La inmunoterapia suele requerir varias dosis de tratamiento durante un tiempo. Los tratamientos pueden seguir un programa específico o un ciclo de tratamiento y descanso. El objetivo del programa es permitir que la inmunoterapia funcione y darle al cuerpo la posibilidad de recuperarse.
Los médicos monitorean a los pacientes de cerca para ver qué tan bien funciona la terapia y detectar los efectos secundarios.
Efectos secundarios de la inmunoterapia
Los efectos secundarios de la inmunoterapia dependen del tipo de tratamiento específico, pero generalmente los síntomas son el resultado de la activación del sistema inmunitario. Se produce inflamación cuando el sistema inmunitario se activa. Esto puede ser una respuesta local o general, ya que las células del sistema inmunitario viajan a las partes del cuerpo donde se encuentran las células “intrusas”. Por lo general, los síntomas son similares a lo que sucede cuando el cuerpo combate una infección, como un resfriado o una gripe. Los pacientes pueden experimentar fiebre, escalofríos, dolores corporales, sarpullido y fatiga.
Otros efectos secundarios de la inmunoterapia pueden incluir los siguientes:
- Hinchazón o aumento de peso debido a la respuesta de las células del sistema inmunitario
- Dolores de cabeza y confusión
- Cambio en la presión arterial
- Palpitaciones del corazón
- Dificultad para respirar
- Diarrea
El futuro de la inmunoterapia en el cáncer infantil
Debido a que las células del sistema inmunitario pueden circular por todo el cuerpo, la inmunoterapia también puede ayudar a eliminar las células cancerosas que se han diseminado lejos del tumor principal. Otro posible beneficio de usar el sistema inmunitario para tratar el cáncer es que algunas células del sistema inmunitario pueden desarrollar una respuesta de “memoria”. Las células T aprenden a atacar antígenos específicos y pueden recordar ese antígeno si regresa. Luego, las células T pueden responder más rápido cuando reconocen ese tipo de antígeno nuevamente. La memoria del sistema inmunitario es particularmente prometedora en la prevención de recaídas del cáncer.
La inmunoterapia es un área de investigación que está surgiendo en el cáncer infantil. Los ensayos clínicos en curso estudian el uso de inmunoterapia en diversos cánceres pediátricos.
—
Revisado: marzo de 2024