¿Qué es el sarcoma de tejido blando no rabdomiosarcomatoso?
Un sarcoma de tejido blando no rabdomiosarcomatoso (NRSTS, por sus sigla en inglés) es un tumor que se desarrolla en los tejidos blandos del cuerpo. Existen muchos tipos de estos tumores. Pero suelen tratarse de una forma similar.
Los tumores de NRSTS representan cerca del 4% de todos los cánceres infantiles. Son más frecuentes en adolescentes.
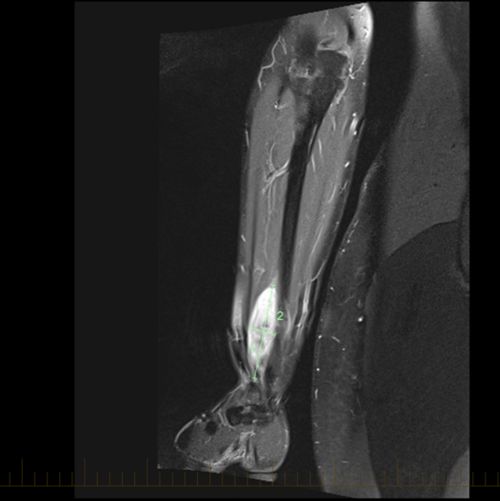
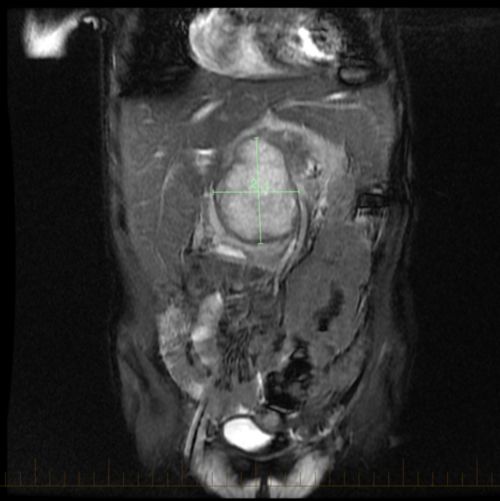
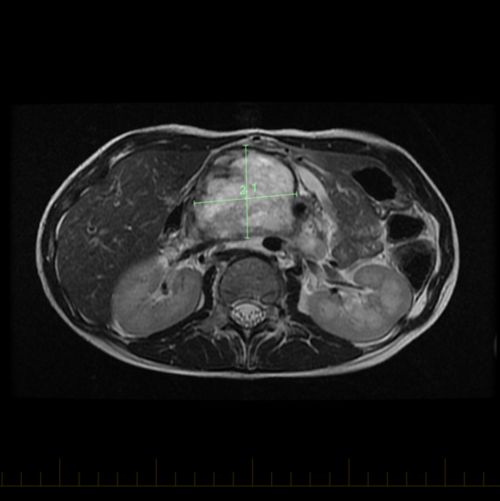
Los NRSTS se pueden formar en cualquier parte del cuerpo. Pero se encuentra con más frecuencia en los brazos o las piernas. Un NRSTS también puede presentarse en la cabeza y el cuello, el tórax, el abdomen o la pelvis.
Los tipos más habituales de tumores de NRSTS en los niños incluyen los siguientes:
- Fibrosarcoma.
- Sarcoma sinovial.
- Tumores malignos de la vaina de los nervios periféricos.
Otros tipos de tumores de NRSTS son los siguientes:
- Sarcoma de células claras.
- Sarcoma epitelioide.
- Hemangiopericitoma.
- Leiomiosarcoma.
- Liposarcoma.
- Histiocitoma fibroso maligno.
- Sarcoma de células no sinoviales.
- Sarcoma indiferenciado.
Síntomas del NRSTS
Los síntomas del NRSTS dependen del lugar en donde está ubicado el tumor. A menudo, en los primeros estadios, no se presentan síntomas más que un bulto indoloro.
A medida que el tumor crece y presiona otras estructuras, pueden producirse problemas como dolor o debilidad.
A veces, la enfermedad más avanzada puede provocar síntomas como fiebre, sudoración o pérdida de peso.
Factores de riesgo y causas del NRSTS
Los tumores de NRSTS en niños se ven con más frecuencia en bebés y adolescentes. Estos tumores son ligeramente más frecuentes en hombres. El tratamiento previo con radioterapia también puede aumentar el riesgo de NRSTS.
Ciertas afecciones que se pasan de padres a hijos pueden aumentar el riesgo de los NRSTS. Entre ellos, se incluyen los siguientes:
- Síndrome de Li-Fraumeni
- Neurofibromatosis tipo 1
- Poliposis adenomatosa familiar
- Síndrome de Werner
- Cambios en el gen retinoblastoma 1
- Cambios en el gen SMARCB1
- Síndromes de deficiencia en la reparación de errores de emparejamiento
- Miofibromatosis infantil tipo 1
Diagnóstico del NRSTS
Se utilizan diversos tipos de procedimientos y pruebas para diagnosticar el NRSTS. Entre ellos, se incluyen los siguientes:
- La historia clínica, un examen físico y análisis de sangre para obtener información sobre los síntomas, el estado de salud en general, las enfermedades anteriores y los factores de riesgo.
- Pruebas por imágenes, incluidas la IRM o la exploración por TC del tumor primario.
- Una biopsia del tumor.
- Una exploración por TC del tórax para ver si el cáncer se diseminó a los pulmones.
- Imágenes de cuerpo completo que usan gammagrafías óseas o exploraciones por TEP para determinar la presencia de cáncer que se ha diseminado a los huesos y otras áreas del cuerpo.
- Estudios de diagnóstico por imágenes y biopsia de los ganglios linfáticos
Estadificación del NRSTS
Los sarcomas de tejido blando se clasifican según su estadio. La estadificación se basa en características del tumor como las siguientes:
- Tamaño.
- Si se ha diseminado.
- Grado tumoral.
Tratamiento del NRSTS
Cirugía
Se utiliza la cirugía para extirpar la mayor cantidad de cáncer como sea posible. Los médicos también extirpan los ganglios linfáticos cercanos y una pequeña cantidad del tejido que está alrededor del tumor para asegurarse de que no quede nada de cáncer.
La enfermedad de bajo riesgo puede tratarse solo con cirugía si el tumor puede extirparse por completo sin que queden células cancerosas.
Radioterapia
Se puede utilizar la radioterapia para tratar el NRSTS que no se puede extirpar completamente con cirugía. En algunos casos, la radiación puede utilizarse antes de la cirugía para facilitar la extirpación del tumor.
Quimioterapia
La quimioterapia utiliza medicamentos potentes para matar las células cancerosas o evitar que crezcan y produzcan nuevas células cancerosas. La quimioterapia no funciona bien para la mayoría de pacientes con NRSTS.
Se usa con más frecuencia para tratar a pacientes de alto riesgo. Estos incluyen pacientes cuya enfermedad se ha diseminado o aquellos que no pueden ser tratados con cirugía.
Terapias dirigidas
Los científicos están estudiando terapias dirigidas para tratar el NRSTS. Estos medicamentos actúan sobre objetivos específicos de las células cancerosas para evitar que crezcan. Determinadas terapias son específicas para los subtipos de NRSTS. Muchos de estos tratamientos se están estudiando en ensayos clínicos.
Pronóstico del NRSTS
La probabilidad de recuperación del NRSTS depende de lo siguiente:
- El tipo de tumor.
- En qué parte del cuerpo se formó el tumor.
- El grado tumoral y cómo las células se ven con el microscopio (histología); los tumores de grado bajo tienen un mejor resultado.
- El tamaño del tumor: Los tumores grandes (de más de 5 cm) son más difíciles de tratar.
- A qué profundidad debajo de la piel se encuentra el tumor.
- Si el cáncer se ha diseminado a los ganglios linfáticos o a otras partes del cuerpo.
- Si se puede extirpar el tumor por completo mediante cirugía.
- Si el tumor es nuevo o ha vuelto.
- Si se ha utilizado radiación para tratar el cáncer.
Los pacientes con un tumor que reúne determinadas condiciones tienen un mejor pronóstico:
Aproximadamente, el 15% de los pacientes tienen una enfermedad que se ha diseminado al momento del diagnóstico. El pulmón es el lugar más común de metástasis para el NRSTS.
En casos poco comunes, el NRSTS puede diseminarse a los huesos o ganglios linfáticos.
Si el cáncer ya se ha diseminado al momento del diagnóstico, las probabilidades de supervivencia a largo plazo son menores al 20%.
El NRSTS que regresa después del tratamiento es difícil de tratar. La probabilidad de cura es baja. Los ensayos clínicos pueden ser una opción.
Es importante equilibrar la calidad de vida con la terapia dirigida para el cáncer. Hable con su equipo de atención médica sobre los problemas que pueden esperarse y las maneras de ayudar a controlarlos.