Qu'est-ce que l'immunothérapie ?
L'immunothérapie est un type de traitement qui utilise le système immunitaire du système immunitaire du corps pour lutter contre le cancer. Le système immunitaire est la protection du corps contre les infections et les maladies. Il attaque les germes tels que les bactéries et les virus. Le système immunitaire permet également d'éliminer les cellules malades ou endommagées dans le corps. Comme le système immunitaire fait partie du corps, l'immunothérapie est parfois appelée traitement biologique ou biothérapie.
Le principe fondamental de l'immunothérapie est simple : aider le corps à se défendre contre les envahisseurs nocifs. Toutefois, les cellules cancéreuses peuvent être difficiles à traiter. Elles trouvent souvent le moyen de se modifier afin de se cacher du système immunitaire. Elles utilisent également plusieurs méthodes pour désactiver la défense du corps lorsqu'il essaie d'attaquer. En général, les immunothérapies agissent en neutralisant certaines de ces méthodes utilisées par les cellules cancéreuses pour s'échapper :
- En aidant le système immunitaire à détecter les cellules cancéreuses afin qu'elles puissent les attaquer.
- En améliorant la capacité du système immunitaire à répondre au cancer.
Il existe différents types d'immunothérapies, chacun d'entre eux fonctionnant de différentes manières pour aider la réponse immunitaire.
Cellules immunitaires et immunothérapie : Lymphocytes T et cellules NK
Le système immunitaire utilise différents types de globules blancs spécialisés, notamment des cellules appelées lymphocytes, pour attaquer les germes et autres envahisseurs. Deux types de lymphocytes, les cellules T et les cellules tueuses naturelles (NK) sont le principal objectif des thérapies immunitaires contre le cancer actuelles.
Lymphocytes T
L'immunité basée sur les lymphocytes T est appelée immunité adaptative ou acquise, car les lymphocytes T sont programmés pour attaquer uniquement après avoir acquis les informations nécessaires et spécifiques sur la cellule dangereuse. En d'autres termes, pour que les lymphocytes T aient le « feu vert » pour attaquer les cellules nocives, ils doivent d'abord obtenir des informations sur la cellule à laquelle ils font face. Les lymphocytes T ciblent les cellules qu'ils reconnaissent comme étant propres au corps, mais qui montrent que quelque chose les perturbe, par exemple lorsqu'un virus les infecte. Pour ce faire, les lymphocytes T détectent une protéine, appelée antigène, à la surface de la cellule qu'ils reconnaissent comme étrangère ou nuisible. Ils détectent cet antigène à l'aide d'un récepteur de lymphocytes T.
La plupart des immunothérapies à base de lymphocytes T dépendent de la capacité de la cellule T à voir l'antigène à la surface de la cellule cancéreuse. Une fois que les lymphocytes T ont découvert un antigène de cancer spécifique, le corps produit de nombreuses copies de cette cellule T qui peut reconnaître l'antigène afin qu'elles puissent rechercher d'autres cellules cancéreuses qui ont cet antigène spécifique et les attaquer. Certains lymphocytes T peuvent également mémoriser l'antigène et répondre à nouveau s'ils le revoient. Pour les immunothérapies à base de lymphocytes T, cette « mémoire » constitue un moyen important d'empêcher les cellules cancéreuses avec cet antigène de revenir (récidive).
Les types d'immunothérapies à base de lymphocytes T incluent les inhibiteurs de point de contrôle immunitaire, les vaccins, les cytokines et le transfert de lymphocytes T.
Cellules tueuses naturelles
Les cellules tueuses naturelles, ou cellules NK, sont un autre type de lymphocyte important dans l'immunité. Les cellules NK patrouillent le corps à la recherche de cellules qu'elles reconnaissent comme « étrangères », telles que les bactéries. Les cellules NK ne dépendent pas de la présence d'un antigène spécifique sur la cellule cancéreuse. L'immunité basée sur les cellules NK, connue sous le nom d'immunité innée, est plus générale.
Les types d'immunothérapies à base de cellules NK incluent les anticorps monoclonaux (puisqu'ils identifient les cellules cancéreuses et signalent aux cellules NK de venir et d'attaquer), les cytokines et le transfert de cellules NK.
Types d'immunothérapies
Anticorps monoclonaux
Les anticorps monoclonaux sont de petites molécules fabriquées dans un laboratoire, qui se fixent spécifiquement aux antigènes des cellules cancéreuses. Les anticorps monoclonaux peuvent fonctionner de différentes manières. Ils peuvent être utilisés pour :
- Signaler les cellules cancéreuses afin que le système immunitaire (cellules NK) puisse les détecter et les attaquer.
- Transporter les toxines ou les molécules radioactives directement dans les cellules cancéreuses pour les tuer.
- Bloquer les signaux importants pour le développement des cellules cancéreuses.
Étant donné qu'ils ciblent des antigènes spécifiques, le traitement à base d'anticorps monoclonaux peut également être considéré comme un type de traitement ciblé.
Inhibiteurs de point de contrôle immunitaire.
Les inhibiteurs de point de contrôle sont des médicaments qui désactivent les « freins » sur le système immunitaire. Le système immunitaire comporte des points de contrôle ou des signaux qui lui indiquent de ralentir. Ces points de contrôle sont essentiels pour empêcher une réponse immunitaire de s'échapper du contrôle et de nuire aux cellules saines. Parfois, les cellules cancéreuses utilisent ces signaux pour se cacher du système immunitaire. Les inhibiteurs de point de contrôle peuvent désactiver le signal d'arrêt afin que le système immunitaire puisse continuer à fonctionner.
Vaccins
Les vaccins à base de cellules tumorales sont administrés aux patients déjà atteints d'un cancer. Ils sont différents des autres vaccins utilisés pour prévenir la maladie. L'objectif d'un vaccin anticancéreux est d'aider le système immunitaire à obtenir des informations sur ce qu'il doit combattre. Le vaccin contient un antigène du cancer ou un autre marqueur tumoral. Cela permet de former les cellules immunitaires à attaquer les cellules tumorales à l'aide de ce marqueur.
Cytokines
Les cytokines sont des protéines dans le corps qui aident à réguler le système immunitaire. Les interférons et les interleukines sont des cytokines spécifiques qui peuvent être utilisées dans le traitement du cancer. Ces protéines servent de signaux pour stimuler les cellules NK, les lymphocytes T et les autres cellules immunitaires qui attaquent les cellules cancéreuses.
Thérapie cellulaire adoptive.
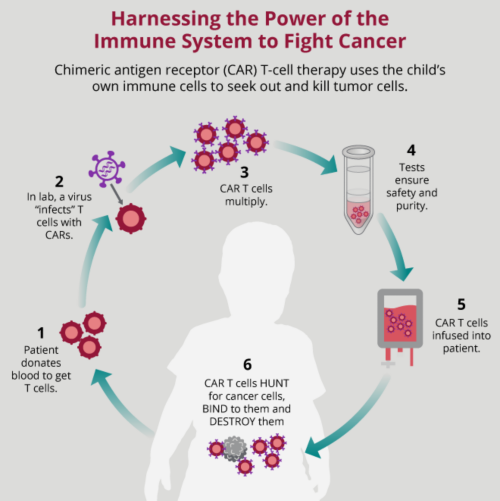
La thérapie cellulaire adoptive est un type d'immunothérapie qui utilise les cellules immunitaires de donneurs ou les cellules immunitaires du patient recueillies dans le sang. Dans certains types de thérapies cellulaires adoptives, les cellules immunitaires d'un patient sont modifiées ou mises au point en laboratoire afin de les rendre davantage en mesure d'attaquer les cellules cancéreuses. Les lymphocytes T ou les cellules NK qui ne sont pas modifiées sont principalement utilisés après une greffe de moelle osseuse. Ces cellules sont sélectionnées à partir du donneur, puis remises aux patients pour détruire les cellules tumorales.
Deux approches d'ingénierie sont actuellement utilisées pour créer des lymphocytes T spécifiques à la tumeur. Les deux approches suivent la même procédure. Tout d'abord, les lymphocytes T sont recueillis chez le patient. Ensuite, en laboratoire, les lymphocytes T sont manipulés pour les rendre spécifiques à la tumeur à l'aide d'un récepteur spécial. Il faut ensuite attendre que ces cellules se développent avant qu'elles soient réinjectées aux patients. Une fois réinjectés, les lymphocytes T modifiés recherchent ensuite et détruisent les cellules cancéreuses dans tout le corps. Les récepteurs spécifiques aux tumeurs sont appelés récepteurs des lymphocytes T (TCR) et récepteurs des antigènes chimériques (CAR). Des études en cours explorent également l'ajout récepteurs CAR aux cellules NK.
En savoir plus sur la thérapie par cellules CAR T
Comment l'immunothérapie est-elle administrée ?
Les médicaments d'immunothérapie sont généralement administrés par injection intraveineuse (IV). Les cellules immunitaires sont administrées par voie intraveineuse ou injectées directement dans la zone tumorale.
La dose et le programme de traitement dépendent du type de traitement. L'immunothérapie implique souvent plusieurs doses de traitement sur une période donnée. Les traitements peuvent suivre un programme spécifique ou un cycle de traitement et de repos. L'objectif du programme est de permettre à l'immunothérapie de faire effet et de permettre au corps de récupérer.
Les médecins surveillent les patients de près afin de déterminer le bon fonctionnement de la thérapie et de surveiller les effets secondaires.
Effets secondaires de l'immunothérapie
Les effets secondaires de l'immunothérapie dépendent du type de traitement spécifique, mais les symptômes sont généralement le résultat de l'activation du système immunitaire. Une inflammation se produit lorsque le système immunitaire est activé. Il peut s'agir d'une réponse locale ou générale, les cellules immunitaires se déplaçant vers les parties du corps où se trouvent les cellules « étrangères ». Les symptômes sont souvent similaires à ce qui se passe lorsque le corps lutte contre une infection telle qu'un rhume ou une grippe. Les patients peuvent avoir de la fièvre, des frissons, des douleurs corporelles, des éruptions cutanées et ressentir de la fatigue.
Les autres effets secondaires de l'immunothérapie peuvent inclure :
- Gonflement ou prise de poids dû à la réponse des cellules immunitaires
- Maux de tête et confusion
- Modification de la tension artérielle
- Palpitations cardiaques
- Difficulté à respirer
- Diarrhée
L'avenir de l'immunothérapie dans le cancer de l'enfant
Comme les cellules immunitaires peuvent circuler dans tout le corps, l'immunothérapie peut également aider à tuer les cellules cancéreuses qui se sont répandues à l'écart de la tumeur principale. Un autre avantage potentiel de l'utilisation du système immunitaire pour traiter le cancer est que certaines cellules immunitaires peuvent développer une réponse « mémoire ». Les lymphocytes T apprennent à attaquer des antigènes spécifiques et peuvent se souvenir de cet antigène s'il revient. Les lymphocytes T peuvent alors répondre plus rapidement lorsqu'ils détectent à nouveau ce type d'antigène. Cette mémoire du système immunitaire est particulièrement prometteuse dans la prévention des récidives du cancer.
L'immunothérapie est un domaine émergent de la recherche sur le cancer de l'enfant. Des essais cliniques en cours étudient l'utilisation de l'immunothérapie dans plusieurs types de cancers pédiatriques.