菜单
关闭
通常称为骨髓移植、干细胞移植或 hsct
造血细胞移植是一种用于治疗各种疾病(包括儿童癌症)的医学手术。它用健康的血液形成细胞替代受损或破坏的血液形成(造血)细胞。
由于血液形成细胞的主要来源是骨髓,因此传统上将该手术称为骨髓移植。随着进展,造血细胞移植这一术语更加普遍。这些术语通常可以互相代替。该过程也可能被称为干细胞移植。
移植可成功治疗某些儿童癌症,但可产生严重的副作用和迟发效应。这一选择应经过慎重考虑。进行移植并非易事。对患者和家庭照护人员而言,这会产生身体和情感负担。但移植医疗团队中的许多人员会全程支持患者和家属。许多接受过移植的儿童和青少年现在过着积极、无癌症的生活。
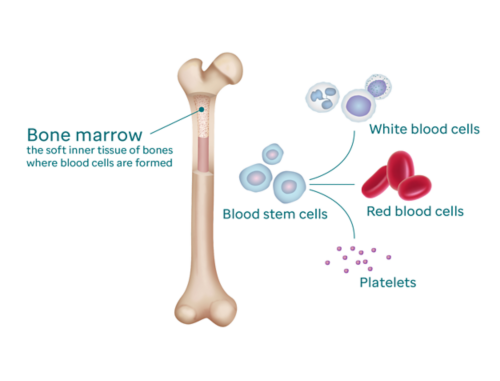
骨髓是一种柔软的海绵状物质,位于大多数身体骨骼的中心。骨髓中存在大量血液形成(造血)细胞。
造血细胞是所有其他血细胞的来源。它们成熟最终变成以下细胞:
骨髓像血细胞工厂一样工作,不断产生新的造血细胞,使血液中循环的红细胞、白细胞和血小板能够正常工作。
移植是一种具有生理挑战性的医学手术。医疗团队将首先通过考虑患者的以下因素来确定患者是否适合移植:
超声心动图 (echo) 等心脏检查可用于测定心脏功能。
医院的移植团队将协调供体寻找。具有相同生物学父母的兄弟姐妹通常是首选,因为供体和患者的造血细胞必须具有类似的基因标志物。这些标志物是称为人类白细胞抗原 (HLA) 的蛋白。确定某人是否为 HLA 匹配者需要进行 HLA 检测,这涉及采集患者和潜在供体的血样。在某些情况下,可使用内颊拭子样本进行此检测。然后将细胞送至实验室进行检测。
由于这些基因标志物遗传自父母,所以兄弟姐妹最有可能匹配。如果患者和兄弟姐妹具有相同的生物学父母,则每个兄弟姐妹有 25% 的机会成为患者的 HLA 匹配者。因此,约 70% 的患者没有匹配的兄弟姐妹供体。
如果没有匹配的兄弟姐妹,那么医疗团队将通过美国国家骨髓捐献计划的 Be the Match® 登记寻找无血缘关系供体或脐带血单位(如果移植中心进行脐带血移植)。约 30% 的患者能找到匹配的无血缘关系供体。
如果无法找到完美匹配者,医生可能建议使用不匹配的供体,供体为高度但不完全的 HLA 匹配者。不匹配的供体移植相当常见,有许多移植成功案例。
对于无法找到高度匹配的合适供体的患者,在某些情况下,可能使用来自“半匹配”家族成员的骨髓或外周造血细胞。这种类型的移植称为单倍型相合(半匹配)骨髓移植。
供体也必须在医学上能够作为一名供体。供体中心将通过 Be the Match 筛查潜在供体的某些健康状况:
可从骨髓、外周(循环)血液和捐献脐带血中采集血液形成细胞。该过程称为采集。
许多患者认为移植是一种复杂的手术,但移植本身却是一个相对简单的过程。就像输血一样。供体细胞置于通过导管连接到患者中心静脉导管的袋或注射器中。仅需几分钟至几小时,且无痛。
进入血流后,造血细胞进入骨髓,在骨髓中开始分裂,形成白细胞、红细胞和血小板,该过程成为植入。植入通常在 2-4 周内发生(如果来源是脐带,则植入时间更长)。免疫系统完全恢复可能需要几个月,对于自体(使用患者自身细胞)移植,长达 6 个月,或对于同种异体(使用有血缘关系或无血缘关系的供体细胞)移植,需要一年。
医生对各种血液检测的结果进行评估,以确认正在产生(植入)新的血细胞,且癌症未复发。移植后,患者每天抽血,以便在实验室进行检测。医生将计算体内有多少红细胞、白细胞和血小板。由于每天计数,医生和患者可以随时了解进展情况。由于每个人都不同,植入可能在不同的时间发生。通常需要两周至一个月。白细胞首先植入,其次是红细胞,然后是血小板。患者可能需要输注红细胞和血小板,以便在等待植入进行时保持计数在安全范围内。
骨髓抽取(通过针头取出少量骨髓样本用于在显微镜下进行检查)也可帮助医生确定新的血液形成细胞的工作状态以及癌症是否缓解。
当患者离开移植机构时,他们的免疫系统仍很弱,难以抵抗感染。其中一些感染可能危及生命。出院后,患者在家需要一名照护人员陪伴,直至其免疫系统恢复正常,这一过程可能需要几个月至一年的时间。
如果患者的主要照护人员发生变化,请立即告知移植临床中心工作人员。提前对变更作出计划是有益的。移植工作人员必须对每名照护人员进行培训。
导致最严重副作用和迟发效应的两种情况是移植物排斥和移植物抗宿主病 (GVHD)。
如果患者出现以下一种或多种症状,照护人员应立即联系患者的当地医生或其移植机构的医生或执业护士:
一些与移植相关的并发症被认为是迟发效应,因为它们在治疗后几个月或甚至几年内并不明显。大多数并发症会随着时间的推移而消退,但其他可能是永久性的,需要长期关注。
移植的迟发效应可能包括:
没有患者出现过所有这些问题。移植后出现问题的风险将取决于您的疾病、您接受的移植类型、您的年龄和既往治疗史。通过适当的筛查和预防措施,许多并发症是可以预防的。定期医生预约访视非常重要。
患者在移植后需进行长期观察,以确定是否存在副作用。接受全身放射治疗准备移植的患者存在内分泌(腺体)问题的风险,包括甲状腺功能减退、肾上腺功能不全或生长激素不足。重要的是定期记录患者的身高和体重,必要时由内分泌科医生监测。
在某些情况下,癌症可能在移植后复发。在移植后第一年复发最常见,风险随着时间的推移而降低。移植团队将继续为您提供护理,并将讨论其他治疗方案。这些可能包括临床试验或再一次移植。
—
审阅时间:2018 年 6 月