قائمة طعام
يغلق
تُعرف بزراعة نقي العظم، أو زراعة الخلايا الجذعية، أو زراعة الخلايا الجذعية المكونة للدم
ما زراعة الخلايا المكونة للدم؟
زراعة الخلايا المكونة للدم عبارة عن إجراء طبي يُستخدم لعلاج أمراض متنوعة، تشمل سرطان الطفولة. فهي تستبدل الخلايا المكونة للدم التالفة أو المتضررة بخلايا مكونة للدم سليمة.
نظرًا إلى أن المصدر الرئيسي للخلايا المكونة للدم هو نقي العظم، فقد سمي الإجراء تقليدياً بزراعة نقي العظم. وعندما حصلت التقدمات في هذا المجال، اشتُهر مصطلح زراعة الخلايا المكونة للدم. فغالبًا ما يُستخدم كل من المصطلحين بشكل متبادل. ويُسمي بعض الأشخاص هذه العملية زراعةَ الخلايا الجذعية أيضًا.
يمكن أن تعالج الزراعة أنواعًا معينة من سرطان الطفولة بشكل ناجح، لكن يمكن أن تكون لها أعراض جانبية وأعراض متأخرة خطيرة. فهي خيار يجب أن يُدرس بعناية. حيث إن الخضوع للزراعة ليس عملية سهلة. فهي مرهقة جسديًا وعاطفيًا لكل من المريض ومقدمي الرعاية من الأسرة. لكن يوجد الكثير من الأشخاص في فريق رعاية عملية الزراعة لدعم المرضى والأسر طوال الرحلة. ويوجد العديد من الأطفال والمراهقين الذين خضعوا لعمليات الزراعة يتمتعون الآن بحياة مفعمة بالنشاط ومن دون سرطان.
نقي العظم عبارة عن مادة رخوة وإسفنجية في مركز معظم عظام الجسم. وتعيش أعداد كبيرة من الخلايا المكونة للدم في نقي العظم.
تُعد الخلايا المكونة للدم الخلايا الأصل لكل خلايا الدم الأخرى. حيث تنضج إلى خلايا لتصبح في النهاية:
يعمل نقي العظم كمصنع لخلايا الدم، حيث يصنع باستمرارٍ خلايا مكونة للدم جديدة لكي تتمكن خلايا الدم الحمراء وخلايا الدم البيضاء والصفائح الدموية الدائرة في الدم من أداء وظائفها.
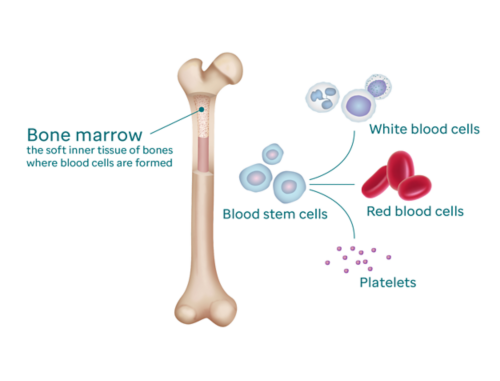
تُصنَّع كل خلايا الدم الحمراء والصفائح الدموية في نقي العظم، إلى جانب 70 بالمئة تقريبًا من خلايا الدم البيضاء. (ينتج الطحال والعقد اللمفاوية والغدة الصعترية الـ 30 بالمئة الأخرى.)
يمكن أن توجد أعداد صغيرة جدًا من الخلايا المكونة للدم في الدم المحيطي (الدوراني). ويعد دم الحبل السري أيضًا مصدرًا للخلايا المكونة للدم.
يتمثَّل الهدف من الزراعة في:
في حالة سرطان الأطفال، تُستخدم الزراعة بشكل أساسي لعلاج ابيضاض الدم، عادةً عندما يفشل العلاج القياسي للسرطان. ويتسبب ابيضاض الدم، وهو سرطان في الدم والنقي العظمي،في إنتاج الجسم لخلايا دم بيضاء تالفة، ما يؤدي إلى إصابة المريض بمرض شديد.
تُستخدم الزراعة أيضًا في بعض الأحيان لعلاج سرطانات أخرى. ومن أمثلة ذلك الورم الأرومي العصبي، والورم النقوي المتعدد، وسرطان إيوينغ المتكرر، وورم ويلمز المتكرر.
يمكن استخدام عمليات الزراعة أيضًا لعلاج مرضى السرطانات التي تشمل أورام الأنسجة الرخوة أو الدماغ والتي تتطلب جرعات عالية جدًا من العلاج الكيميائي أو الإشعاع لعلاج مرضهم.
يوجد نوعان أساسيان من عمليات الزراعة:
بدنيًا، تمثِّل الزراعة إجراءً طبيًا صعبًا. لذا سيقرر الفريق الطبي أولاً ما إذا كان المريض مرشحًا مناسبًا بالنظر إلى:
قد تُستخدم فحوص القلب، مثل مخطط صدى القلب (إيكو)، لقياس وظائف القلب.
للتأكد من قدرة المريض على تحمل الزراعة، سيخضع المريض أيضًا لفحوصات على قلبه، ورئتيه، وكليتيه، وأعضائه الحيوية الأخرى. وتشمل هذه الاختبارات عادةً ما يأتي:
إذا لم يكن لدى المريض خط مركزي، فسيتم تركيب خط مركزي لكي لا تكون هناك حاجة إلى الوخز المتكرر بالإبر.
ستلتقي أسر المرضى أيضًا بعامل اجتماعي أو اختصاصي علم النفس لمناقشة الصحة النفسية، وستلتقي بمستشار مالي لمساعدتهم في موافقات التأمين والمسائل المالية.
سينسِّق فريق الزراعة في المستشفى البحث عن المتبرع. وعادةً ما يكون الشقيق من الأبوين البيولوجيين الخيارَ الأول حيث يجب أن تكون الخلايا المكونة للدم للمريض لها العلامات الوراثية نفسها. هذه العلامات عبارة عن بروتينات تسمى مستضدات الكريات البيضاء البشرية (HLA). ويتطلب تحديد ما إذا كان الشخص يحقق تطابق HLA أم لا إجراءَ فحص HLA، الذي يشمل أخذ عينة دم من المريض ومن المتبرع المحتمل. في بعض الحالات، يمكن استخدام عينة مسحة الخد الداخلية لهذا الفحص. ثم تُرسل الخلايا إلى المخبر لفحصها.
نظرًا إلى أن هذه العلامات الوراثية موروثة من الوالدين، فإن الأخ أو الأخت هما المرجحان للتطابق. إذا كان المريض وشقيقه لهما الأبوان البيولوجيان نفسهما، فلكل أخ وأخت فرصة لتحقيق تطابق HLA بنسبة 25 بالمئة. ولهذا، لن يكون متوفرًا لدى 70% من المرضى متبرع شقيق متطابق.
إذا لم يوجد شقيق متطابق، فعندئذٍ سيبحث فريق الرعاية عن متبرع من غير الأقارب أو وحدة دم الحبل السري (إذا كان مركز الزراعة يجري عمليات زراعة دم الحبل السري) عبر سجل Be the Match® الخاص بالبرنامج الوطني للمتبرعين بالنقي. ويجد حوالى 30 بالمئة من المرضى متبرعًا متطابقًا من غير الأقارب.
إذا تعذر العثور على تطابق مثالي، فقد يقترح الطبيب استخدام متبرع غير متطابق، وهو متبرع قريب من تطابق HLA، لكنه ليس تام التطابق. فعمليات الزراعة بمتبرع غير متطابق شائعة إلى حد كبير، والكثير منها يكلل بالنجاح.
بالنسبة إلى المرضى الذين لا يجدون متبرعًا مناسبًا يحقق تطابقًا قريبًا، يكون من الممكن في بعض الحالات استخدام نقي العظم أو الخلايا المكونة للدم المحيطي من أحد أفراد العائلة الذي يكون "نصف متطابق". ويسمى هذا النوع من الزراعة زراعة نقي العظم لمتماثل النمط الفرداني (نصف متطابق).
يجب أن يكون المتبرعون قادرين من الناحية الطبية على أن يكونوا متبرعين. وسيفحص مركز المتبرعين، عبر Be the Match المتبرعَ المحتمل للتأكد من بعض الظروف الصحية كما يلي:
يمكن جمع الخلايا المكونة للدم من نقي العظم، والدم المحيطي (الدوراني)، ودم الحبل السري المُتبرَّع به. وتًسمى هذه العملية الحصاد.
يعتقد الكثير من المرضى أن الزراعة عملية جراحية معقدة، لكنها عملية بسيطة نسبيًا. وتشبه نقل الدم إلى حد كبير. حيث توجد خلايا المتبرع في كيس أو محقنة تتصل عبر أنبوب بالخط المركزي للمريض. وتستغرق بضع دقائق إلى بضع ساعات وهي عملية غير مؤلمة.
بعد دخول الخلايا المكوِّنة للدم في مجرى الدم، تنتقل إلى نقي العظم، حيث تبدأ في الانقسام وتصبح خلايا دم بيضاء وخلايا دم حمراء، وصفائح دموية في عملية تُعرف باسم التطعيم. ويحدث التطعيم عادةً خلال أسبوعين إلى 4 أسابيع (وتكون المدة أطول إذا كان المصدر الحبل السري). قد يستغرق التعافي الكامل للجهاز المناعي عدة أشهر بالنسبة إلى الزراعة الذاتية (باستخدام خلايا المريض) وقد تصل إلى 6 أشهر أو عام بالنسبة إلى الزراعة المثلية (باستخدام خلايا متبرع من الأقارب أو من غير الأقارب).
يُقيّم الأطباء نتائج العديد من اختبارات الدم للتأكد من إنتاج خلايا دم جديدة (التطعيم) وعدم عودة السرطان. بعد الزراعة، يُسحب دم من المرضى يوميًا لفحصه في المخبر. سيقوم الأطباء بعدّ خلايا الدم الحمراء والبيضاء والصفائح الدموية في الجسم. ونظرًا إلى أنه يتم عدّها يوميًا، يتمكن الأطباء من متابعة التقدم. ولأن كل شخص يختلف عن الآخر، يمكن أن يحدث التطعيم في أوقات مختلفة. وعادة يستغرق الأمر مدة تتراوح بين أسبوعين وشهر. خلايا الدم البيضاء هي أول ما يجري تطعيمه تليها خلايا الدم الحمراء ثم الصفائح الدموية. قد يحتاج المرضى إلى نقل خلايا الدم الحمراء والصفائح الدموية لإبقاء التعدادات في نطاقٍ آمن إلى حين حدوث التطعيم.
يمكن أن يساعد شفط نقي العظم (إزالة عينة صغيرة من نقي العظام باستخدام إبرة لفحصها تحت المجهر) الأطباء أيضًا على تحديد مدى جودة عمل الخلايا المكوِّنة للدم الجديدة، ومدى تراجع السرطان.
عند مغادرة المرضى وحدة الزراعة، تظل أجهزتهم المناعية ضعيفة وسيواجهون صعوبة في مكافحة العدوى. وقد تُهدد بعض حالات العدوى هذه حياتهم. بعد التصريح بالخروج، سيحتاج المرضى إلى مقدم رعاية للبقاء معهم في المنزل حتى تعود أجهزتهم المناعية إلى حالتها الطبيعية، وقد تستغرق تلك العملية مدة تتراوح بين عدة أشهر وعام.
أخبر فريق عيادة الزراعة فورًا إذا كان مقدم الرعاية الأساسي للمريض سيتغير. من المستحسن التخطيط للتغيير مقدمًا. يجب أن يتلقى كل مقدم رعاية التدريب على يد أحد أعضاء فريق الزراعة.
الحالتان اللتان تسببان أكثر الأعراض الجانبية والأعراض المتأخرة خطورة هما رفض الطعم وداء الطعم ضد الثوي (GVHD).
يجب على مقدمي الرعاية الاتصال بالطبيب المحلي المتابع للمريض أو طبيب وحدة الزراعة أو الممرض الممارس الخاص بهم فورًا إذا ظهر على المريض واحدٌ من هذه الأعراض أو أكثر.
بسبب الأعراض الجانبية البدنية والبعد عن العائلة والأصدقاء والأنشطة الطبيعية المعتادة، قد يمر المرضى بفترات من الحزن والاكتئاب. لا ضرر من الشعور بالحزن ليومٍ أو يومين، ولكن إذا استمرت هذه المشاعر لمدة أطول، فيجب على المرضى التحدث إلى أحد أفراد فريق الرعاية الخاص بهم. قد يكون الطبيب أو الممرضة أو ربما العامل الاجتماعي أو رجل دين أو اختصاصي علم النفس أو اختصاصي حياة الأطفال المتابع لحالتهم.
تُعرف بعض المضاعفات المرتبطة بعملية الزراعة بالأعراض المتأخرة، لأنها لا تظهر إلى بعد مرور عدة أشهر أو حتى عدة سنين بعد العلاج. ينتهي معظمها بمرور الوقت، لكن قد يكون بعضها دائمًا ويحتاج إلى اهتمام طويل الأجل.
قد تتضمن الأعراض المتأخرة لعمليات الزراعة:
لا يعاني أحد من هذه المشاكل كلها. ستعتمد احتمالية إصابتك بالمشاكل بعد الزراعة على مرضك ونوع عملية الزراعة التي خضعت لها وعمرك والتاريخ العلاجي السابق. يمكن منع العديد من المضاعفات بالفحص والإجراءات الوقائية الصحيحة. وتُعد زيارة الطبيب بصفة منتظمة أمرًا بالغ الأهمية.
تتم مراقبة المرضى لفترة طويلة بعد الزراعة لتحديد إذا ما كانت هناك أعراض جانبية أم لا. يكون المرضى الذين خضعوا لتسليط إشعاع على الجسم بالكامل استعدادًا للزراعة عُرضةً لخطر مشاكل الغدد الصماء (الغدد) التي تتضمن قصور الدرقية أو قصور الكظرية أو قصور هرمون النمو. من المهم تسجيل طول المريض ووزنه بصفة منتظمة ومراقبتهما على يد اختصاصي غدد صماء إن لزم الأمر.
في بعض الحالات، قد يعود السرطان (يحدث انتكاس) بعد الزراعة. يكون الانتكاس أكثر شيوعًا في العام الأول بعد الزراعة ويقل خطر الإصابة به بمرور الوقت. سيستمر فريق الزراعة في رعايتك وسيناقش خيارات العلاج الأخرى. وقد تتضمن هذه الخيارات تجارب سريرية أو عملية زراعة أخرى.
----
تاريخ المراجعة: يونيو 2018