मेन्यू
बंद करना
मेडुलोब्लास्टोमा बच्चों में होने वाला सबसे आम कैंसर वाला मस्तिष्क का कैंसर है। मेडुलोब्लास्टोमा, सेरेबेलम में शुरू होता है जो मस्तिष्क के पीछे का एक भाग है।
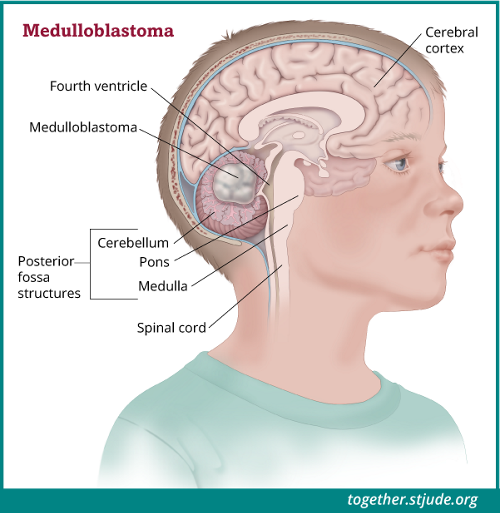
मेडुलोब्लास्टोमा, सेरेबेलम का एक मस्तिष्क का कैंसर है। सेरेबेलम, मस्तिष्क के पोस्टेरियर फोसा नामक भाग में पाया जाता है।
अमेरिका में हर साल मेडुलोब्लास्टोमा, 500 बच्चों में पाया जाता हैं। बच्चों में होने वाले सभी केंद्रीय तंत्रिका तंत्र (सीएनएस) ट्यूमर में से 20% ट्यूमर यही होते हैं। मेडुलोब्लास्टोमा आमतौर पर 16 वर्ष से कम आयु के बच्चों में अधिक पाया जाता है। यह ज़्यादातर 5 और 9 वर्ष से कम आयु के बच्चों में पाया जाता है। हालांकि, मेडुलोब्लास्टोमा बड़ी उम्र के किशोर बच्चों में अधिक और आमतौर पर वयस्कों में कम ही देखे जाता है।
मेडुलोब्लास्टोमा को ट्यूमर कोशिकाओं की आणविक विशेषताओं के आधार पर चार उपसमूहों में विभाजित किया जा सकता है:
विशिष्ट मेडुलोब्लास्टोमा उपसमूह पूर्वानुमान को प्रभावित करता है। चिकित्सक रोगियों को जोखिम श्रेणियों में वर्गीकृत करने के लिए उपसमूहों का उपयोग करते हैं। यह जानकारी चिकित्सकों को उचित इलाज योजना बनाने में मदद करती है।
मेडुलोब्लास्टोमा के इलाज में ट्यूमर को जितना संभव हो उतना निकालने के लिए सर्जरी शामिल है। सर्जरी के बाद शेष बची कैंसर कोशिकाओं को नष्ट करने के लिए रेडिएशन थेरेपी का उपयोग किया जाता है। सर्जरी और रेडिएशन थेरेपी के साथ कीमोथेरेपी का भी उपयोग किया जाता है।
मेडुलोब्लास्टोमा तेज़ी से बढ़ने वाले ट्यूमर हैं और ये ट्यूमर अक्सर मस्तिष्क और रीढ़ के अंदर की नस के अन्य भागों में फैल जाते हैं। यदि बीमारी नहीं फैली है, तो बचपन में होने वाले मेडुलोब्लास्टोमा के लिए जीवित रहने की संपूर्ण दर 70-80% होती है। यदि बीमारी फैल गई है, तो जीवित रहने की औसत दर लगभग 60% है। हालांकि, आणविक उपसमूह सहित, विशिष्ट प्रकार का मेडुलोब्लास्टोमा ट्यूमर, इलाज और पूर्वानुमान को प्रभावित कर सकता है।

मेडुलोब्लास्टोमा को ट्यूमर कोशिकाओं की आणविक विशेषताओं के आधार पर चार उपसमूहों में विभाजित किया जा सकता है: डब्लूएनटी उपप्रकार ("विंट") यह 10% मामलों में होता है, एसएचएच उपप्रकार (जिसे सोनिक हेजहॉग मेडुलोब्लास्टोमा भी कहा जाता है) यह 30% मामलों में होता है, समूह 3 यह 25% मामलों में होता है और समूह 4 यह 35% मामलों में होता है।
मेडुलोब्लास्टोमा के संकेत और लक्षण कई कारकों पर निर्भर करते हैं जिसमें ट्यूमर का आकार और स्थान तथा बच्चे की उम्र व विकास का स्तर शामिल हैं।
मेडुलोब्लास्टोमा के लक्षणों में निम्नलिखित शामिल हैं:
यदि ट्यूमर रीढ़ के अंदर की नस तक फैल गया है, तो इसके लक्षणों में निम्न लक्षण शामिल हो सकते हैं:
मेडुलोब्लास्टोमा के लक्षण ट्यूमर के आकार और स्थान पर निर्भर करते हैं। मेडुलोब्लास्टोमा एक सेरेबेलम ट्यूमर है। सेरेबेलम मस्तिष्क के पीछे के निचले भाग में होता है, वह क्षेत्र जिसे पोस्टेरियर फोसा के नाम से जाना जाता है। सेरेबेलम की क्रियाओं में गति, संतुलन, मुद्रा और समन्वय का नियंत्रण शामिल है।
अधिकांश मेडुलोब्लास्टोमा, सेरेबेलम के मध्य में चौथे निलय (वेन्ट्रीकल) के पास होते हैं। ट्यूमर के बढ़ने के साथ, रीढ़ की हड्डी में पानी का सामान्य प्रवाह अवरुद्ध हो सकता है। इसके कारण मस्तिष्क के अंदर पानी जमा होने लगता है जिसे हाइड्रोसिफ़लस के रूप में जाना जाता है। इस तरल से मस्तिष्क पर अधिक दवाब पड़ता है (इंट्राक्रेनियल दबाव)। मेडुलोब्लास्टोमा के बहुत से लक्षण हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) के कारण उत्पन्न होते हैं।
ट्यूमर कोशिकाओं के अंदर वंशाणु और क्रोमोसोम (गुणसूत्र) में कुछ परिवर्तन मेडुलोब्लास्टोमा के विकास से जुड़े हैं। आमतौर पर, यह ज्ञात नहीं है कि ये आनुवंशिक परिवर्तन क्यों होते हैं।
अधिकांश मेडुलोब्लास्टोमा 5 और 9 साल के बीच की उम्र वाले बच्चों में होते हैं। नवजात शिशुओं और वयस्कों में यह मुश्किल से ही पाया जाता है। मेडुलोब्लास्टोमा लड़कियों की तुलना में लड़कों में थोड़ा अधिक आम है।
कुछ बच्चों में, दुर्लभ वंशानुगत स्थितियों या आनुवंशिक विकार के कारण मस्तिष्क के कैंसर का खतरा बढ़ सकता है। इन सिंड्रोम में गोर्लिन का सिंड्रोम, टर्कोट सिंड्रोम और ली-फ़्रॉमेनी सिंड्रोम शामिल हैं।
चिकित्सक, मेडुलोब्लास्टोमा का कई तरह से आकलन करते हैं।
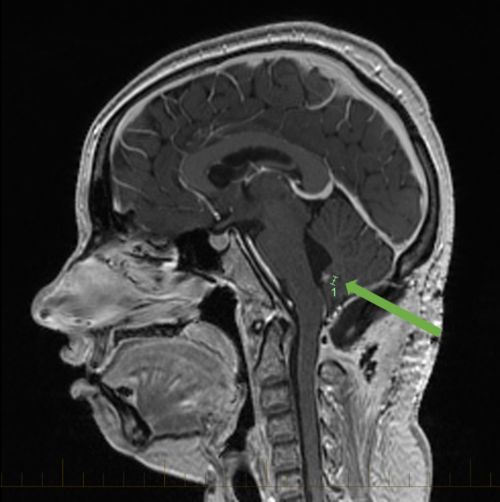
सेरेबेलम में मेडुलोब्लास्टोमा दिखाने वाले चिह्नों के साथ एमआरआई स्कैन।
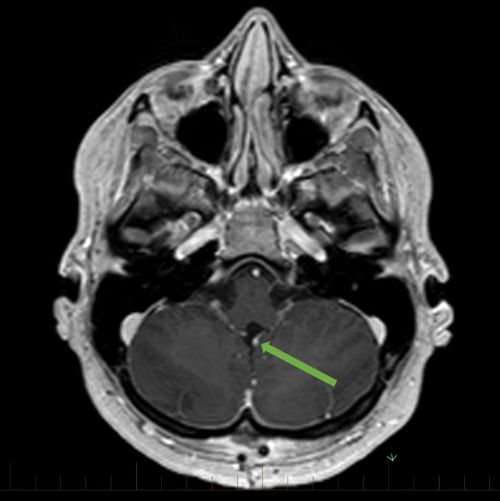
सामने से देखते हुए एमआरआई में मेडुलोब्लास्टोमा। मेडुलोब्लास्टोमा बच्चों में होने वाला सबसे आम कैंसर वाला मस्तिष्क का कैंसर है।
मेडुलोब्लास्टोमा को कुछ विशेषताओं के आधार पर वर्गीकृत या वर्णित किया जा सकता है जैसे कि शरीरकोष विज्ञान, आणविक विशेषताएं और कैंसर का फैलाव। शरीरकोष विज्ञान, ट्यूमर कोशिकाओं की आणविक विशेषता और स्तर का उपयोग, रोग के जोखिम और पूर्वानुमान के आधार पर मेडुलोब्लास्टोमा वाले रोगियों को वर्गीकृत करने के लिए किया जाता है। इससे चिकित्सकों को मेडुलोब्लास्टोमा जोखिम समूह के लिए इलाज योजनाएं बनाने में मदद मिलती है।
मेडुलोब्लास्टोमा ट्यूमर को हिस्टोलॉजी (शरीरकोष विज्ञान) के अनुसार वर्गीकृत करने के लिए ट्यूमर कोशिकाओं के आकार और आकृति जैसे सूक्ष्म लक्षणों का उपयोग किया जाता है:
एनाप्लास्टिक और बड़ी कोशिकाएं अक्सर एक साथ उत्पन्न होती हैं और वे बड़ी कोशिका एनाप्लास्टिक (एलसीए) ट्यूमर के रूप में समूहीकृत होती हैं।
ट्यूमर से आनुवांशिक और आणविक विशेषताओं के बारे में जानने के लिए ट्यूमर से ऊतक का परीक्षण भी किया जाता है। आणविक रूपरेखा के आधार पर, मेडुलोब्लास्टोमा को डब्लूएनटी, एसएचएच, समूह 3 या समूह 4 के रूप में समूहीकृत किया जाता है।
सेरेबेलम के अंदर मेडुलोब्लास्टोमा ट्यूमर का स्थान, मेडुलोब्लास्टोमा के आणविक प्रकार के बारे में भी संकेत प्रदान कर सकता है। विंट मेडुलोब्लास्टोमा ट्यूमर अक्सर सेरेबेलम की मध्यरेखा के पास होते हैं। एसएचएच मेडुलोब्लास्टोमा ट्यूमर अक्सर सेरेबेलम के पश्चवर्ती भाग में पाए जाते हैं।
मेडुलोब्लास्टोमा को मेटास्टेसिस या कैंसर का फैलाव के अनुसार भी वर्गीकृत किया जा सकता है:
अगर बीमारी नहीं फैली है, तो बच्चों में होने वाले मेडुलोब्लास्टोमा के लिए 5 साल तक जीवित रहने की संपूर्ण दर लगभग 70-80% होती है। अत्यधिक जोखिम वाले रोगियों के लिए, जीवित रहने की दर लगभग 60-65% है।
निरोगी होने के अवसर को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
| डब्ल्यूएनटी उपप्रकार | एसएचएच उपप्रकार | समूह 3 | समूह 4 | |
|---|---|---|---|---|
| % स्थितियाँ | 10% मेडुलोब्लास्टोमा | 30% मेडुलोब्लास्टोमा | 25% मेडुलोब्लास्टोमा | 35% मेडुलोब्लास्टोमा |
| रोगी के लक्षण | बड़े बच्चों और किशोरों में सर्वाधिक आम; नवजात शिशुओं में दुर्लभ | 3 साल से कम उम्र के बच्चों और बड़ी उम्र के किशोरों और वयस्कों में आम | नवजात शिशुओं और छोटे बच्चों में सर्वाधिक आम; किशोरों में दुर्लभ; पुरुषों में अधिक आम है | उम्र के सभी समूहों में पाया गया लेकिन नवजात शिशुओं में मुश्किल से ही पाया गया; पुरुषों में अधिक आम है |
| मेडुलोब्लास्टोमा शरीरकोष विज्ञान | • क्लासिक (सबसे अधिक बार) बड़ी कोशिका एनाप्लास्टिक (बहुत कम) |
• डेस्मोप्लास्टिक / गांठदार • एमबीईएन क्लासिक बड़ी कोशिका एनाप्लास्टिक |
क्लासिक बड़ी कोशिका एनाप्लास्टिक |
क्लासिक बड़ी कोशिका एनाप्लास्टिक (बहुत कम) |
| रोग की पहचान पर मेटास्टेसिस (कैंसर का फैलाव) | रोग की पहचान के दौरान लगभग 5-10% रोगियों में कैंसर फैला हुआ (मेटास्टैटिक) रोग होता है | रोग की पहचान के दौरान लगभग 15-20% रोगियों में कैंसर फैला हुआ (मेटास्टैटिक) रोग होता है | रोग की पहचान के दौरान लगभग 30-45% रोगियों में कैंसर फैला हुआ (मेटास्टैटिक) रोग होता है | रोग की पहचान के दौरान लगभग 35-40% रोगियों में कैंसर फैला हुआ (मेटास्टैटिक) रोग होता है |
| दुबारा होना, वापस आना | बहुत कम बार वापस आना | यदि यह वापस आता है, तो यह आमतौर पर स्थानीय बीमारी है | यदि यह वापस आता है, तो आमतौर पर कैंसर फैला हुआ है | यदि यह वापस आता है, तो आमतौर पर कैंसर फैला हुआ है |
| मेडुलोब्लास्टोमा के लिए 5 साल तक बचने की दरें | >90% उत्तरजीविता | 75% उत्तरजीविता | 50% उत्तरजीविता | 75% उत्तरजीविता |
| कुल मिलाकर मेडुलोब्लास्टोमा पूर्वानुमान | बहुत अच्छा | मध्यवर्ती, लेकिन नवजात शिशुओं में बेहतर पूर्वानुमान होता है | खराब | मध्यवर्ती |
मेडुलोब्लास्टोमा इलाज में सर्जरी, मस्तिष्क और रीढ़ में रेडिएशन (3 वर्ष से कम उम्र के बच्चों को छोड़कर), और कीमोथेरेपी शामिल हैं।
मेडुलोब्लास्टोमा के इलाज के लिए वर्तमान जोखिम-आधारित पद्धतियाँ, रोगी को ट्यूमर लक्षणों तथा पूर्वानुमानित परिणामों के आधार पर वर्गीकृत करती हैं। चिकित्सक निम्नलिखित पर विचार करते हैं:
जोखिम-आधारित पद्धति का लक्ष्य इलाज के कारण होने वाले दुष्प्रभावों के जोखिम को कम करते हुए उत्तरजीविता प्राप्त करना है। उन रोगियों के लिए जिनको अच्छे परिणाम मिलने की पूर्वसूचना दी गई है, कम तीव्रता वाली थेरेपी, रेडिएशन और कीमोथेरेपी की दीर्घकालिक समस्याओं को कम कर सकती है। उच्च-जोखिम वाले रोगियों के लिए, अधिक गहन थेरेपी जीवित रहने की संभावना को बढ़ा सकती है।
रोगियों को बीमारी के परीक्षण के अंतर्गत इलाज का सुझाव दिया जा सकता है।
एसएचएच उपसमूह 3 साल से कम उम्र के बच्चों में होने वाला सबसे आम मेडुलोब्लास्टोमा का प्रकार है उसके बाद समूह 3 के ट्यूमर की बारी आती है। नवजात शिशुओं में एसएचएच ट्यूमर की अक्सर अनुकूल शरीरकोष विज्ञान (हिस्टोलॉजी) और आणविक रूपरेखा होती है। ये बच्चे अक्सर सर्जरी के बाद रेडिएशन के बिना कीमोथेरेपी से सफल प्रदर्शन करते हैं।
नवजात शिशुओं में एसएचएच-रहित मेडुलोब्लास्टोमा का इलाज करना कठिन होता है, खासकर तब जब उसे मेटास्टेटिक (कैंसर फैला हुआ) बीमारी हो। फ़ोकल रेडिएशन थेरेपी और स्टेम सेल बचाव के साथ उच्चस्तरीय कीमोथेरेपी जैसे इलाजों का प्रयास किया जा सकता है, लेकिन इससे रोग का निदान होना कठिन होता है। उच्च जोखिम वाले मेडुलोब्लास्टोमा वाले छोटे बच्चों को इलाज के दुष्प्रभाव का अनुभव हो सकता है जो इलाज के संभावित लाभों से आगे निकल जाते हैं।
मेडुलोब्लास्टोमा की बढ़ती समझ ने हाल के वर्षों में बेहतर इलाज और जीवित रहने की दर में सुधार किया है। हालांकि, मेडुलोब्लास्टोमा से बचने वाले लोगों को अक्सर विभिन्न प्रकार की इलाज-संबंधित मुश्किलों का सामना करना पड़ता है। उपचार के पूरा होने के बाद रोगियों की निगरानी के लिए फॉलो-अप देखभाल, प्रयोगशाला परीक्षण और नियमित एमआरआई स्कैन का उपयोग किया जाता है। निगरानी में रोग के दुबारा होने का पता लगाने और दीर्घकालिक और इलाज के देरी से प्रभाव पर ध्यान देना चाहिए। देखभाल में उपयुक्त पुनर्सुधार और तंत्रिका-सम्बंधित चिकित्सक से सलाह लेना भी शामिल होना चाहिए।
मेडुलोब्लास्टोमा से जीवित बचे लोगों को कीमोथेरेपी और रेडिएशन थेरेपी सहित इलाज के आधार पर कुछ देरी से होने वाले प्रभावों का खतरा बढ़ जाता है। इनमें निम्नलिखित समस्याएं शामिल हो सकती हैं:
मेडुलोब्लास्टोमा के लिए इलाज किए गए बच्चों को दैनिक जीवन के क्षेत्रों जैसे स्कूल, काम और रिश्तों में, भविष्य में समस्याएं हो सकती हैं। वे कम तंदुरुस्त हो सकते हैं और शारीरिक रूप से कम काम कर पाते हैं। एक प्राथमिक देखभाल चिकित्सक द्वारा नियमित परीक्षण और जांच करवाना स्वास्थ्य समस्याओं पर नज़र रखने के लिए महत्वपूर्ण है जो थेरेपी के कई साल बाद विकसित हो सकती हैं। दीर्घकालिक स्वास्थ्य और जीवन शैली को बढ़ावा देने के लिए एक बहुविषयक टीम व्यक्तिगत देखभाल योजना बनाने मदद कर सकती है। मानसिक स्वास्थ्य और शैक्षणिक संसाधनों जैसी सहायता सेवाएं भी जीवित लोगों के जीवन शैली की गुणवत्ता को बढ़ा सकती हैं।
—
समीक्षा की गई: फरवरी, 2020