मेन्यू
बंद करना
एस्ट्रोसाइटोमा मस्तिष्क और रीढ़ के अंदर की नस के ट्यूमर हैं जो एस्ट्रोसाइट नामक कोशिकाओं से विकसित होते हैं। एस्ट्रोसाइट ग्लायल सेल का एक प्रकार हैं जो मस्तिष्क के सहायक ऊतक का निर्माण करती हैं। एस्ट्रोसाइटोमा बच्चों में होने वाला सबसे आम प्रकार का मस्तिष्क का कैंसर है। बच्चों में होने वाले सभी केंद्रीय तंत्रिका तंत्र (सीएनएस) ट्यूमर में से लगभग आधे ट्यूमर एस्ट्रोसाइटोमा के होते हैं।
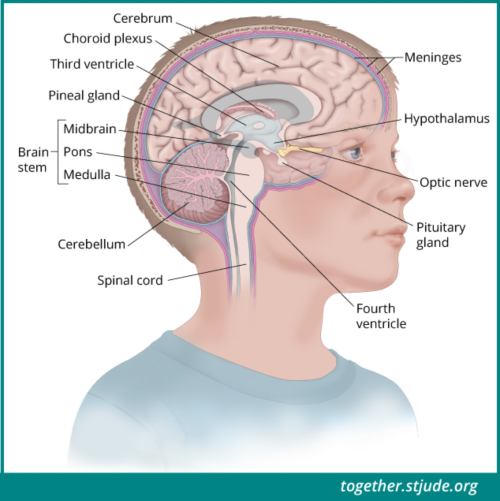
एस्ट्रोसाइटोमा कहां विकसित होता है? एस्ट्रोसाइटोमा ट्यूमर सेरेबेलम, सेरेब्रम, ब्रेनस्टेम, हाइपोथेलेमस, ऑप्टिक पाथवे या रीढ़ के अंदर की नस में विकसित हो सकते हैं।
बच्चों में होने वाले एस्ट्रोसाइटोमा में ये ट्यूमर शामिल हैं:
एस्ट्रोसाइटोमा विकसित होने के स्थानों में निम्नलिखित शामिल हैं:
एस्ट्रोसाइटोमा को माइक्रोस्कोप के नीचे उनकी दिखावट के आधार पर कम-श्रेणी या उच्च-श्रेणी में वर्गीकृत किया जाता है। एस्ट्रोसाइटोमा के इलाजों में ट्यूमर को निकालने के लिए आमतौर पर सर्जरी शामिल होती है। किसी भी शेष बची कैंसर कोशिका को निकालने के लिए अक्सर सर्जरी के साथ कीमोथेरेपी या रेडिएशन थेरेपी का उपयोग किया जाता है। अन्य इलाजों का उपयोग ट्यूमर के प्रकार के आधार पर किया जा सकता है।
बाल चिकित्सा एस्ट्रोसाइटोमा के लिए जीवित रहने की दर टयूमर के प्रकार, इसके स्थान, क्या इसे सर्जरी से निकाला जा सकता है और क्या इस ट्यूमर प्रकार के लिए अन्य प्रभावी इलाज उपलब्ध हैं, इन सब पर निर्भर करती है।
एस्ट्रोसाइटोमा, ग्लिओमा का एक प्रकार हैं। ग्लिओमा वे मस्तिष्क के कैंसर हैं जो ब्रेन के सहायक ऊतक का निर्माण करने वाली ग्लायल सेल से विकसित होते हैं। ग्लिओमा का नाम विशिष्ट प्रकार की ग्लायल सेल और मस्तिष्क में उनके होने के स्थान के आधार पर रखा जा सकता है। कभी-कभी, चिकित्सक इस मस्तिष्क के कैंसर का उल्लेख कम-श्रेणी ग्लिओमा या उच्च-श्रेणी ग्लिओमा के नाम से भी कर सकते हैं।
ग्लिओमा के प्रकारों में निम्नलिखित शामिल हैं:
बच्चों में होने वाले एस्ट्रोसाइटोमा के संकेत और लक्षण भिन्न-भिन्न हो सकते हैं। कुछ ट्यूमर जब तक बहुत अधिक बढ़ नहीं जाते हैं तब तक उनके कोई लक्षण दिखाई नही देते। कुछ स्थितियों में, लक्षण बहुत धीरे-धीरे उत्पन्न हो सकते हैं और उनका पता लगाना मुश्किल हो सकता है, विशेष रूप से कम-श्रेणी के एस्ट्रोसाइटोमा में। और कभी-कभी, लक्षण बहुत अधिक गंभीर और तेज़ी से विकसित होने वाले हो सकते हैं, विशेष रूप से उच्च-श्रेणी या तेज़ी से बढ़ने वाले ट्यूमर की स्थितियों में।
एस्ट्रोसाइटोमा के लक्षण निम्नलिखित कारकों पर निर्भर कर सकते हैं जैसे बच्चे की आयु, ट्यूमर का स्थान, ट्यूमर का आकार और ट्यूमर के बढ़ने की गति।
बच्चों में एस्ट्रोसाइटोमा लक्षणों में निम्नलिखित शामिल हो सकते हैं:
ट्यूमर जैसे-जैसे बढ़ता है, वह अक्सर रीढ़ की हड्डी में पानी के सामान्य प्रवाह को अवरुद्ध कर देता है। इसके कारण मस्तिष्क के अंदर पानी जमा होने लगता है जिसे हाइड्रोसिफ़लस के रूप में जाना जाता है। इस तरल से मस्तिष्क पर अधिक दवाब पड़ता है (इंट्राक्रेनियल दबाव)। एस्ट्रोसाइटोमा के कुछ लक्षण हाइड्रोसिफ़लस के कारण उत्पन्न होते हैं।
एस्ट्रोसाइटोमा रोग की पहचान करने में निम्नलिखित जांचें शामिल हैं:
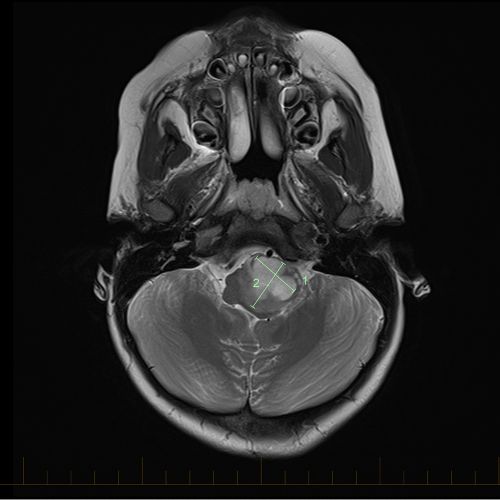
अक्षीय एमआरआई में चिह्नांकित एस्ट्रोसाइटोमा
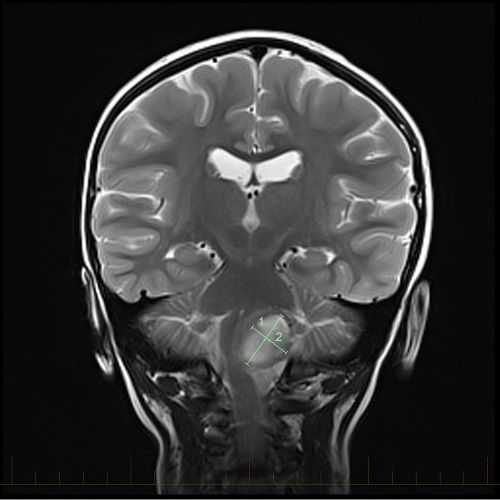
एस्ट्रोसाइटोमा के लिए आकार चिह्नांकनों के साथ कोरोनल एमआरआई
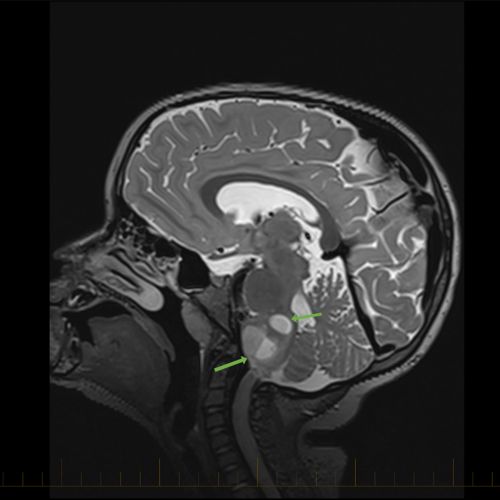
एस्ट्रोसाइटोमा की एक ओर देखते हुए एमआरआई
एस्ट्रोसाइटोमा को माइक्रोस्कोप के नीचे उनकी दिखावट के आधार पर वर्गीकृत किया जाता है। ट्यूमर को श्रेणी I से लेकर श्रेणी IV तक में श्रेणीबद्ध किया जाता है। कोशिकाएं जितनी अधिक असामान्य दिखती हैं, उनकी श्रेणी उतनी ही उच्च होती है।
श्रेणी I और II के ट्यूमर को कम-श्रेणी का माना जाता है। कोशिकाएं कम आक्रामक दिखती हैं और धीमी गति से विकसित होने वाली होती हैं। कम-श्रेणी के एस्ट्रोसाइटोमा के लिए रोग का पूर्वानुमान सामान्य तौर पर ठीक होता है, विशेष रूप से बच्चों में।
श्रेणी III और IV ट्यूमर को उच्च-श्रेणी का माना जाता है। वे आक्रामक होती हैं और अधिक तेज़ी से विकसित होती हैं। कम-श्रेणी के ट्यूमर की अपेक्षा उच्च-श्रेणी के ट्यूमर का पूर्वानुमान अधिक खराब होता है। हालांकि, यह विशिष्ट प्रकार के ट्यूमर के लिए उपलब्ध इलाजों पर निर्भर करता है।
बच्चों में अधिकांश एस्ट्रोसाइटोमा कम-श्रेणी के होते हैं। वयस्कों में, एस्ट्रोसाइटोमा अक्सर उच्च-श्रेणी का होता है।
| कम-श्रेणी के ट्यूमर (श्रेणी I या II) |
पिलोसिटिक एस्ट्रोसाइटोमा (पीए) / जुवेनाइल पिलोसिटिक एस्ट्रोसाइटोमा (जेपीए) पिलोमिक्सॉइड एस्ट्रोसाइटोमा (पीएमए) डिफ्यूज़ एस्ट्रोसाइटोमा / फ़ाइब्रिलेरी एस्ट्रोसाइटोमा प्लेमॉर्फिक ज़ैंथोएस्ट्रोसाइटोमा (पीएक्सए) सबएपेंडिमल जाइंट सेल एस्ट्रोसाइटोमा |
|---|---|
| उच्च-श्रेणी के ट्यूमर (श्रेणी III या IV) |
एनाप्लास्टिक एस्ट्रोसाइटोमा (एए) एनाप्लास्टिक प्लेमॉर्फिक ज़ैंथोएस्ट्रोसाइटोमा ग्लिओब्लास्टोमा / ग्लिओब्लास्टोमा मल्टीफ़ॉर्म (जीबीएम) डिफ्यूज़ मिडलाइन ग्लिओमा (डीआईपीजी) |
पिलोसिटिक एस्ट्रोसाइटोमा (या जुवेनाइल पिलोसिटिक एस्ट्रोसाइटोमा) बच्चों में पाया जाने वाला सबसे आम प्रकार का मस्तिष्क का कैंसर है। यह एक कम-श्रेणी का ट्यूमर है। इसके बढ़कर उच्च श्रेणी के ट्यूमर में बदलने की संभावना बहुत कम होती है। पिलोसिटिक एस्ट्रोसाइटोमा में 10 वर्ष के बच्चों में जीवित रहने की दर 90% है। हालांकि, बड़े बच्चों की अपेक्षा शिशुओं में रोग का पूर्वानुमान अक्सर मुश्किल ही होता है।
पिलोसिटिक एस्ट्रोसाइटोमा एक धीमी गति से बढ़ने वाला ट्यूमर है जो चरणों में विकसित होता प्रतीत होता है। बच्चों में, ये ट्यूमर अक्सर सेरेबेलम और ऑप्टिक पाथवे में होते हैं। पिलोसिटिक एस्ट्रोसाइटोमा का प्रमुख इलाज सर्जरी है। हालांकि, ट्यूमर के आस-पास की मस्तिष्क संरचना को नुकसान पहुंचने का खतरा होने के कारण सर्जरी से सभी ट्यूमर (जैसे ऑप्टिक पाथवे ग्लिओमा) को पूरी तरह से नहीं निकाला जा सकता है।
निरोगी होने की संभावना, ट्यूमर के विशिष्ट प्रकार और उसके स्थान के आधार पर काफी भिन्न हो सकती है। कुछ कम-श्रेणी एस्ट्रोसाइटोमा में सफल सर्जरी के साथ जीवित रहने की दर 95% या उससे अधिक होती है। हालांकि, कुछ उच्च-श्रेणी एस्ट्रोसाइटोमा में जीवित रहने की दर 10-30% है।
निरोगी होने के अवसर को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
एस्ट्रोसाइटोमा का इलाज ट्यूमर के प्रकार, उसके स्थान और क्या यह फैल चुका है या वापस हुआ है, इन सब बातों पर निर्भर करता है। आक्रामक ट्यूमर के लिए अधिक गहन इलाज की आवश्यकता होती है। डॉक्टर रोगी की आयु को भी ध्यान में रखते हैं। चिकित्सक कोशिश करते हैं कि बहुत छोटे बच्चों को रेडिएशन थेरेपी न देनी पड़े क्योंकि इससे गंभीर दुष्प्रभाव पड़ने का अधिक खतरा होता है।
लक्षणों के प्रबंधन में मदद के लिए स्टेरॉयड और दौरे की दवाओं की ज़रूरत पड़ सकती है। एस्ट्रोसाइटोमा के कारण हाइड्रोसिफ़लस से ग्रस्त कुछ बच्चों में रीढ़ की हड्डी में पानी को जमा होने से रोकने के लिए उनके मस्तिष्क में शंट लगाया जा सकता है। शंट एक छोटी सी नली होती है जो मस्तिष्क से पानी को निकालती है।
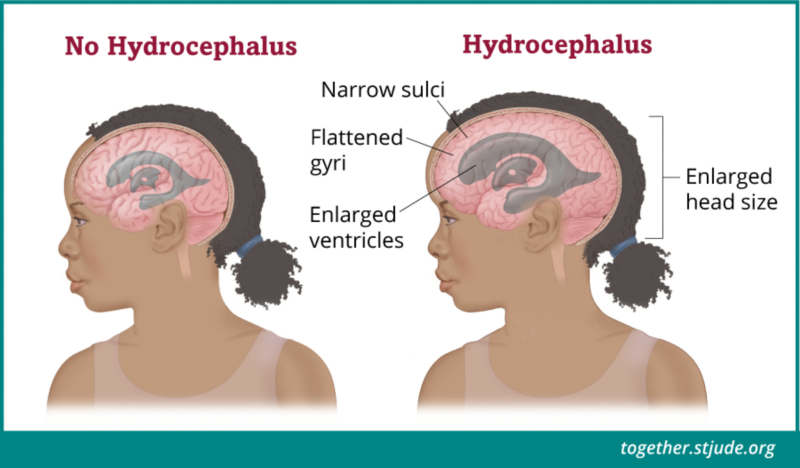
कभी-कभी एस्ट्रोसाइटोमा रीढ़ की हड्डी में पानी (सीएसएफ) के प्रवाह को अवरुद्ध कर सकता है। हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) तब होता है जब वेंट्रिकल्स में बहुत अधिक सीएसएफ बनने लगता है।
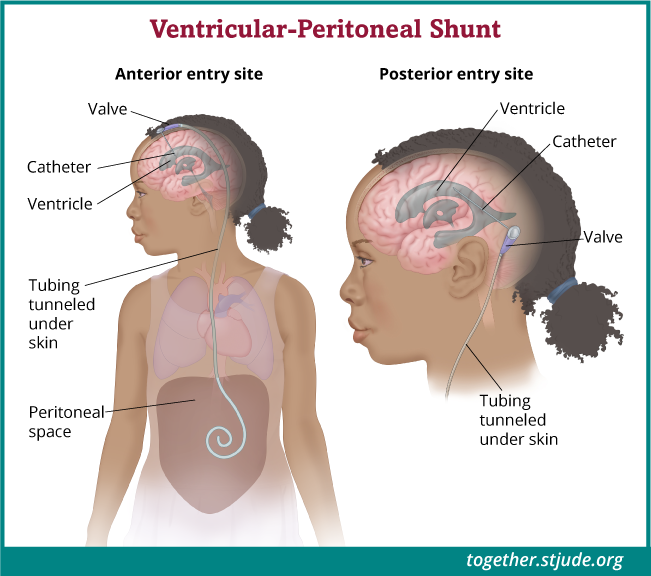
शंट एक छोटी से नली होती है जो द्रव को बनने से रोकने के लिए रीढ़ की हड्डी के पानी को निकाल देती है।
एस्ट्रोसाइटोमा से पीड़ित रोगियों की देखभाल में सहायता सेवाओं के उपयुक्त संदर्भ शामिल होने चाहिए जैसे अंतःस्रावविकी, नेत्र विज्ञान, पुनर्सुधार इलाज, स्कूल सेवाएं और मनोविज्ञान।
एस्ट्रोसाइटोमा से पीड़ित बच्चों में स्वास्थ्य लाभ और उसके दीर्घकालिक प्रभाव ट्यूमर के प्रकार और प्राप्त इलाजों पर निर्भर करते हैं। रोगी में रोग की पुनरावृत्ति या प्रगति पर नज़र रखने के लिए जारी फॉलो-अप देखभाल, लेबोरेट्री जांचें और नियमित इमेजिंग की आवश्यकता होती है। देखभाल टीम, ट्यूमर के प्रकार, इलाज की प्रतिक्रिया और रोगी की व्यक्तिगत आवश्यकताओं के आधार पर एक कार्य-योजना निर्धारित करेगी।
कम-श्रेणी का एस्ट्रोसाइटोमा या ग्लिओमा अक्सर एक क्रॉनिक या दीर्घकालिक रोग होता है। यद्यपि कम-श्रेणी ग्लिओमा से जीवित रहने की संपूर्ण दर उच्च होती है, ट्यूमर अक्सर वापस आ जाता है या समय के साथ बढ़ता जाता है। रोगी को कई वर्षों तक चलने वाली अनुवर्ती कार्रवाई में अतिरिक्त इलाजों की आवश्यकता पड़ सकती है। जिसका अर्थ यह है कि रोगी को अधिक इलाज- या ट्यूमर- संबंधित जटिलताओं का खतरा रहता है। कई बार ऐसा भी हो सकता है जब स्कैन पर ट्यूमर बढ़ा हुआ दिखाई दे, लेकिन देखभाल टीम इलाज की बजाय निगरानी (सतर्क प्रतीक्षा) की सलाह दे। रोगी, परिवार और देखभाल टीम के बीच अच्छा संवाद और विश्वास, निर्णय लेने और रोग प्रबंधन में सहायता करने के लिए महत्वपूर्ण होता है।
दीर्घकालिक स्वास्थ्य और जीवन शैली को बढ़ावा देने के लिए व्यक्तिगत रोगी की ज़रूरतों को पूरा करने में एक बहुविषयक टीम मदद कर सकती है। थेरेपी के बाद के वर्षों में हो सकने वाली स्वास्थ्य समस्याओं पर नज़र रखने के लिए उत्तरजीविता के दौरान नियमित जांच और स्क्रीनिंग आवश्यक होती हैं।
—
समीक्षा की गई: जुलाई 2019