मेन्यू
बंद करना
रीनल (गुर्दे) के ट्यूमर तब होते हैं जब कैंसर कोशिकाएं गुर्दे के ऊतकों में बनने लगती हैं। बचपन में होने वाले सभी कैंसर में से इन ट्यूमर का अनुपात लगभग 7% है।
बच्चों में विभिन्न प्रकार के गुर्दे के ट्यूमर होते हैं। विल्म्स ट्यूमर (न्यूरोब्लास्टोमा) बचपन में होने वाले गुर्दे के ट्यूमर का एक प्रकार है।
गुर्दे पेट के पीछे की रीढ़ की हड्डी के दोनों ओर स्थित अंगों की एक जोड़ी हैं। वे खून को फ़िल्टर और साफ़ करते हैं। गुर्दे मूत्र भी बनाते हैं।
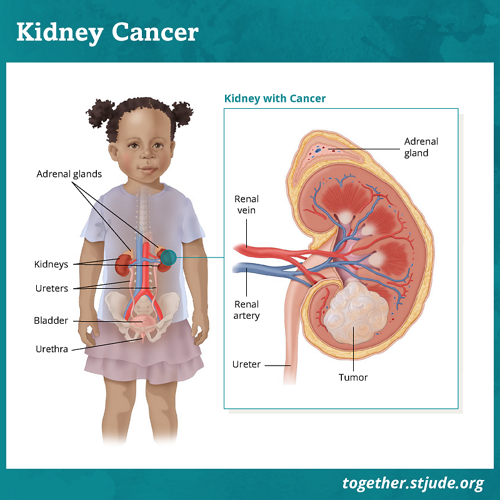
गुर्दे पेट के पीछे की रीढ़ की हड्डी के दोनों ओर स्थित होते हैं। इनका प्रमुख कार्य खून को फ़िल्टर व साफ़ करना और मूत्र बनाना है।
विल्म्स ट्यूमर को न्यूरोब्लास्टोमा के नाम से भी जाना जाता है। यह बच्चों में होने वाला सबसे आम गुर्दे का कैंसर है। अमेरिका में हर साल लगभग 500 बच्चों में विल्म्स ट्यूमर रोग की पहचान होती है। यह ज़्यादातर 5 वर्ष से कम आयु वाले बच्चों में पाया जाता है।
गुर्दे की कोशिका में कार्सिनोमा 15-19 आयु वर्ग के किशोरों में सबसे आम गुर्दे का ट्यूमर है।
गुर्दे के अन्य ट्यूमर में शामिल हैं:
कभी-कभी कैंसर, रोग की पहचान के पहले ही फैल सकता है। यह इस बात पर निर्भर करता है कि आपके बच्चे को किस प्रकार का ट्यूमर है। जैसे कि, विल्म्स ट्यूमर मस्तिष्क तक शायद ही कभी फैलता है।
जिन भागों में कैंसर फैल सकता है उनमें शामिल हो सकते हैं:
गुर्दे के अधिकांश ट्यूमर का इलाज ट्यूमर पर निर्भर करता है। इसमें शामिल हो सकते हैं:
गुर्दे के ट्यूमर का इलाज और पूर्वानुमान ट्यूमर के प्रकार और क्या यह अन्य अंगों में फैल गया है, इस पर निर्भर करता है। आपके बच्चे का चिकित्सक, आपके बच्चे के मामले की जानकारी देने का सबसे अच्छा स्रोत है।
गुर्दे के ट्यूमर के सामान्य संकेतों और लक्षणों में निम्नलिखित शामिल हैं:
कुछ आनुवंशिक सिंड्रोम या अन्य स्थितियां गुर्दे के ट्यूमर का जोखिम बढ़ा सकते हैं। लेकिन गुर्दे के अधिकांश ट्यूमर आनुवंशिक नहीं होते हैं।
जोखिम बढ़ाने वाली आनुवंशिक स्थितियों में शामिल हैं:
यदि आपके बच्चे की देखभाल टीम को लगता है कि आपके बच्चे का ट्यूमर आनुवंशिक स्थिति के कारण हो सकता है, तो वे आनुवंशिक जाँच का सुझाव दे सकते हैं।
गुर्दे के ट्यूमर के रोग की पहचान के लिए की जाने वाली जांच में ये शामिल हो सकते हैं:
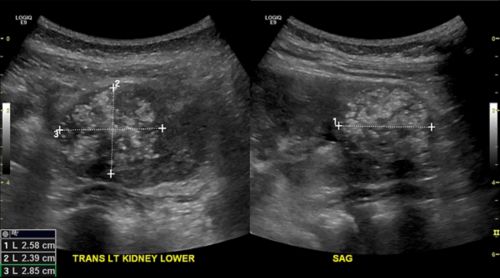
अल्ट्रासाउंड जैसी इमेजिंग जांचों से चिकित्सकों को ट्यूमर का आकार जानने में मदद मिलती है। अल्ट्रासाउंड यह भी दर्शाता है कि ट्यूमर फैला है या नहीं।
का स्तर। इमेजिंग जांचें, सर्जरी और रोग लक्षण विद्या बीमारी के स्तर से संबंधित जानकारी देते हैं। गुर्दे के सभी ट्यूमर प्रकारों के लिए:
जिन रोगियों का कैंसर शरीर के अन्य भागों में फैल गया है, उनमें रोग का पूर्वानुमान और खराब होता है। ऐसा इसलिए है क्योंकि कैंसर अधिक गंभीर बीमारी है। इसका इलाज करना भी कठिन है।
रोगियों को इलाज के बाद, रोग के दुबारा होने की जांच के लिए फॉलो-अप देखभाल प्राप्त होगी। आपके बच्चे की देखभाल टीम आपके बच्चे के लिए आवश्यक जाँचों का सुझाव देगी।
यदि आपके बच्चे में कोई सिंड्रोम या आनुवंशिक अंतर है जो परिवारों में फैलता है, तो उन्हें आनुवंशिक जाँच और अतिरिक्त देखभाल की आवश्यकता हो सकती है।
जिन रोगियों का गुर्दा निकाल दिया गया है, वे सामान्य, सक्रिय जीवन जी सकते हैं।
अपने बच्चे की देखभाल टीम के साथ चिकित्सा आवश्यकताओं और जीवनशैली की आदतों के बारे में बात करना महत्वपूर्ण है।
आपके बच्चे को कम से कम वार्षिक रूप से जांच के साथ नियमित चिकित्सा देखभाल की आवश्यकता होगी। जांच में ये शामिल हो सकते हैं:
आपके बच्चे को गुर्दा विशेषज्ञ जिसे गुर्दा रोग विशेषज्ञ कहा जाता है, को दिखाने की आवश्यकता हो सकती है।
गुर्दे के ट्यूमर का इलाज किए गए बच्चों को थेरेपी संबंधित देरी से होने वाले प्रभावों का जोखिम होता है।
स्वस्थ जीवन शैली जीना, पौष्टिक आहार लेना और नियमित परीक्षण और जांच कराने से आपके बच्चे के स्वास्थ्य की रक्षा करने में मदद मिल सकती है।
रोग से बचे लोग जिनका इलाज पूरे शरीर में कीमोथेरेपी या रेडिएशन द्वारा किया गया था, उनकी तीव्र या देर से होने वाले प्रभावों के लिए निगरानी की जानी चाहिए। दिए गए इलाज के प्रकार के आधार पर, इन प्रभावों में शामिल हो सकते हैं:
आपके बच्चे का चिकित्सक, आपके बच्चे के मामले की जानकारी प्राप्त करने का सबसे अच्छा स्रोत है।
—
समीक्षा की गई: जनवरी 2023