کھلا
بند کریں
گردے میں ہونے والے ٹیومرز کیا ہیں؟
رینل (گردوں) میں ہونے والے ٹیومرز اس وقت ہوتے ہیں جب گردوں کے ٹشوز میں کینسر کے خلیے بنتے ہیں۔ ان ٹیومرز کو بچپن میں ہونے والے سبھی کینسر میں سے تقریبا %7 تک شمار کیا جاتا ہے۔
بچوں کے گردے میں ہونے والے ٹیومرز کی مختلف قسمیں ہیں۔ ولمس ٹیومر (نیفروبلاسٹوما) بچے کے گردے میں ہونے والے ٹیومر کی ایک قسم ہے۔
گردے پیٹ کے پچھلے حصے میں ریڑھ کی ہڈی کے دونوں طرف موجود اعضاء کا ایک جوڑا ہوتے ہیں۔ وہ خود کو فلٹر اور صاف کرتے ہیں۔ گردے بھی پیشاب تیار کرتے ہیں۔
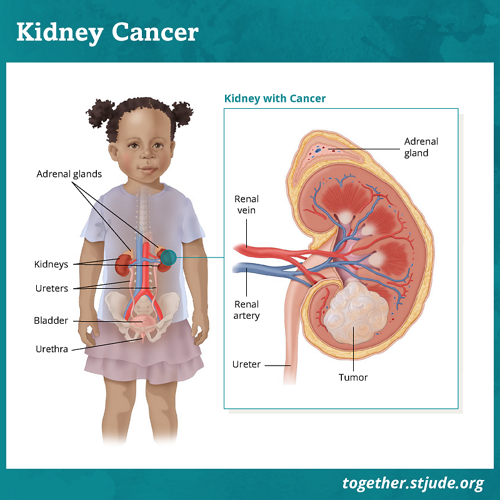
گردے پیٹ کے پچھلے حصے میں ریڑھ کی ہڈی کے دونوں طرف میں موجود ہوتے ہیں۔ ان کا اصل کام خون کو فلٹر اور صاف کرنا اور پیشاب بنانا ہے۔
ویلمس ٹیومر کو نیفروبلاسٹوما کے نام سے بھی جانا جاتا ہے۔ یہ شیر خوار بچوں میں پایا جانے والا سب سے زیادہ عام قسم کا گردے میں ہونے والا کینسر ہے۔ امریکہ میں ہر سال تقریبا 500 بچوں میں ولمس ٹیومر کی تشخیص ہوتی ہے۔ یہ زیادہ تر 5 سال سے کم عمر کے بچوں میں پایا جاتا ہے۔
رینل سیل کارسینوما 15 سے 19 کے درمیان کے بچوں میں گردے میں ہونے والا سب سے زیادہ عام قسم کا ٹیومر ہے۔
دوسرے گردے میں ہونے والے ٹیومرز میں شامل ہیں:
بسا اوقات کینسر کی تشخیص کیے جانے سے پہلے ہی وہ جسم کے دوسرے حصوں میں پھیل چکا ہوتا ہے۔ یہ اس بات پر منحصر ہے کہ آپ کے بچے کو کس قسم کا ٹیومر ہے۔ مثال کے طور پر ویلمس ٹیومر دماغ میں بہت کم ہی پھیلتا ہے۔
بدن کے جس حصے میں کینسر پھیل سکتا ہے اس میں مندرجہ ذیل شامل ہو سکتے ہیں:
زیادہ تر گردے میں ہونے والے ٹیومرز کے علاج کا انحصار ٹیومر پر ہوتا ہے۔ اس میں شامل ہو سکتا ہے:
گردے میں ہونے والے ٹیومرز کا علاج اور تشخیص ٹیومر کی قسم اور اس بات پر منحصر ہے کہ آیا وہ جسم کے دوسرے اعضاء میں پھیل چکا ہے یا نہیں۔ آپ کے بچے کا ڈاکٹر، آپ کے بچے کے معاملے سے متعلق معلومات فراہم کرنے کا بہترین ذریعہ ہے۔
گردے کے ٹیومرز کے عام آثار و علامات درج ذیل شامل ہیں:
کچھ جینیاتی سینڈرومز یا دوسرے حالات کی وجہ سے گردے میں ہونے والے ٹیومر کا خطرہ بڑھ سکتا ہے۔ لیکن زیادہ تر گردے میں ہونے والے ٹیومرز جینیاتی نہیں ہوتے ہیں۔
خطرے کو بڑھانے والے جینیاتی حالات میں مندرجہ ذیل شامل ہیں:
اگر آپ کے بچے کی نگہداشت ٹیم کو لگتا ہے کہ آپ کے بچے کا ٹیومر جینیاتی حالت کی وجہ سے ہوا ہے، تو شاید وہ آپ کو جینیاتی جانچ کروانے کا مشورہ دے گا۔
گردے میں ہونے والے ٹیومرز کی تشخیص کی جانچوں میں مندرجہ ذیل شامل ہو سکتے ہیں:
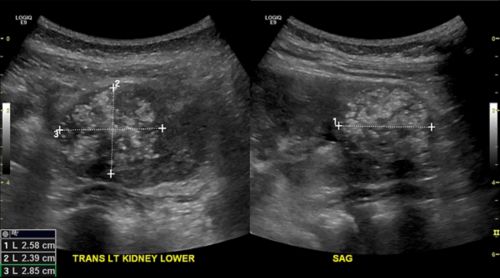
الٹراساؤنڈ جیسے امیجنگ ٹیسٹس سے ڈاکٹروں کو ٹیومر کا سائز پتہ لگانے میں مدد مل سکتی ہے۔ الٹراساؤنڈز میں یہ بھی دکھایا جاتا ہے کہ ٹیومر پھیلا ہے یا نہیں۔
پھیل چکا ہے۔ امیجنگ ٹیسٹ، سرجری، اور پیتھالوجی میں بیماری کے مرحلہ سے متعلق معلومات فراہم کی جاتی ہے۔ ہر قسم کے گردے کے ٹیومر کے لیے:
جن مریضوں کا کینسر جسم کے دوسرے حصوں میں پھیل چکا ہے ان کی تشخیص ناقص ہوتی ہے۔ اس کی وجہ یہ ہے کہ کینسر کا معاملہ سنگین ہوتا ہے۔ اس کا علاج کرنا بھی مشکل ہے۔
علاج کے ختم ہونے کے بعد مریضوں کو مرض کی اعادگی سے بچنے کے لیے اسکرین پر فالو اپ کیئر ملے گی۔ آپ کے بچے کی نگہداشت ٹیم آپ کے بچے کو درکار جانچوں کی تجویز کرے گی۔
اگر آپ کے بچے میں کوئی سینڈروم یا جینیاتی فرق ہے جو فیملی در فیملی منتقل ہوتا ہوا آرہا ہے، تو انہیں جینیاتی جانچ اور اضافی نگہداشت کی ضرورت پڑے گی۔
جن مریضوں کے گردے نکال دیے گئے ہیں وہ عام اور فعال زندگی گزار سکتے ہیں۔
اپنے بچے کی نگہداشت ٹیم کے ساتھ طبی ضروریات اور طرز زندگی کے معمولات کے بارے میں بات کرنا ضروری ہے۔
آپ کے بچے کو کم از کم سالانہ چیک اپ کے ساتھ مستقل طبی نگہداشت کروانی چاہئے۔ ٹیسٹ میں شامل ہو سکتے ہیں:
آپ کے بچے کو نیفرولاجسٹ نامی ایک گڈنی ماہر سے ملنی چاہئے۔
گردے کے ٹیومرز کا علاج کیے جانے والے بچوں میں تھراپی سے متعلق دیر سے دکھائی دینے والے اثرات کا خطرہ ہوتا ہے۔
تندرست طرز زندگی گزارنے، مقوی غذا کھانے، اور باقاعدگی سے اسکریننگ اور چیک اپ کروانے سے آپ کے بچے کی صحت کی حفاظت میں مدد مل سکتی ہے۔
وہ لوگ جن کا علاج سیسٹیمیٹک کیموتھراپی اور/یا ریڈییشن کے ذریعے کیا گیا ہے انہیں تھراپی کے بعد تیز اور دیر سے دکھائی دینے والے اثرات پر نظر رکھنی چاہیے۔ کیے گئے علاج کی قسم کے اعتبار سے، ان اثرات میں شامل ہو سکتے ہیں:
آپ کے بچے کا ڈاکٹر آپ کے بچے کے معاملے سے متعلق معلومات فراہم کرنے کا بہترین ذریعہ ہے۔
—
نظر ثانی شدہ: جنوری 2023