मेन्यू
बंद करना
डीआईपीजी के अन्य नामों में निम्नलिखित शामिल हैं: डिफ्यूज़ मिडलाइन ग्लिओमा, एच3 के27एम-उत्परिवर्ती, ब्रेनस्टेम ग्लिओमा, पोंटाइन ग्लिओमा, पोंस का फैलना (इन्फ़िल्ट्रेटिंग) एस्ट्रोसाइटोमा, पोंस का ग्लिओब्लास्टोमा
डिफ्यूज़ इंट्रिंसिक पोंटाईन ग्लिओमा या डीआईपीजी, एक तेज़ी से फैलने वाला मस्तिष्क का कैंसर है जो मस्तिष्क के आधारिक भाग में विकसित होता है। डीआईपीजी ब्रेनस्टेम में, पोंस नामक भाग में शुरू होता है। पोंस जीवन की महत्वपूर्ण क्रियाओं को नियंत्रित करता है जिसमें संतुलन, श्वसन, मूत्राशय पर नियंत्रण, हृदय गति और रक्तचाप शामिल हैं। देखने, सुनने, बोलने, निगलने और गति संबंधी क्रियाओं को नियंत्रित करने वाली तंत्रिका नाड़ियां भी मस्तिष्क के इसी भाग से होकर गुज़रती हैं।
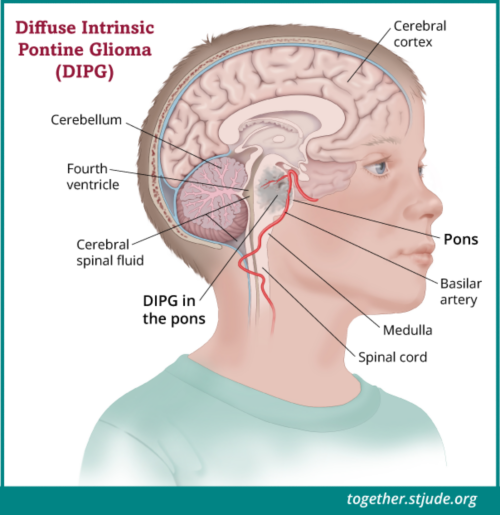
डिफ्यूज़ इंट्रिंसिक पोंटाईन ग्लिओमा (डीआईपीजी) एक तेज़ी से फैलने वाला मस्तिष्क का कैंसर है जो ब्रेनस्टेम में पोंस नामक भाग में शुरू होता है। पोंस जीवन की महत्वपूर्ण क्रियाओं के साथ-साथ देखने, सुनने, बोलने, निगलने और गति संबंधी क्रियाओं को नियंत्रित करने वाली नसों के लिए ज़िम्मेदार होता है।
संयुक्त राज्य अमेरिका में हर वर्ष डीआईपीजी लगभग 200-300 बच्चों में पाया जाता है और उस हिसाब से भारत में यह कैंसर 500 से अधिक बच्चों में होता है। डीआईपीजी अक्सर 5-10 वर्ष की उम्र के बच्चों में होता है, लेकिन यह कभी-कभी छोटे बच्चों और किशोर उम्र के बच्चों में भी हो सकता है। डीआईपीजी वयस्कों में कम ही पाया जाता है।
डीआईपीजी ग्लायल सेल से बनता है, जो मस्तिष्क के सहायक ऊतक का निर्माण करती हैं। यह एक फैला हुआ ट्यूमर है, जिसका अर्थ है कि ट्यूमर पूरी तरह से स्पष्ट नहीं है या नियंत्रित नहीं है। यह ट्यूमर उंगली जैसी शाखाओं के रूप में स्वस्थ ऊतकों के अंदर फैलता है। इस ट्यूमर के ब्रेनस्टेम में स्थित होने और फैलने की प्रकृति के कारण, सर्जरी से डीआईपीजी को सुरक्षित रूप से नहीं निकाला जा सकता।
डीआईपीजी का इलाज करना बहुत मुश्किल है। इस रोग की पहचान होने के बाद अधिकांश बच्चे 2 वर्ष से अधिक समय तक जीवित नहीं रह पाते। वर्तमान में, डीआईपीजी का प्रमुख इलाज रेडिएशन थेरेपी है। हालांकि रेडिएशन अधिकांश रोगियों में अस्थायी रूप से लक्षणों में सुधार करता है, लेकिन यह इसका इलाज नहीं है। परिवार बीमारी के परीक्षणों पर विचार कर सकते हैं, जिसमें यह देखने के लिए नए इलाजों का परीक्षण किया जाता है कि परिणामों में सुधार लाया जा सकता है या नहीं।
परिवारों की लक्षणों को प्रबंधित करने और जीवन शैली को बढ़ावा देने में मदद करने के लिए प्रारंभिक प्रशामक देखभाल महत्वपूर्ण है।
डीआईपीजी ट्यूमर तेज़ी से बढ़ते हैं और इसके लक्षण आमतौर पर बहुत ही कम अवधि में (रोग की पहचान होने से लगभग 1 महीने पहले) विकसित होने लगते हैं। इसमें समस्याएं तेज़ी से प्रारंभ होती हैं और शीघ्रता से बढ़ती हैं। डीआईपीजी के संकेतों और लक्षणों में निम्नलिखित शामिल हो सकते हैं:
कम सामान्य लक्षणों में निम्नलिखित शामिल हो सकते हैं:
चिकित्सक कई तरीकों से डीआईपीजी की जांच करते हैं। इन जाँचों में शामिल है:
चिकित्सक डीआईपीजी का निदान करने के लिए एमआरआई में ट्यूमर के प्रमुख लक्षणों की तलाश करते हैं:
बचपन में होने वाले मस्तिष्क के कैंसर में से लगभग 10-20% मस्तिष्क के कैंसर, ब्रेनस्टेम में पाए जाते हैं। जब कोई ट्यूमर ब्रेनस्टेम में विकसित होता है, तो वह आमतौर पर डीआईपीजी होता है। हालांकि, लगभग 20% ब्रेनस्टेम ट्यूमर कम श्रेणी के एस्ट्रोसाइटोमा होते हैं और उन्हें डीआईपीजी नहीं माना जाता है।
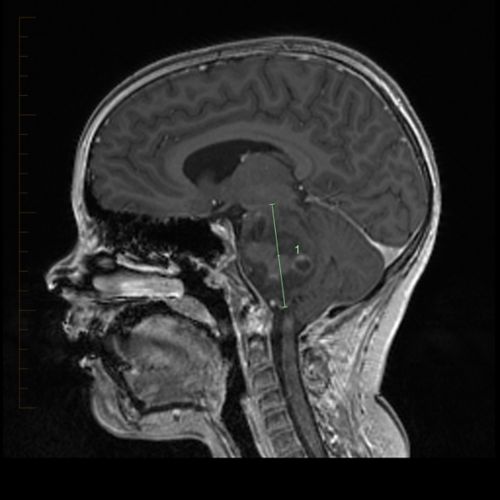
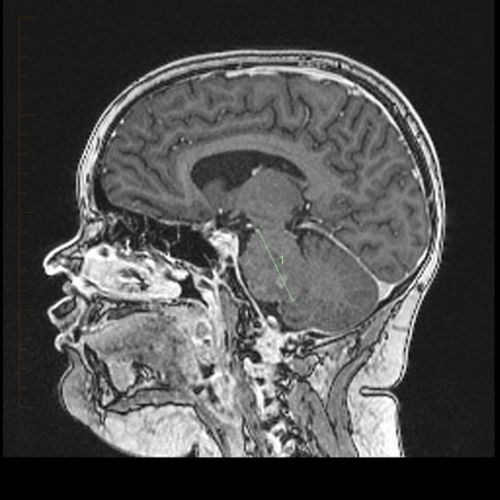
डीआईपीजी रोग की पहचान में कभी-कभी बायोप्सी का उपयोग किया जाता है। विगत समय में, आमतौर पर बायोप्सी का सुझाव नहीं दिया जाता था। हालांकि, अब यह आम होती जा रही है। बायोप्सी न करने के कारणों में निम्नलिखित शामिल हैं:
डीआईपीजी की जैविकी को समझने में बेहतर सर्जिकल तकनीकों और प्रगतियों के साथ, बायोप्सी की सलाह देना अधिक आम हो गया है। बायोप्सी के बाद, रोगविज्ञानी (पैथोलॉजिस्ट) ट्यूमर के विशेष प्रकार और श्रेणी का पता लगाने के लिए ऊतक के नमूने को माइक्रोस्कोप के नीचे रखकर उसकी जांच करेगा। आनुवंशिक परिवर्तनों या मार्कर के लिए भी ट्यूमर की जांच की जाएगी। ट्यूमर शरीरकोष विज्ञान (हिस्टोलॉजी) और आणविक लक्षणों को समझना डीआईपीजी के लिए एक दिन बेहतर इलाज प्रदान कर सकता है जैसे लक्षित इलाज और प्रतिरक्षा बढ़ाने का उपचार (इम्यूनोथेरेपी)।
डीआईपीजी के लिए स्तर का पता लगाने की कोई मानक प्रणाली नहीं है। इलाज सुझाव इन दो प्रमुख कारकों पर आधारित होते हैं:
ग्लिओमा को माइक्रोस्कोप के नीचे ये कैसे दिखते हैं, इस आधार पर वर्गीकृत किया जाता है। कोशिकाएं जितनी अधिक असामान्य दिखती हैं, उन्हें उतनी ही उच्च श्रेणी में रखा जाता है। श्रेणी I और II के ट्यूमर कम श्रेणी के ग्लिओमा माने जाते हैं। इसमें कोशिकाएं बिल्कुल सामान्य कोशिकाओं की तरह दिखती हैं और बहुत धीरे-धीरे बढ़ती हैं। श्रेणी III और IV के ट्यूमर उच्च-श्रेणी के ग्लिओमा माने जाते हैं। वे तेज़ी से फैलने वाले होते हैं व शीघ्रता से बढ़ते हैं और पूरी मस्तिष्क में फैल सकते हैं। डीआईपीजी ट्यूमर आमतौर पर उच्च-श्रेणी के होते हैं। बहुत ही कम होता है जब डीआईपीजी एक कम श्रेणी के ट्यूमर (श्रेणी II) के रूप में दिखाई देता है।
दुर्भाग्य से, इस समय डीआईपीजी का कोई इलाज उपलब्ध नहीं है। इस रोग की पहचान के बाद 10% से भी कम बच्चे 2 वर्ष से अधिक समय तक जीवित रह पाते हैं। बहुत छोटी आयु के (3 वर्ष या उससे छोटी आयु के) रोगियों में और रोग की पहचान का मार्ग प्रशस्त करने वाले लंबी अवधि के लक्षणों वाले रोगियों में कुछ हद तक बेहतर परिणाम देखे जा सकते हैं। न्यूरोफ़ाइब्रोमैटोसिस टाइप 1 (एनएफ1) से पीड़ित रोगियों में डिफ्यूज़ ब्रेनस्टेम ट्यूमर भी रोग के साथ लंबे समय तक बने रह सकते हैं। हालांकि, डीआईपीजी में लंबे समय तक जीवित रहने की स्थिति को आमतौर पर असामान्य लक्षणों या गलत निदान से संबद्ध माना जाता है (ट्यूमर वास्तव में डीआईपीजी नहीं था)।
डीआईपीजी एक बहुत ही गंभीर कैंसर है। इसका वर्तमान में कोई इलाज उपलब्ध नहीं है। देखभाल का वर्तमान स्तर रेडिएशन थेरेपी पर आधारित है। डीआईपीजी रोगियों की अधिकतर देखभाल यथासंभव लक्षणों को नियंत्रित करने और जीवन शैली का समर्थन करने पर केंद्रित होती है। कॉर्टिकोस्टेरॉयड दवाइयां जैसे डेक्सामिथेसोन (डेकाड्रोन®) ट्यूमर से उत्पन्न होने वाले लक्षणों को कम करने में मदद कर सकती हैं। इन्हें आमतौर पर न्यूरोलॉजिक लक्षणों को प्रबंधित करने में मदद के लिए रोग की पहचान के समय और ट्यूमर विकास के समय उपयोग किया जा सकता है।
बहुत से बीमारी के परीक्षण ऐसे इलाजों की खोज कर रहे हैं जो डीआईपीजी से पीड़ित रोगियों के लिए परिणामों में सुधार ला सकते हैं।
डीआईपीजी से पीड़ित बहुत से रोगियों को बीमारी के परीक्षण के माध्यम से देखभाल प्राप्त होती है। रोगियों के लिए बीमारी के परीक्षण, रोग की पहचान के समय, रेडिएशन थेरेपी के पूरा होने पर लेकिन ट्यूमर के बढ़ने से पहले या ट्यूमर बढ़ने के बाद उपलब्ध होते हैं।
कई बार ऐसा भी समय आता है जब आरंभिक रेडिएशन थेरेपी के बाद ट्यूमर अस्थायी रूप से संकुचित हो जाता है। लक्षणों में सुधार आता है और रोगी अपनी सामान्य गतिविधियों के लिए घर जा पाते हैं। इसे कभी-कभी “हनीमून अवधि” के नाम से भी जाना जाता है। इस चरण का अनुमान लगाना बहुत कठिन है। इस समय के दौरान कुछ बच्चे बिल्कुल सामान्य हो जाते हैं। कुछ बच्चों में बिल्कुल भी सुधार नहीं होता। परिवार इस समय का उपयोग एक साथ मिलकर बिताने या परिवार के रूप में कुछ विशेष करने के लिए कर सकते हैं। इच्छा पूरी करने वाले संगठन अक्सर इसमें सहायता कर सकते हैं।
डीआईपीजी एक तेज़ी से बढ़ने वाला रोग है और इसके लक्षण समय के साथ और खराब होते जाते हैं। प्रशामक देखभाल यथासंभव लंबे समय तक जीवन शैली को बनाए रखने में मदद करती है। परिवारों को अपनी देखभाल टीम से बात करनी चाहिए कि आगे कौन सी समस्याएं आ सकती हैं और कौन से तरीके उनका प्रबंधन करने में मदद कर सकते हैं।
जब डीआईपीजी वापस आता है, तब इसके लक्षण तेज़ी से बढ़ सकते हैं। हालांकि, लक्षण और उनकी प्रगति व गंभीरता भिन्न-भिन्न हो सकती है। बाद के स्तर वाले डीआईपीजी के कुछ संकेतों और लक्षणों में निम्नलिखित शामिल हैं:
दवाइयां दर्द, जी मिचलाना और उल्टी, चिंता और उदासी की बीमारी तथा ट्यूमर के बढ़ने के साथ-साथ विकसित होने वाली चिकित्सीय समस्याओं को नियंत्रित करने में मदद कर सकती हैं। कला थेरेपी, संगीत थेरेपी और अन्य अतिरिक्त चिकित्सा भी रोगियों और परिवारों की लक्षणों का प्रबंधन करने में मदद कर सकती हैं।
यह एक आम प्रश्न है। हालांकि, अधिकतर समय, ऐसा मात्र ट्यूमर के कारण ही नहीं होता। वजन बढ़ना, चेहरे पर सूजन आना और फूलापन रहना मुख्यतया डीआईपीजी के लक्षणों के प्रबंधन में मदद करने के लिए दी जाने वाली कॉर्टिकोस्टेरॉयड दवाओं की अधिक खुराकों के कारण होता है। मस्तिष्क के कैंसर के कारण द्रव और दवाब में वृद्धि हो सकती है। इस दवाब (हाइड्रोसिफ़लस) के कारण सिरदर्द, जी मिचलाना, कमज़ोरी और चलने से संबंधित समस्याओं जैसे लक्षण उत्पन्न हो सकते हैं। स्टेरॉयड दवाइयां जैसे डेक्सामिथेसोन मस्तिष्क की सूजन और दवाब को कम करती हैं। लेकिन इन दवाओं के दुष्प्रभाव भी हैं, विशेषकर जब इनकी उच्च खुराकें दी जाती हैं या इन्हें लंबे समय तक दिया जाता है।
कॉर्टिकोस्टेरॉयड से भूख बढ़ सकती है जिससे रोगी अधिक मात्रा में भोजन करते हैं और इससे उनका वजन बढ़ जाता है। इनके कारण शरीर के लिए इन द्रवों से छुटकारा पाना मुश्किल हो सकता है, जिससे सूजन आ सकती है। शरीर भी वसा को अलग-अलग तरीकों से जमा कर सकता है, जिसके कारण गाल फूल सकते हैं या “मून फ़ेस अथवा चेहरा गोल” हो सकता है। तेज़ी से वजन बढ़ने के कारण कई बार त्वचा पर स्ट्रेच मार्क या खिंचाव के निशान पड़ जाते हैं। कॉर्टिकोस्टेरॉयड के कारण रूप-रंग में आने वाला परिवर्तन रोगी और परिवार के लिए बहुत चिंताजनक हो सकता है। स्टेरॉयड इलाज के अन्य दुष्प्रभावों में बार-बार मनःस्थिति बदलना, चिड़चिड़ापन और मांसपेशियों का कमज़ोर होना शामिल है। दुष्प्रभाव होते हुए भी, ये दवाइयां मस्तिष्क के कैंसर से पीड़ित बहुत से रोगियों के लिए प्रशामक देखभाल और जीवन शैली का एक महत्वपूर्ण भाग हैं। परिवारों को दुष्प्रभावों और देखरेख के लक्ष्यों के बारे में अपनी देखभाल टीम से बात करनी चाहिए।
अमेरिकन मस्तिष्क के कैंसर एसोसिएशन में स्टेरॉयड के बारे में अधिक पढ़ें।
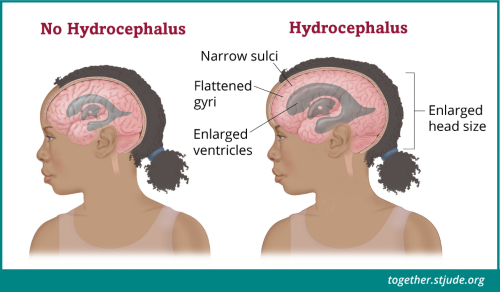
हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) के कारण सिरदर्द, जी मिचलाना, कमज़ोरी और चलने से संबंधित समस्याओं जैसे लक्षण उत्पन्न हो सकते हैं। स्टेरॉयड दवाइयां मस्तिष्क की सूजन और दवाब को कम तो कर सकती हैं, लेकिन इनके दुष्प्रभाव भी होते हैं। वजन बढ़ना, चेहरे पर सूजन आना और फूलापन रहना मुख्यतया हाइड्रोसिफ़लस का इलाज करने वाली कॉर्टिकोस्टेरॉयड दवाओं की अधिक खुराकों के कारण होता है।
डीआईपीजी के खराब पूर्वानुमान के साथ, परिवारों के लिए यह आवश्यक है कि वे थेरेपी के लक्ष्यों, प्रशामक देखभाल और जीवन के अंत तक की देखभाल के बारे में अपनी देखभाल टीम से बात करें। ये बातचीत देखभाल प्रक्रिया के आरंभ में ही कर ली जानी चाहिए। देखभाल के लक्ष्य बीमारी के दौरान रोगी और परिवार की बदलती आवश्यकताओं के अनुसार बदलते रहते हैं।
डीआईपीजी के बढ़ने के अनुसार रोगी की विशिष्ट आवश्यकताओं को पूरा करने में मदद के लिए स्वास्थ्य सेवा प्रदाताओं की एक टीम का होना महत्वपूर्ण होता है। प्रशामक देखभाल और जीवन शैली सेवाएं रोगियों और परिवारों की दर्द और अन्य लक्षणों प्रबंधन करने में, जीवन शैली को बेहतर बनाने में और इलाज विकल्पों व जीवन के अंत तक की देखभाल सहित मुश्किल निर्णय करने में मदद करती हैं। मरणासन्न रोगियों के अस्पताल में की जाने वाले देखभाल जीवन की अंतिम सांसें गिन रहे रोगियों को चिकित्सीय और व्यावहारिक सहायता प्रदान करती है। पुनर्सुधार सेवाएं गतिवाही क्रियाओं, बोलने, सुनने या निगलने की समस्याओं के लिए देखभाल प्रदान करती हैं। बाल जीवन, सामाजिक कार्य, आध्यात्मिक देखभाल और मनोविज्ञान पूरे परिवार के लिए कैंसर यात्रा के दौरान भावनात्मक और व्यावहारिक ज़रूरतों को पूरा करने में मदद कर सकते हैं।
—
समीक्षा की गई: नवंबर, 2019