मेन्यू
बंद करना
एपिन्डाइमोमा मस्तिष्क और रीढ़ के अंदर की नस का एक ट्यूमर है। यह बच्चों में होने वाला तीसरा सबसे आम कैंसर मस्तिष्क का कैंसर है। अमेरिका में हर वर्ष बाल-रोग एपिन्डाइमोमा के 200 नए केस पाए जाते हैं।
एपिन्डाइमोमा आमतौर पर 5 वर्ष से कम आयु के बच्चों में अधिक पाया जाता है। हालांकि, ये किसी भी आयु में विकसित हो सकते हैं।
एपिन्डाइमोमा मस्तिष्क की पानी से भरी वेन्ट्रीकल और रीढ़ के अंदर की नस की मध्य नलिका को पंक्तिबद्ध करने वाली कोशिकाओं से उत्पन्न होते हैं।
ये ट्यूमर कई बार रीढ़ की हड्डी में पानी (सीएसएफ) तक भी फैल सकते हैं।
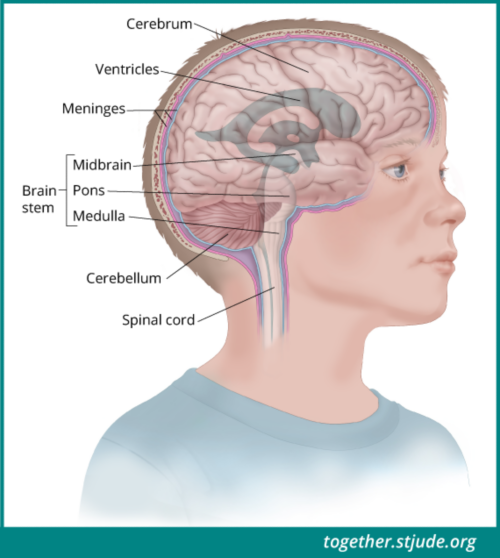
एपिन्डाइमोमा मस्तिष्क की पानी से भरी वेन्ट्रीकल और रीढ़ के अंदर की नस की मध्य नलिका को पंक्तिबद्ध करने वाली कोशिकाओं से उत्पन्न होते हैं।
बच्चों में, लगभग 75% एपिन्डाइमोमा मस्तिष्क के पोस्टेरियर फोसा नामक भाग में उत्पन्न होते हैं, लेकिन ये केंद्रीय तंत्रिका तंत्र (सीएनएस) के अन्य भागों में भी हो सकते हैं। ट्यूमर के स्थान के आधार पर, निम्नलिखित सहित सीएनएस के अन्य भाग प्रभावित हो सकते हैं:
बहुत से एपिन्डाइमोमा पोस्टेरियर फोसा में चौथे वेन्ट्रीकल में बनते हैं। इन ट्यूमर से ब्रेनस्टेम और सेरेबेलम के प्रभावित होने की सबसे अधिक संभावना होती है।
एपिन्डाइमोमा के इलाज में ट्यूमर को जितना संभव हो उतना निकालने के लिए सर्जरी शामिल है। किसी भी शेष बची कैंसर कोशिका को निकालने के लिए अक्सर सर्जरी के साथ रेडिएशन थेरेपी का उपयोग किया जाता है। सर्जरी के पहले या बाद में कीमोथेरेपी का भी उपयोग किया जा सकता है।
बचपन में होने वाले एपिन्डाइमोमा के लिए जीवित रहने की दर 50-70% है। रोग का पूर्वानुमान ट्यूमर के स्थान, ट्यूमर की मात्रा जिसे सर्जरी से हटाया जा सकता है और ट्यूमर कोशिकाओं के लक्षणों के आधार पर निर्भर करता है। चिकित्सक एपिन्डाइमोमा के जैविक और आणविक लक्षणों के बारे में अधिक जानकारी प्राप्त कर रहे हैं। इस जानकारी से, इलाज पर ट्यूमर कैसी प्रतिक्रिया दे सकता है यह अनुमान लगाने में मदद मिल सकती है।
एपिन्डाइमोमा इलाज के बाद वापस आ सकता है और इसके फिर से होने की निगरानी करने के लिए बच्चों को अक्सर लंबे समय तक देखभाल की आवश्यकता पड़ती है।
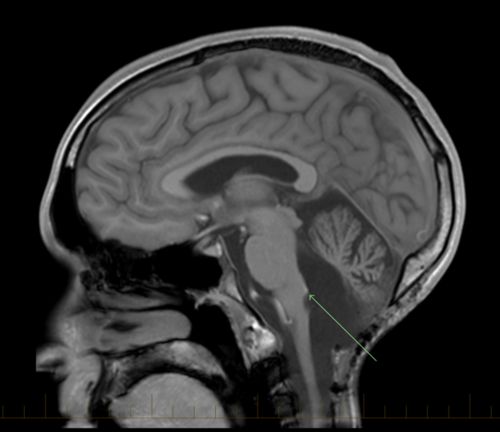
बहुत से एपेन्डिमोमा, पोस्टेरियर फोसा भाग में चौथे वेन्ट्रीकल में बनते हैं। इस स्थान में होने वाले ट्यूमर से ब्रेनस्टेम और सेरेबेलम के प्रभावित होने की सबसे अधिक संभावना होती है।
अधिकांश एपिन्डाइमोमा शिशुओं और 5 वर्ष से कम आयु के बच्चों में होते हैं।
ट्यूमर कोशिकाओं के अंदर वंशाणुओं और गुणसूत्रों में कुछ परिवर्तन एपिन्डाइमोमा से जुड़े होते हैं। आमतौर पर, यह ज्ञात नहीं है कि ये आनुवंशिक परिवर्तन क्यों होते हैं।
कुछ बच्चों में, दुर्लभ वंशानुगत स्थिति, न्यूरोफ़ाइब्रोमैटोसिस टाइप 2 (एनएफ2) के कारण मस्तिष्क के कैंसर और एपिन्डाइमोमा होने का खतरा बढ़ सकता है।
बाल्यावस्था में होने वाले एपिन्डाइमोमा के लक्षण कई कारकों पर निर्भर करते हैं जिसमें ट्यूमर का आकार और स्थान तथा बच्चे की उम्र व विकास का स्तर शामिल हैं।
एपिन्डाइमोमा लक्षणों में निम्नलिखित लक्षण शामिल हो सकते हैं:
ट्यूमर जैसे-जैसे बढ़ता है, वह अक्सर रीढ़ की हड्डी में पानी के सामान्य प्रवाह को अवरुद्ध कर देता है। इसके कारण मस्तिष्क के अंदर पानी जमा होने लगता है जिसे हाइड्रोसिफ़लस के रूप में जाना जाता है। इस तरल से मस्तिष्क पर अधिक दवाब पड़ता है (इंट्राक्रेनियल दबाव)। एपिन्डाइमोमा के बहुत से लक्षण हाइड्रोसिफ़लस के कारण उत्पन्न होते हैं।
एपिन्डाइमोमा की पहचान माइक्रोस्कोप के नीचे उनकी दिखावट के आधार पर की जाती है। उन्हें आमतौर पर श्रेणी I, श्रेणी II, या श्रेणी III ट्यूमर के रूप में वर्गीकृत किया जाता है। कोशिकाएं जितनी अधिक असामान्य दिखती हैं, उनकी श्रेणी उतनी ही उच्च होती है। एपिन्डाइमोमा से पीड़ित बच्चों में होने वाले ट्यूमर आमतौर पर श्रेणी II (क्लासिक एपेन्डिमोमा) या III (एनाप्लास्टिक एपेन्डिमोमा) के होते हैं।
कुछ प्रकार के एपिन्डाइमोमा अन्य प्रकार के एपिन्डाइमोमा की तुलना में अक्सर बेहतर परिणाम देते हैं। हालांकि, अन्य कारक भी इलाज और रोग-पूर्वानुमान को प्रभावित करते हैं।
| शरीरकोष विज्ञान के आधार पर ट्यूमर के उपप्रकार |
|
|---|---|
| श्रेणी I | सबएपेन्डिमोमा मिक्सोपैपिलरी एपिन्डाइमोमा |
| श्रेणी II | क्लासिक एपिन्डाइमोमा (जिसमें पैपिलरी, स्पष्ट कोशिका और टैनिसाइटिक एपेन्डिमोमा) |
| श्रेणी III | एनाप्लास्टिक एपिन्डाइमोमा |
बच्चों में एपिन्डाइमोमा के लिए 10-वर्ष तक जीवित रहने की दर लगभग 50-70% है। रोग का पूर्वानुमान कई कारकों पर निर्भर करता है। कुछ प्रकार के एपिन्डाइमोमा से पीड़ित बच्चों में लंबे समय तक जीवित रहने की अधिक संभावना होती हैं। हालांकि, देर से पुनरावृत्ति या रोग वापस (5 वर्ष से अधिक) हो सकता है।
निरोगी होने के अवसर को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
ट्यूमर को हटाने के लिए सफल सर्जरी के बिना एपिन्डाइमोमा को ठीक करना मुश्किल है। जब सर्जरी अपर्याप्त होती है और एपिन्डाइमोमा दोबारा होता है, तो रोग से बचना अत्यधिक कठिन होता है।
एपिन्डाइमोमा के इलाज में आमतौर पर सर्जरी के बाद फ़ोकल रेडिएशन थेरेपी शामिल होती है। कुछ रोगियों को कीमोथेरेपी भी मिल सकती है। इलाज ट्यूमर के प्रकार और स्थान, बच्चे की आयु के साथ ही ट्यूमर नया है या दोबारा हुआ है, इन सब पर निर्भर करता है।
एपिन्डाइमोमा के कारण के कारण हाइड्रोसिफ़लस से ग्रस्त कुछ बच्चों में रीढ़ की हड्डी में पानी को जमा होने से रोकने के लिए उनके मस्तिष्क में शंट लगाया जा सकता है। शंट एक छोटी सी नली होती है जो मस्तिष्क से पानी को निकालती है।
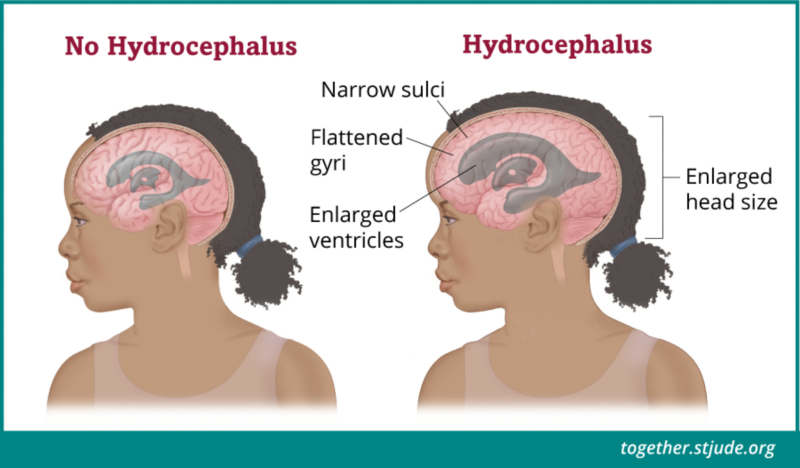
कभी-कभी एपिन्डाइमोमा रीढ़ की हड्डी में पानी (सीएसएफ) के प्रवाह को अवरुद्ध कर सकता है। हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) तब होता है जब वेंट्रिकल्स में बहुत अधिक सीएसएफ बनने लगता है।
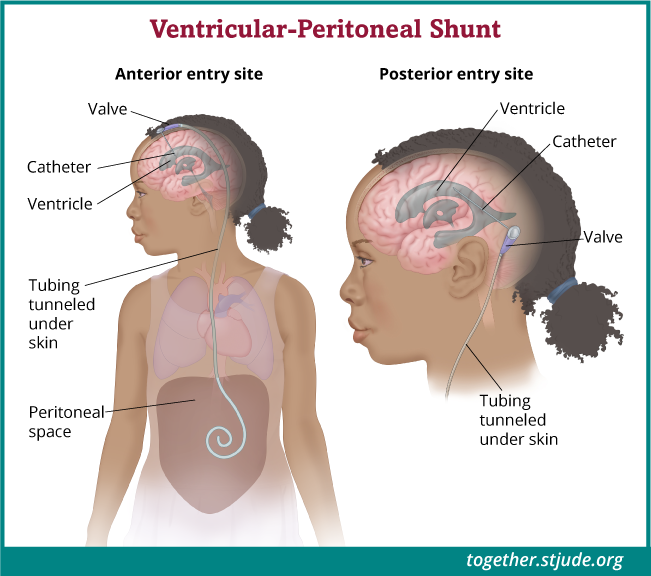
शंट एक छोटी से नली होती है जो द्रव को बनने से रोकने के लिए रीढ़ की हड्डी के पानी को निकाल देती है।
एपिन्डाइमोमा के इलाज के लिए वर्तमान जोखिम-आधारित पद्धतियाँ, रोगी को विशिष्ट ट्यूमर लक्षणों तथा पूर्वानुमानित परिणामों के आधार पर वर्गीकृत करती हैं। चिकित्सक निम्नलिखित पर विचार करते हैं:
जोखिम-आधारित पद्धति का लक्ष्य इलाजों के कारण होने वाले दुष्प्रभावों के जोखिम को कम करते हुए रोगमुक्त करना है। कम जोखिम वाले रोगियों में, कम तीव्रता वाली थेरेपी रेडिएशन और कीमोथेरेपी से होने वाली दीर्घकालिक समस्याओं को कम कर सकती है। उच्च-जोखिम वाले रोगियों के लिए, अधिक गहन थेरेपी जीवित रहने की संभावना को बढ़ा सकती है।
प्रशामक देखभाल और पुनर्सुधार, मनोविज्ञान और सामाजिक कार्य जैसी सहायक सेवाओं को शामिल करने से एपिन्डाइमोमा से पीड़ित रोगियों और परिवारों को लक्षणों का प्रबंधन करने, जीवन शैली को बढ़ाने और देखभाल निर्णयों को लेने में मदद मिल सकती है।
रोगी में रोग का वापस आना और अन्य चिकित्सीय समस्याओं पर नज़र रखने के लिए जारी फॉलो-अप देखभाल, लेबोरेट्री जांचों और नियमित इमेजिंग की आवश्यकता होती है। देखभाल टीम, ट्यूमर के प्रकार, इलाज की प्रतिक्रिया और रोगी की व्यक्तिगत आवश्यकताओं के आधार पर एक कार्य-योजना निर्धारित करेगी।
अन्य कैंसर की तुलना में, बाद में एपिन्डाइमोमा का वापस आना अधिक आम है। रोग के वापस आने वाले अधिकांश रोगियों में यह रोग, उनके रोग की पहचान के 5 वर्ष के अंदर ही वापस आ जाता है। हालांकि, ये ट्यूमर कैंसर से बचकर 5-वर्ष तक जीवित रहने की विशेष उपलब्धि के बाद भी वापस हो सकते हैं।
सीएनएस ट्यूमर से बचे लोगों में उल्लेखित समस्याएं होने का खतरा होता है जैसे संज्ञानात्मक क्रिया में कमी आना, सुनाई न देना, नींद संबंधी समस्याएं, हार्मोन संबंधी समस्याएं, स्ट्रोक और दूसरी बार होने वाले कैंसर। ये समस्याएं स्वयं ट्यूमर के कारण हो सकती हैं या इलाज से संबंधित दीर्घकालिक अथवा देरी से होने वाले प्रभावों के रूप में शुरू हो सकती हैं। एक प्राथमिक देखभाल चिकित्सक द्वारा नियमित परीक्षण और जांच करवाना स्वास्थ्य समस्याओं पर नज़र रखने के लिए महत्वपूर्ण है जो थेरेपी के कई साल बाद विकसित हो सकती हैं।
—
समीक्षा की गई: जुलाई 2019