کھلا
بند کریں
ایپیینڈیموما کیا ہے؟
ایپیینڈیموما دماغ اور ریڑھ کی ہڈی کا ایک ٹیومر ہے۔ بچوں میں یہ تیسرا سب سے زیادہ مہلک برین ٹیومر ہے۔ پیڈیاٹرک ایپیینڈیموما کے تقریبا 200 نئے کیسز ہر سال امریکا میں پائے جاتے ہیں۔
5 سال سے کم عمر بچوں میں ایپیینڈیموما سب سے زیادہ عام ہے۔ تاہم، وہ کسی بھی عمر میں ترقی کرسکتا ہے۔
ایپیینڈیموماس ان خلیوں سے اگتا ہے جو دماغی رطوبت سے بھرے ویںٹرکلز اور ریڑھ کی ہڈی کی مرکزی نہر کو لائن دیتے ہیں۔
یہ ٹیومر بعض اوقات دماغی نخاعی سیال (CSF) کے ذریعے پھیل سکتے ہیں۔
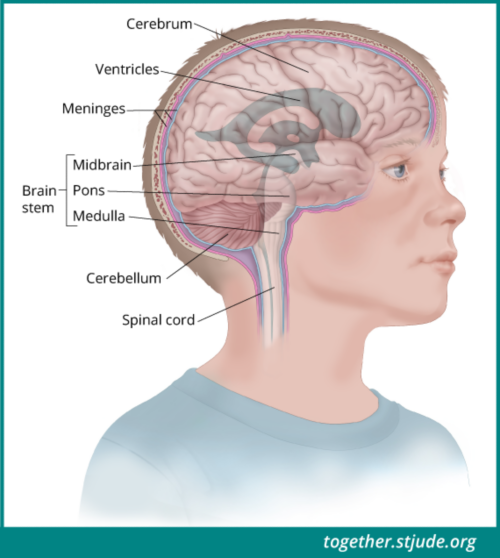
ایپیینڈیموماس ان خلیوں سے اگتے ہیں جو دماغ کی رطوبت سے بھرے وینٹیکلز اور ریڑھ کی ہڈی کی مرکزی نہر کو لائن دیتے ہیں۔
بچوں میں، تقریبا 75 فیصد ایپیینڈیموماس دماغ کے عقبی فوسا کے خطے میں پائے جاتے ہیں، لیکن وہ مرکزی اعصابی نظام (CNS) کے دوسرے علاقوں میں بھی ترقی کرسکتے ہیں۔ ٹیومر کی جگہ پر منحصر ہے، CNS کے مختلف حصے متاثر ہوسکتے ہیں جن میں شامل ہیں:
بہت سے ایپیینڈیموماس چوتھے وینٹرکل میں عقبی فوسا میں بنتے ہیں۔ یہ ٹیومر زیادہ تر دماغی تنوں اور دماغی خلیوں کو متاثر کرتے ہیں۔
زیادہ سے زیادہ ٹیومر کو ختم کرنے کے لیے ایپیینڈیموما کے علاج میں سرجری شامل ہے۔ کینسر کے کسی بھی باقی خلیوں کو مارنے کے لیے سرجری کے ساتھ ساتھ ریڈی ایشن تھراپی کا بھی اکثر استعمال کیا جاتا ہے۔ کیموتھراپی سرجری سے پہلے یا بعد میں بھی استعمال کی جاسکتی ہے۔
بچپن کے ایپیینڈیموما کی بقا کی شرح 50-70 فیصد ہے۔ تشخیص کا انحصار ٹیومر کی جگہ، سرجری کے ذریعہ ٹیومر کی مقدار کو نکالنے، اور ٹیومر خلیوں کی خصوصیات پر ہوتا ہے۔ ڈاکٹر ایپیینڈیموما کی حیاتیات اور سالماتی خصوصیات کے بارے میں مزید معلومات حاصل کر رہے ہیں۔ اس معلومات سے یہ اندازہ لگانے میں مدد مل سکتی ہے کہ ٹیومر علاج کے بارے میں کیا جواب دے سکتا ہے۔
ایپیینڈیموما علاج کے بعد واپس آسکتی ہے، اور تکرار دیکھنے کے لیے اکثر بچوں کو طویل مدتی نگہداشت کی ضرورت ہوتی ہے۔
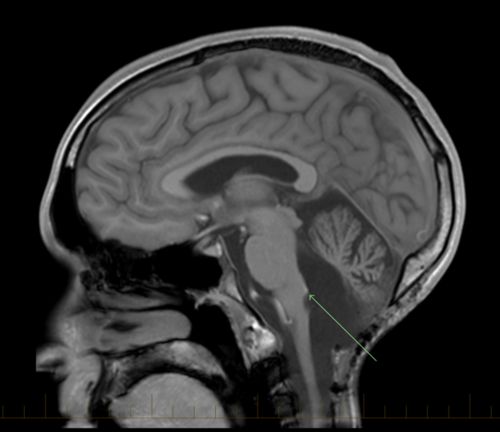
بہت سے ایپیینڈیموماس چوتھے وینٹرکل میں عقبی فوسا میں بنتے ہیں۔ اس جگہ پر ٹیومرز دماغی تنوں اور دماغی خلیوں کو زیادہ متاثر کرتے ہیں۔
ایپیینڈیموماس 5 سال سے کم عمر کے بچوں اور کم عمر بچوں میں زیادہ تر پائے جاتے ہیں۔
ٹیومر خلیوں کے اندر جینز اور کروموسوم میں کچھ خاص تبدیلیاں ایپیینڈیموما کے ساتھ وابستہ ہیں۔ عام طور پر، یہ معلوم نہیں ہوتا ہے کہ یہ جینیاتی تبدیلیاں کیوں ہوتی ہیں۔
کچھ بچوں میں برین ٹیومر کا خطرہ بڑھتا ہے جو نیوروفیبروومیٹوسس ٹائپ 2 (NF2) کی وجہ سے ہوتا ہے، جو نایاب وراثت میں ملتی ہے۔
بچپن کی ایپیینڈیموما کے آثار اور علامات بہت سے عوامل پر منحصر ہوتی ہیں جن میں ٹیومر کی جسامت اور مقام اور اس کی عمر اور اس کی نشوونما بچے کی نشوونما ہوتی ہے۔
ایپیینڈیموما کی علامات میں شامل ہوسکتی ہیں۔
رسولی جیسے جیسے بڑھتی ہے، اکثر سیروبرواسپائینل سیال مادے کے عام بہاؤ کو مسدود کر دیتی ہے۔ اس سے دماغ کے اندر مائعات کی تعمیر کا سبب بنتا ہے جسے ہائڈروسیفالس کہا جاتا ہے۔ یہ مائعات دماغ پر دباؤ کو بڑھاتا ہے (انٹراکرانیئل پریشر)۔ ایپیینڈیموما کی بہت سی علامات ہائڈروسیفالس کی وجہ سے ہوتی ہیں۔
ایپیینڈیموما کی تشخیص
وہ مائکرواسکوپ کے تحت کس طرح نظر آتے ہیں اس کی شناخت ایپیینڈیموما ٹیومرز سے ہوتی ہے۔ انہیں عام طور پر گریڈ اول، گریڈ دوم یا گریڈ سوم کے ٹیومرز کے طور پر درجہ بند کیا جاتا ہے۔ خلیات جتنا زیادہ غیر معمولی نظر آتے ہیں، وہ گریڈ اتنا ہی زیادہ ہوتا ہے۔ ایپیینڈیموما والے بچوں میں عام طور پر ٹیومرز ہوتے ہیں جو گریڈ دوم (کلاسیکی ایپیینڈیموما) یا گریڈ سوم (اناپلاسٹک ایپیینڈیموما) ہوتے ہیں۔
کچھ قسم کے ایپیینڈیموما دوسری اقسام کے مقابلے میں بہتر نتائج دیتے ہیں۔ تاہم، دوسرے عوامل بھی علاج اور تشخیص کا باعث بنتے ہیں۔
| ہسٹولوجی پر مبنی ٹیومر کی ذیلی قسمیں |
|
|---|---|
| گریڈ اول | ذیلی ایپیینڈیموما مائکسوپیپلری ایپیینڈیموما |
| گریڈ دوم | کلاسیکی ایپیینڈیموما (جس میں پیپلیری، واضح سیل، اور ٹینسیٹک ایپیینڈیموما شامل ہیں) |
| گریڈ سوم | اناپلاسٹک ایپیینڈیموما |
پیڈیاٹرک ایپیینڈیموما کے لیے مجموعی طور پر 10 سال کی بقا تقریبا 50-70 فیصد ہے۔ تشخیص متعدد عوامل پر منحصر ہوتی ہے۔ کچھ قسم کے ایپیینڈیموما والے بچوں میں طویل مدتی زندہ رہنے کا بہتر امکان ہوتا ہے۔ تاہم، دیر سے خاتمہ یا تکرار (5 سال سے آگے) ہوسکتا ہے۔
علاج کے امکان کو متاثر کرنے والے عوامل میں شامل ہیں:
ٹیومر کو دور کرنے کے لیے کامیاب سرجری کے بغیر ایپیینڈیموما کو درست کرنا مشکل ہے۔ عام طور پر طویل عرصے تک تشخیص ناقص ہوتی ہے جب سرجری نامکمل ہوتی ہے یا ایپیینڈیموما کی تکرار ہوتی ہے۔
ایپیینڈیموما کے علاج میں عام طور پر فوکل ریڈی ایشن تھراپی کے بعد سرجری شامل ہوتی ہے۔ کچھ مریض کیموتھراپی بھی حاصل کرسکتے ہیں۔ علاج کا انحصار ٹیومر کی قسم اور جگہ، بچے کی عمر، اور یہ کہ ٹیومر کی نئی تشخیص ہوئی ہے یا بار بار ہونے پر ہے۔
ایپیینڈیموما کی وجہ سے ہائیڈروسیفالس کے شکار کچھ بچوں کو دماغی مائعات کی تعمیر سے روکنے کے لیے دماغ میں ایک قابو پایا جاسکتا ہے۔ شینٹ ایک چھوٹی سی ٹیوب ہے جو دماغ سے مائعات نکالتی ہے۔
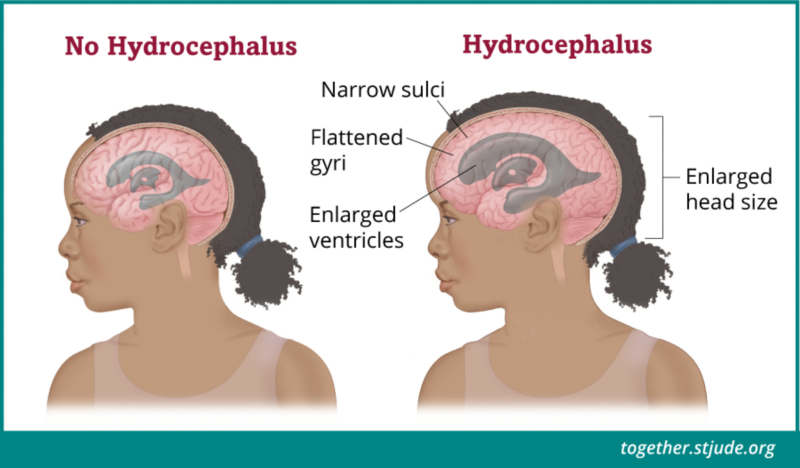
کبھی کبھار ایپیینڈیموما دماغی نُخاعی سیال (CSF) کے عام بہاؤ کو مسدود کر سکتی ہے۔ ہائڈروسیفالس تب ہوتا ہے جب وینٹریکلس میں بہت زیادہ CSF بننے لگتے ہیں۔
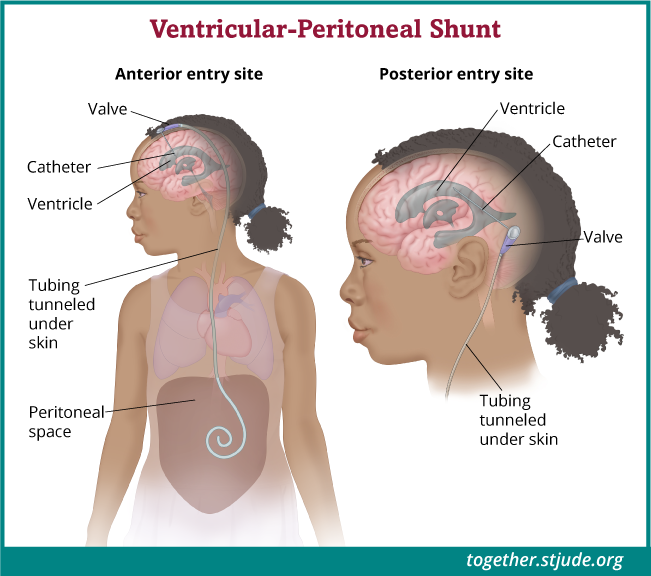
شینٹ ایک چھوٹی نالی جیسا ہوتا ہے جو سیال کے بننے سے روکنے کے لیے سیروبروسفینل سیال کو نکال دیتی ہے۔
ایپیینڈیموما کے علاج کے حالیہ خطرہ پر مبنی طریقے، مخصوص ٹیومر کی خصوصیات اور متوقع نتائج کی بنیاد پر مریضوں کی درجہ بندی کرتے ہیں۔ ڈاکٹر مندرجہ ذیل پر غور کرتے ہیں:
خطرے پر مبنی طریقے کا مقصد علاج کا حصول ہے جبکہ علاج کے مضر اثرات کے خطرے کو کم کرنا ہے۔ کم خطرے والے مریضوں کے لیے، کم شدت والی تھراپی سے ریڈی ایشن اور کیموتھراپی جیسی طویل مدتی پریشانیوں کو کم کیا جاسکتا ہے۔ زیادہ خطرہ والے مریضوں کے لیے، زیادہ شدت والی تھراپی کینسر سے زندہ بچنے کے امکان کو بڑھا سکتی ہے۔
ضم کنندہ راحت بخش نگہداشت اور معاون خدمات کو شامل کرنا جیسے آباد کاری، نفسیات اور سوشل ورک ایپیینڈیموما کے مریضوں اور اہل خانہ کو علامات کا نظم و نسق کرنے، زندگی کے معیار کو فروغ دینے اور نگہداشت کے فیصلے کرنے میں مدد کرسکتے ہیں۔
فالو اپ کیئر، لیبارٹری ٹیسٹنگ، اور معمول کی امیجنگ کی ضرورت ہوتی ہے تاکہ وہ اس مرض کی تکرار اور دیگر طبی پریشانیوں کے لیے مریضوں کی نگرانی کرسکیں۔ نگہداشت کی ٹیم ٹیومر کی قسم، علاج کا جواب اور مریض کی انفرادی ضروریات پر مبنی شیڈول طے کرے گی۔
بعد میں کچھ دیگر کینسروں کے مقابلے میں ایپیینڈیموما کا دوبارہ ہونا زیادہ عام ہے۔ زیادہ تر مریض جو اپنی تشخیص کے 5 سال کے اندر ایسا کرتے ہیں۔ تاہم، یہ ٹیومر کینسر سے بچنے کے 5 سال بعد بھی زندہ ہوسکتے ہیں۔
CNS ٹیومر سے بچ جانے والے افراد میں ادراکی فعل میں کمی، سماعت کی کمی، نیند کے مسائل، ہارمون کے مسائل، فالج، اور دیگر کینسر کے مسائل کا خطرہ ہوتا ہے۔ یہ مسائل خود ٹیومر کی وجہ سے ہوسکتے ہیں یا علاج سے متعلق طویل مدتی یا دیر سے تاثرات کی طرح نشوونما پاتے ہیں۔ صحت کی پریشانیوں کی نگرانی کے لیے ایک پرائمری کیئر ڈاکٹر کے ذریعہ باقاعدگی سے اسکریننگ اور چیک اپ کروانا ضروری ہے جو تھراپی دیے جانے کے کئی سالوں بعد بھی ابھر سکتے ہیں۔
ایپیینڈیموما کے بارے میں مزید معلومات تلاش کریں
—
نظرثانی شدہ: جولائی 2019