मेन्यू
बंद करना
एड्रेनोकोर्टिकल ट्यूमर (एसीटी) अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) का एक दुर्लभ प्रकार का कैंसर है। ये ट्यूमर सौम्य ट्यूमर से लेकर आक्रामक, घातक कैंसर तक हो सकते हैं। एसीटी के अन्य नाम एड्रेनोकोर्टिकल ट्यूमर, एड्रेनोकोर्टिकल कैंसर, एड्रेनल कोर्टेक्स या अधिवृक्क वल्कुट का कैंसर, एड्रेनोकोर्टिकल एडनोमा और एड्रेनोकोर्टिकल कार्सिनोमा हैं।
अधिवृक्क ग्रंथियां (एड्रेनल ग्लैंड) प्रत्येक गुर्दे के सबसे ऊपरी भाग पर स्थित होती हैं। अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) की बाहरी परत को एड्रेनल कोर्टेक्स या अधिवृक्क वल्कुट कहते हैं। अधिवृक्क ग्रंथियों (एड्रेनल ग्लैंड) का कार्य हार्मोनों का उत्पादन करना है जैसे कोर्टिसोल औरएल्डोस्टीरोन। इन हार्मोन के विभिन्न आवश्यक कार्य होते हैं जिनमें निम्नलिखित शामिल हैं:
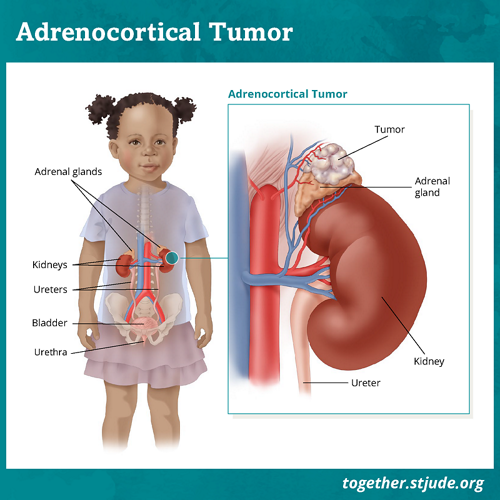
एड्रेनोकोर्टिकल ट्यूमर अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) का एक दुर्लभ प्रकार का कैंसर है। अधिवृक्क ग्रंथियों (एड्रेनल ग्लैंड) का कार्य हमारे शरीर के अंदर की महत्वपूर्ण प्रक्रियाओं को नियंत्रित करने वाले हार्मोनों का उत्पादन करना है।
अधिवृक्क वल्कुट (एड्रेनल कोर्टेक्स) थोड़ी मात्रा में नर और मादा सेक्स हार्मोन का उत्पादन भी करता है, जिन्हें एंड्रोजन और एस्ट्रोजन हार्मोन कहते हैं। ये हार्मोन नर और मादा विशेषताओं के विकास को प्रभावित करते हैं।
एड्रेनोकोर्टिकल कैंसर बच्चों में बहुत ही कम पाया जाता है। बचपन में होने वाले कैंसर में इसका अनुपात केवल 0.2% है। अमेरिका में हर वर्ष इसके लगभग 25 नए मामले पाए जाते हैं।
वयस्कों में, एड्रेनोकोर्टिकल ट्यूमर को एड्रेनोकोर्टिकल कार्सिनोमा (घातक या जो कैंसर है) अथवा एड्रेनोकोर्टिकल एडनोमा (सौम्य या जो कैंसर नहीं है) के रूप में वर्गीकृत किया जाता है। हालांकि, बच्चों में,एड्रेनोकोर्टिकल ट्यूमर के प्रकार का पता लगाना और इसकी आक्रामकता का पूर्वानुमान लगाना मुश्किल हो सकता है। इसलिए, बच्चों में एसीटी की इलाज योजना ऐसे ट्यूमर में आक्रामकता के संभावित दायरे की पहचान करने और सिर्फ़ इस बात पर निर्भर करने की बजाय कि ट्यूमर को शुरुआत में “कार्सिनोमा” के रूप में वर्गीकृत किया गया है या “एडनोमा” के रूप में, ट्यूमर जैविकी के साथ-साथ क्लीनिकल कोर्स पर निर्भर करती है।
एड्रेनोकोर्टिकल ट्यूमर के इलाज में आमतौर पर अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) को निकालने के लिए सर्जरी शामिल होती है। ट्यूमर को सर्जरी द्वारा पूरी तरह से काट कर निकालने से रोगी के ठीक होने की बहुत अधिक संभावना होती है। यदि कैंसर अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) के बाहर तक फैल जाता है, तो इलाज में कीमोथेरेपी शामिल होगी।
एड्रेनोकोर्टिकल ट्यूमर आमतौर पर लड़कों की बजाय लड़कियों में अधिक पाया जाता है। यह कैंसर ज़्यादातर छोटे बच्चों में होता है, आमतौर पर 1 से 4 वर्ष की बीच की आयु के बच्चों में।
कुछ आनुवंशिक कारकों से इसके होने का जोखिम बढ़ सकता है, तथा एसीटी के विकसित होने की प्रवृत्ति आगे परिवारों में जा सकती है।
एड्रेनोकोर्टिकल ट्यूमर से पीड़ित अधिकांश बच्चों में संकेत और लक्षण हार्मोन की अधिकता के कारण उत्पन्न होते हैं। यदि कैंसर के कारण सामान्य से अधिक हार्मोन का उत्पादन होता है, तो इसे क्रियाशील एसीटी कहा जाता है। बच्चों में, अधिकांश (90%) एड्रेनोकोर्टिकल ट्यूमर “क्रियाशील” होते हैं। किशोरावस्था के लोगों में, लगभग आधे एड्रेनोकोर्टिकल ट्यूमर ही “क्रियाशील” होते हैं।
एड्रेनोकोर्टिकल ट्यूमर के अन्य सामान्य संकेतों और लक्षणों में निम्नलिखित शामिल हैं:
| बच्चों में होने वाले एड्रेनोकोर्टिकल ट्यूमर (एसीटी) के हार्मोन-संबंधित संकेत और लक्षण |
|||
|---|---|---|---|
| एंड्रोजन या नर हार्मोन | एस्ट्रोजन | कोर्टिसोल | एल्डोस्टीरोन |
| अधिक एंड्रोजन या एस्ट्रोजन के कारण समय से पूर्व यौवनारंभ होने के संकेत उत्पन्न हो सकते हैं या आमतौर पर परिवर्तन उस लिंग के बच्चों में नहीं देखे जाते हैं |
|||
| नर विशेषताएं जैसे कि चेहरे और शरीर पर बाल, मुँहासे, आवाज में भारीपन, वर्धित वृद्धि |
मादा विशेषताएं जैसे स्तन विकास |
गोलाकार “चांद” जैसा चेहरा, वजन बढ़ना, पीठ के ऊपरी भाग में वसा युक्त उभार या कूबड़, अविकसित लंबाई, उच्च रक्त शर्करा, उच्च रक्तचाप |
उच्च रक्तचाप, प्यास लगना, मांसपेशियों में ऐंठन या कमजोरी |
चिकित्सक कई तरीकों से एड्रेनोकोर्टिकल ट्यूमर की जांच करते हैं। इनमें शामिल है:
एड्रेनोकोर्टिकल ट्यूमर का स्तर या रोग की अधिकता कई कारकों पर निर्भर करती है:
एड्रेनोकोर्टिकल ट्यूमर से पीड़ित आधे से ज़्यादा रोगियों में रोग की पहचान करने के समय मेटास्टैटिक रोग होता है। इस रोग के फैलने के सबसे आम स्थान जिगर और फेफड़े हैं। एसीटी लसिका ग्रंथियों, हड्डियों और पेट के अन्य भागों में भी फैल सकता है।
एसीटी से आरोग्य-प्राप्ति इस बात पर निर्भर करती है कि सर्जरी ट्यूमर को पूरी तरह निकालती है या नहीं। सर्जरी द्वारा कैंसर के पूर्ण विच्छेदन या उसे पूरी तरह से निकालने के साथ जीवित रहने की संभावना अधिक होती है। रोग को जल्दी पकड़ने और सफल सर्जरी के साथ, एड्रेनोकोर्टिकल ट्यूमर में पांच साल तक जीवित रहने की कुल दर 85% है। अधिक उन्नत कैंसर के लिए, जीवित रहने की दर 40% से कम है। सभी रोगियों को एक बहुविषयक टीम द्वारा दीर्घकालिक निगरानी और देखभाल की आवश्यकता होती है।
निरोगी होने के अवसर को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
हार्मोन की निगरानी और थेरेपी उन रोगियों की मदद कर सकती है जिनमें ट्यूमर या इलाज के कारण हार्मोन के स्तर असामान्य हो जाते हैं। क्रियाशील ट्यूमर के कारण होने वाले हार्मोन असंतुलन (अतिरिक्त हार्मोन) की समस्याओं को दूर करने अथवा ट्यूमर या अन्य इलाजों से प्रभावित हुए हार्मोन स्तरों को सुधारने में मदद के लिए दवाइयां दी जा सकती हैं।
रोगियों को, अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) निकाले जाने के बाद और/या मिटोटेन अथवा अन्य कीमोथेरेपी से इलाज के बाद, जिससे हार्मोन उत्पादन प्रभावित हो सकता है, हार्मोन रिप्लेसमेंट उपचार की आवश्यकता हो सकती है। एड्रेनल हार्मोन के निम्न स्तर से रक्त चाप और रक्त शर्करा नियंत्रित करने की समस्याओं सहित विभिन्न प्रकार की अन्य समस्याएं हो सकती हैं।
एसीटी एक जटिल बीमारी है और इसीलिए इसमें बाल चिकित्सा ऑन्कोलॉजी, नैदानिक इमेजिंग, सर्जरी, रोग लक्षण विद्या, रेडिएशन ऑन्कोलॉजी, एंडोक्राइनोलॉजी, आहार-पोषण और आनुवंशिक सलाहकार सहित एक बहुविषयक देखभाल टीम ज़रूरी होती है।
21 वर्ष और उससे कम आयु के सभी एसीटी रोगियों को इस दुर्लभ कैंसर के निगरानी की जाने वाली अध्ययन रजिस्ट्री में भाग लेने के लिए आमंत्रित किया जाता है।
इंटरनेशनल पीडिऐट्रिक एड्रेनोकोर्टिकल ट्यूमर रजिस्ट्री (आईपीएसीटीआर)
एड्रेनोकोर्टिकल ट्यूमर बच्चों में बहुत ही कम पाया जाने वाला एक कैंसर है। इस कैंसर से पीड़ित बच्चों में हार्मोन स्तरों पर निगरानी रखने और कैंसर के दुबारा होने पर नज़र रखने के लिए निरंतर देखभाल की ज़रूरत होती है।
एंडोक्राइन क्रिया पर निगरानी रखना
एसीटी वाले रोगियों में एंडोक्राइन क्रिया पर निगरानी रखना आवश्यक होता है। क्रियाशील ट्यूमर वाले रोगियों में हार्मोन के अत्यधिक उत्पादन के लक्षणों का इलाज करने के लिए दवाइयों की ज़रूरत पड़ती है। जिन लोगों में अधिवृक्क ग्रंथि (एड्रेनल ग्लैंड) कम काम करती है, उन्हें तनाव के प्रति शरीर की प्रतिक्रिया सहित, शरीर की सामान्य क्रियाओं को नियंत्रित करने में मदद के लिए हार्मोन की आवश्यकता होती है।
आनुवंशिक जाँच और परामर्श
एड्रेनोकोर्टिकल ट्यूमर से पीड़ित बच्चों की टीपी53 वंशाणु के लिए जांच की जानी चाहिए। इस वंशाणु में जनन-रेखा उत्परिवर्तन वाले रोगियों में ली-फ़्रॉमेनी सिंड्रोम नामक अवस्था होती है। पहचाने गए उत्परिवर्तन वाले रोगियों के परिवार के सदस्यों की भी जांच की जानी चाहिए। टीपी53 वंशाणु पूरे शरीर की कोशिकाओं में स्थित होता है। इसका कार्य कोशिकाओं को ट्यूमर सप्रेसर प्रोटीन का निर्माण करने के बारे में सूचित करना है जो खराब या क्षतिग्रस्त कोशिकाओं को विभजित होने से रोकता है। टीपी53 में परिवर्तन से लोगों में कुछ प्रकार के कैंसर होने का जोखिम अधिक हो जाता है क्योंकि इससे "खराब" कोशिकाओं को रोकने का संकेत सही तरह से कार्य नहीं करता है। इस वंशाणु में उत्परिवर्तन वाले लोगों को जब भी संभव हो रेडिएशन के संपर्क में आने से बचना चाहिए। कैंसर के उच्च जोखिम के कारण आजीवन निगरानी आवश्यक होती है।
सामान्य स्वास्थ्य और बीमारी की रोकथाम के लिए, कैंसर से बचे सभी लोगों को स्वस्थ जीवन शैली और खान-पान की आदतों को अपनाना चाहिए, साथ ही उन्हें प्राथमिक चिकित्सक द्वारा नियमित रूप से शारीरिक परीक्षण और जांच भी करवाते रहना चाहिए। बचपन में होने वाले कैंसर से बचे लोग जिनका इलाज पूरे शरीर में कीमोथेरेपी देने के द्वारा किया गया था, उनकी तीव्र या देर से होने वाले प्रभावों के लिए निगरानी की जानी चाहिए।
रोग से बचे लोग जिनका इलाज पूरे शरीर में कीमोथेरेपी या रेडिएशन द्वारा किया गया था, उनकी तीव्र या देर से होने वाले प्रभावों के लिए निगरानी की जानी चाहिए। बचपन में होने वाले कैंसर के उत्तरजीविता अध्ययन के अनुसार, रोग से ठीक होकर जीवित रहने वाले लगभग 25% लोगों में रोग की पहचान किए जाने के 25 वर्ष बाद भी गंभीर क्रॉनिक (पुराना) स्वास्थ्य संबंधित स्थितियां मौजूद रहती हैं। इन स्थितियों में दूसरी बार होने वाले कैंसर (रेडिएशन के संपर्क में आने के बाद जोखिम में वृद्धि), कोंजेस्टिव हृदय विफलता (डॉक्सोरूबिसिन का प्रभाव), बांझपन या गर्भावस्था के दौरान जटिलताएं और अंतिम-स्तर की गुर्दे की बीमारी या गुर्दे का काम न करना शामिल हैं।
—
समीक्षा की गई: जून 2018