کھلا
بند کریں
ایڈرینو کارٹیکل ٹیومر کیا ہے؟
ایڈرینو کارٹیکل ٹیومر (ACT) ایڈرینل گلینڈ میں ہونے والا ایک غیر معمولی ٹیومر ہے۔ یہ ٹیومرز بے ضرر ٹیومر سے لیکر جارحانہ، میلیجنٹ کینسرز تک ہو سکتا ہے۔ ACT کے دیگر نام ایڈرینو کارٹیکل کینسر، ایڈرینل کارٹیکس کا کینسر، ایڈرینو کارٹیکل اڈینوما، اور ایڈرینو کارٹیکل کارسینوما ہیں۔
ایڈرینل گلینڈز ہر گردے کے اوپر واقع ہوتے ہیں۔ ایڈرینل گلینڈ کی خارجی تہہ کو ایڈرینل کارٹیکس کہا جاتا ہے۔ ایڈرینل گلینڈ کا کام ہارمونز جیسے کورٹیسول اور الڈوسٹیرون پیدا کرنا ہے۔ یہ ہارمونز مختلف قسم کے اہم کام کرتے ہیں جن میں یہ شامل ہیں:
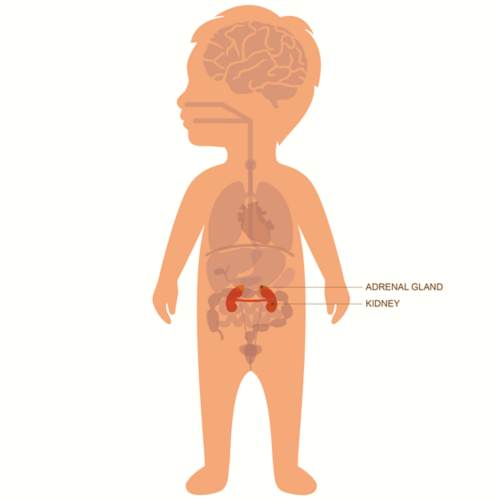
ایڈرینل گلینڈز ہر گردے کے اوپری حصے میں واقع ہوتے ہیں اور ضروری جسمانی عمل کو قابو میں کرنے والے ہارمونز تیار کرتا ہے۔
ایڈرینل کارٹیکس مرد اور عورت کے جنسی ہارمون کی تھوڑی مقدار بھی پیدا کرتا ہے، جسے اینڈروجن اور ایسٹروجن کہتے ہیں۔ یہ ہارمون مرد اور عورت کی خصوصیات کی نشوونما کو متاثر کرتے ہیں۔
بچوں میں ایڈرینو کارٹیکل کینسر بہت کم پایا جاتا ہے۔ یہ بچپن کے کینسر کا صرف %0.2 فیصد بناتا ہے۔ امریکہ میں، ہر سال تقریبا 25 نئے کیس سامنے آتے ہیں۔
نوجوانوں میں پایا جانے والا، ایڈرینو کارٹیکل ٹیومر کو ایڈرینو کارٹیکل کارسینوما (مہلک) یا ایڈرینو کارٹیکل اڈینوما (سومی) کہا جاتا ہے۔ تاہم، بچوں میں پایا جانے والا، ایڈرینو کارٹیکل ٹیومر کی قسم کا تعین کرنا، اور جارحیت کی پیش گوئی کرنا مشکل ہوسکتا ہے۔ لہذا، بچوں میں ACT کے علاج کا منصوبہ اس طرح کے ٹیومرز میں جارحیت کے ممکنہ سپیکٹرم کو پہچاننے، اور ٹیومر حیاتیات کے ساتھ ساتھ کلینیکل کورس پر غور کرنے پر انحصار کرتا ہے، اس پر سختی سے انحصار کرنے کے بجائے ٹیومر کو ابتدائی طور پر "کارسینوما" یا "اڈینوما" کے طور پر درجہ بندی کی جاتی ہے۔
ایڈرینو کارٹیکل ٹیومر کے علاج میں عام طور پر ٹیومر اور ایڈرینل گلینڈ کو ہٹانے کے لیے سرجری شامل ہوتی ہے۔ سرجری کے ذریعے ٹیومر کی مکمل ریسیکشن کے ساتھ علاج کا بہت اچھا موقع ہے۔ اگر کینسر ایڈرینل گلینڈ سے باہر پھیلتا ہے، تو علاج میں کیمو تھیراپی شامل ہوگی۔
لڑکوں کے مقابلے لڑکیوں میں ایڈرینو کارٹیکل ٹیومر زیادہ عام ہیں۔ یہ کینسر زیادہ تر چھوٹے بچوں میں ہوسکتے ہیں، عام طور پر 1 سے 4 سال کے عمر کے بچوں میں۔
کچھ موروثی عوامل خطرے کو بڑھا سکتے ہیں، اور ACT بڑھانے کے رجحان کو اہل خانہ میں منتقل کیا جا سکتا ہے۔
ہارمونز کی وجہ سے زیادہ تر ایڈرینو کارٹیکل ٹیومر والے بچوں میں علامات اور نشانیاں پائے جاتے ہیں۔ اگر کینسر معمول سے زیادہ ہارمونز بننے کا سبب بنتا ہے تو اسے فنکشننگ ACT کہا جاتا ہے۔ بچوں میں، زیادہ تر (%90) ایڈرینو کارٹیکل ٹیومرز "کام کر رہے ہیں"۔ نوجوانوں میں، زیادہ تر ایڈرینو کارٹیکل ٹیومرز کے آدھے ہی "کام کر رہے ہیں"۔
ایڈرینو کارٹیکل ٹیومر کی دیگر عام علامات اور نشانیوں میں یہ شامل ہیں:
| پیڈیاٹرک ایڈرینو کارٹیکل ٹیومر (ACT) کی ہارمون سے متعلقہ علامات اور نشانیاں |
|||
|---|---|---|---|
| اینڈروجن | ایسٹروجن | کورٹیسول | ایلڈوسٹیرون |
| ضرورت سے زیادہ اینڈروجن یا ایسٹروجن بلوغت کی ابتدائی علامات پیدا کرسکتے ہیں یا عام طور پر اس صنف کے بچوں میں تبدیلیاں نہیں دیکھی جاتی ہیں |
|||
| مردانہ خصوصیات جیسے چہرے اور جسم کے بال، مہاسے، آواز کا بھاری ہونا، بڑھتی ہوئی نشوونما |
خواتین کی خصوصیات جیسے چھاتی کی نشوونما |
گول "چاند" چہرہ، وزن میں اضافہ، اوپری کمر پر فربہ کوب، متوازن قد، ہائی بلڈ شوگر، ہائی بلڈ پریشر |
ہائی بلڈ پریشر، پیاس، پٹھوں میں درد یا کمزوری |
ڈاکٹرز مختلف طریقوں سے ایڈرینو کارٹیکل ٹیومر تلاش کرتے ہیں۔ ان میں شامل ہیں:
ایڈرینو کارٹیکل ٹیومر کا مرحلہ، یا بیماری کی حد، کئی عوامل پر منحصر ہے:
ایڈرینو کارٹیکل ٹیومر کے آدھے سے زیادہ مریضوں کو تشخیص کے وقت میٹاسٹیٹک بیماری ہوتی ہے۔ بیماری پھیلنے کے سب سے عام جگہیں جگر اور پھیپھڑے ہیں۔ ACT لمف نوڈز، ہڈیوں، اور پیٹ کے دیگر جگہوں پر بھی پھیل سکتا ہے۔
ACT سے بازیابی کا انحصار اس بات پر ہے کہ سرجری سے مکمل طور پر ٹیومر ختم ہوجاتی ہے۔ مکمل ریسیکشن، یا سرجری کے ذریعے کینسر کے مکمل خاتمے سے بچنے کے امکانات زیادہ ہیں۔ اگر جلدی پتا چل گیا اور سرجری کامیاب ہوگیا، تو ایڈرینو کارٹیکل ٹیومر سے مجموعی طور پر پانچ سال بچنے کے 85% فیصد امید ہے۔ زیادہ ترقی یافتہ کینسر میں، بچنے کی شرح %40 فیصد سے کم ہے۔ تمام مریضوں کو کثیرالشعبہ ٹیم کی طرف سے طویل مدتی نگرانی اور دیکھ بھال کی ضرورت ہوتی ہے۔
علاج کے امکان کو متاثر کرنے والے عوامل میں شامل ہیں:
ہارمون کی نگرانی اور تھراپی ان مریضوں کی مدد کر سکتی ہے جن میں ٹیومر یا علاج کی وجہ سے ہارمون کی غیر معمولی سطح پائی جاتی ہے۔ کام کرنے والے ٹیومر (اضافی ہارمونز) کی وجہ سے ہارمون کے عدم توازن کے کچھ مسائل کو دور کرنے میں مدد کے لیے یا ٹیومر یا دیگر علاج سے متاثر ہونے والے ہارمون کی سطح کو بحال کرنے کے لیے دوائیں دی جا سکتی ہیں۔
مریضوں کو ایڈرینل گلینڈ کو ہٹانے اور/یا مائٹوٹین یا دیگر کیمو تھیراپی سے علاج کے بعد ہارمون کی جگہ تھراپی کی ضرورت پڑسکتی ہے جو ہارمون کی پیداوار کو متاثر کرسکتی ہے۔ کم ایڈرینل ہارمونز مختلف مسائل کا سبب بن سکتے ہیں جن میں بلڈ پریشر اور بلڈ شوگر کو کنٹرول کرنے میں مسائل پیش آنا شامل ہیں۔
ACT ایک پیچیدہ بیماری ہے، اور ایک کثیر الشعبہ نگہداشت کی ٹیم بہت اہم ہے جس میں پیڈیاٹرک آنکولوجی، تشخیصی امیجنگ، سرجری، پیتھالوجی، ریڈی ایشن آنکولوجی، اینڈو کرینولوجی، غذائیت، اور جینیاتی مشاورت شامل ہے۔
21 اور اس سے کم عمر کے تمام ACT مریضوں کو اس نایاب کینسر کے مشاہداتی مطالعہ رجسٹری میں شرکت کے لیے مدعو کیا جاتا ہے:
بین الاقوامی پیڈیاٹرک ایڈرینو کارٹیکل ٹیومرز رجسٹری (IPACTR)
بچوں میں ایڈرینو کارٹیکل ٹیومر بہت کم پایا جانے والا کینسر ہے۔ اس کینسر میں مبتلا بچوں کو ہارمون کی سطح پر نظر رکھنے اور کینسر کے تکرار کو دیکھنے کے لیے جاری دیکھ بھال کی ضرورت ہوتی ہے۔
اینڈوکرائن فنکشن کی نگرانی کرنا
ACT کے مریضوں میں اینڈوکرائن فنکشن کی نگرانی ضروری ہے۔ کام کرنے والے ٹیومرز کے مریضوں کو ضرورت سے زیادہ پیداوار کی علامات کے علاج کے لیے ادویات کی ضرورت ہوتی ہے۔ جن لوگوں میں ایڈرینل گلینڈ کم کام کرتے ہیں ان کے جسم کے معمول کے افعال کو منظم کرنے میں مدد کرنے، بشمول تناؤ کا جواب دینے کے لیے ہارمونز کی ضرورت ہوتی ہے۔
جینیاتی جانچ اور مشاورت
ایڈرینو کارٹیکل ٹیومر والے بچوں کا TP53 جین کے لیے ٹیسٹ کیا جانا چاہیے۔ اس جین میں جراثیمی تغیر پذیر افراد کی ایک حالت ہوتی ہے جسے لی-فراؤمینی سنڈروم کہتے ہیں۔ شناخت شدہ تغیر والے مریضوں کے اہل خانہ کے افراد کا بھی ٹیسٹ کیا جانا چاہیے۔ TP53 جین پورے جسم کے خلیوں میں واقع ہوتا ہے۔ اس کا کام خلیوں کو یہ بتانا ہے کہ وہ ٹیومر کو دبانے والا پروٹین بنائیں جو بیکار یا خراب خلیوں کو تقسیم ہونے سے روکتا ہے۔ TP53 میں تبدیلی لوگوں کو بعض کینسروں کی وجہ سے زیادہ خطرے میں ڈال دیتی ہے کیونکہ "خراب" خلیوں کو روکنے کا اشارہ صحیح طریقے سے کام نہیں کرتا ہے۔ اس جین میں تغیر پذیر لوگوں کو جہاں تک ممکن ہو ریڈی ایشن کی نمائش سے گریز کرنا چاہیے۔ کینسر کے زیادہ خطرے کی وجہ سے زندگی بھر کی نگرانی ضروری ہے۔
عام صحت اور بیماری کے روک تھام کے لیے، کینسر سے بچنے والے سبھی لوگوں کو صحت مند طرز زندگی اور کھانے پینے کی عادتوں کو اپنانا چاہیے، ساتھ ہی انہیں پرائمری ڈاکٹر کے ذریعے باقاعدہ جسمانی چیک اپس اور جانچیں بھی کرواتے رہنی چاہیے۔ بچپن میں ہونے والے کینسر سے بچنے والے وہ لوگ جن کا علاج سسٹمیٹک کیموتھراپی کے ذریعے کیا گیا تھا انہیں تھراپی کے بعد تیز اور تاخیر سے اثرات پر نظر رکھنی چاہیے۔
وہ لوگ جن کا علاج سیسٹیمیٹک کیموتھراپی اور/یا ریڈییشن کے ذریعے کیا گیا ہے انہیں تھراپی کے بعد تیز اور دیر سے دکھائی دینے والے اثرات پر نظر رکھنی چاہیے۔ بچپن میں ہونے والے کینسر سے بچ جانے والے مطالعہ کے مطابق تقریبا %25 زندہ بچ جانے والوں میں تشخیص کے 25 سال بعد بھی سنگین کرونک صحت کی حالات موجود ہوتی ہیں۔ ان شرائط میں دوسرا کینسر (ریڈی ایشن کے سامنے آنے کے بعد بڑھتا ہوا خطرہ)، متلائی دل کی ناکامی (ڈوکسوروبیسن کی نمائش) ، حمل کے دوران بانجھ پن یا پیچیدگیاں، اور آخری مرحلے میں گردوں کی بیماری یا گردوں کی ناکامی شامل ہیں۔
—
جائزہ لیا گیا: جون 2018