Pacjenci poddawani przeszczepowi zwykle pozostają w szpitalu przez 4–6 tygodni, a nawet dłużej. Dziecko przebywa w tym czasie na specjalnym oddziale szpitala przeznaczonym dla pacjentów po przeszczepach oraz innych pacjentów częściowo lub całkowicie pozbawionych odporności. Na oddziale transplantologicznym obowiązują inne zasady kontroli zakażeń niż w pozostałych obszarach szpitala.
Wlew komórek macierzystych
Cała procedura przeszczepu jest wymagającym procesem. Jednak podanie komórek macierzystych jest stosunkowo proste. W dużym stopniu przypomina transfuzję krwi. Komórki macierzyste znajdują się w worku lub strzykawce połączonej rurką z dojściem centralnym u dziecka. Zabieg trwa od kilku minut do kilku godzin. Nie jest bolesny.
Zasiedlenie
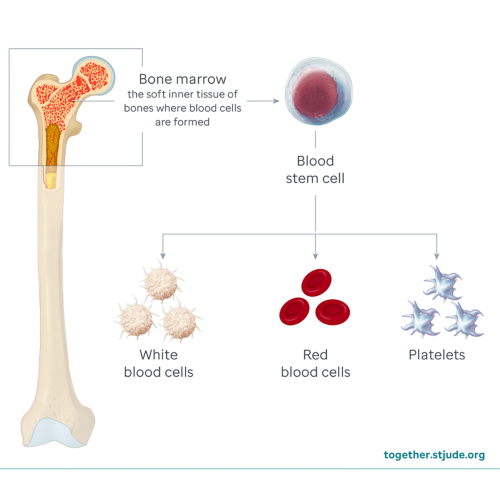
Po przedostaniu się do krwiobiegu komórki macierzyste przemieszczają się do szpiku kostnego, gdzie rozpoczyna się ich podział. Komórki macierzyste przekształcają się w czerwone krwinki, białe krwinki i płytki krwi. Proces ten nazywa się zasiedleniem.
Zasiedlenie rozpoczyna się zazwyczaj 2–4 tygodnie po otrzymaniu komórek. W pierwszej kolejności dochodzi do zasiedlenia białych krwinek, następnie krwinek czerwonych i na koniec płytek krwi. Oczekując na zasiedlenie dziecko może wymagać transfuzji z krwinek czerwonych i płytek krwi, aby utrzymać poziom tych komórek w bezpiecznym zakresie.
Lekarze przeprowadzają badania krwi w celu potwierdzenia, że w organizmie są wytwarzane nowe komórki krwi. Po przeszczepie dziecko będzie codziennie oddawało krew do badań. Zespół opiekujący się dzieckiem będzie monitorował poziom czerwonych krwinek, białych krwinek i płytek krwi dziecka, aby śledzić postęp.
Pobranie szpiku kostnego może również pomóc lekarzom w ocenie, jak dobrze rozwijają się nowe komórki macierzyste. Zabieg ten polega na pobraniu niewielkiej próbki szpiku kostnego za pomocą igły w celu zbadania jej pod mikroskopem.
Opieka nad dzieckiem
Rodzic lub inny dorosły członek rodziny musi towarzyszyć dziecku podczas pobytu w szpitalu. Procedura przeszczepu jest obciążająca fizycznie i emocjonalnie dla opiekunów pacjenta. Najlepszym rozwiązaniem jest zamienne sprawowanie opieki nad dzieckiem przez więcej niż jednego członka rodziny. Każdy opiekun musi odbyć przeszkolenie, dlatego ważne jest zaplanowanie opieki z wyprzedzeniem.
Zapobieganie zakażeniom
Podczas pierwszej fazy pobytu w szpitalu dziecko jest poddawane chemioterapii wysokodawkowej, której może towarzyszyć również radioterapia. Leczenie to tworzy miejsce dla zdrowych komórek macierzystych i pomaga zapobiegać odrzuceniu komórek dawcy. Osłabia ono również układ odpornościowy, więc dziecko będzie narażone na wysokie ryzyko zakażenia.
Pacjenci i opiekujący się nimi członkowie rodziny muszą stosować wiele środków ostrożności w celu zapobiegania zakażeniom, co obejmuje noszenie maski i częste mycie rąk.
Każda osoba odwiedzająca musi zostać sprawdzona pod kątem ewentualnych zakażeń i chorób zakaźnych. Każdy ośrodek transplantacyjny jest inny. Należy zapoznać się z zasadami obowiązującymi odwiedzających w szpitalu.
Ogólne wytyczne dotyczące oddziału transplantacyjnego obejmują następujące zasady:
- Wszyscy opiekunowie i odwiedzający muszą spełnić określone kryteria przesiewowe przed wejściem na oddział transplantologiczny oraz muszą przestrzegać zasad kontroli zakażeń.
- Wyłącznie pacjent i opiekujący się nim członek rodziny mogą nocować na oddziale.
- Godziny odwiedzin są ograniczone. Główny opiekun nie jest uznawany za osobę odwiedzającą.
- Dopuszczalna liczba opiekunów i osób odwiedzających przebywających w sali pacjenta jest zazwyczaj ograniczona.
- Mogą obowiązywać ograniczenia wiekowe w odniesieniu do rodzeństwa i innych osób odwiedzających pacjenta.
- Wszyscy opiekunowie i wszystkie osoby odwiedzające muszą myć ręce przed wejściem do sali pacjenta oraz po jej opuszczeniu.
Wsparcie dziecka w okresie przeszczepu
Izolacja od rodziny, przyjaciół i codziennego życia może być dla dziecka trudnym doświadczeniem. Zespół opiekujący się dzieckiem pomoże mu zapewnić jak największy komfort. Dziecięcy psychoonkologowie kliniczni mogą zapewnić zabawę, np. gry i zajęcia plastyczne. Rehabilitanci opracują plan ćwiczeń dla dziecka i podsuną pomysły, jak pomóc dziecku w utrzymaniu aktywności fizycznej.
Możesz przynieść zabawki i inne przedmioty, które pomogą dziecku poczuć się bardziej jak w domu. Zachęcaj dziecko do pozostawania w kontakcie z rodziną i rówieśnikami za pośrednictwem wiadomości tekstowych, mediów społecznościowych, wideoczatów, poczty e-mail, rozmów telefonicznych i poczty tradycyjnej.
Radzenie sobie z zaległościami w nauce
W okresie przeszczepu i odbudowywania układu odpornościowego dziecko nie może uczęszczać do szkoły. Twoje dziecko może się uczyć podczas pobytu w szpitalu, aby uniknąć większych zaległości. Porozmawiaj z personelem w szkole dziecka i dowiedz się, jakie wsparcie pedagogiczne oferuje dany szpital.