मेन्यू
बंद करना
मेडुल्लारी थायराइड कार्सिनोमा (एमटीसी) डिफ़रेंशिएटेड थायराइड कैंसरों से भिन्न एक विशेष प्रकार का थायराइड कैंसर है। यह कैंसर थायराइड ग्रंथि के पैराफॉलिक्युलर सी सेल में शुरू होता है। ये कोशिकाएं एक कैल्सिटोनिन नामक हार्मोन का निर्माण करती हैं। अन्य थायराइड हार्मोन से भिन्न कैल्सिटोनिन हार्मोन आयोडीन से नहीं बनता है।
एमटीसी बच्चों में बहुत ही कम पाया जाता है। अधिकांश समय, बच्चों को होने वाला एमटीसी आनुवंशिक प्रवृत्ति से जुड़ा होता है: फैमिलियल एमटीसी या टाइप 2 मल्टीपल एंडोक्राइन निओप्लेज़िया (एमईएन सिंड्रोम)।
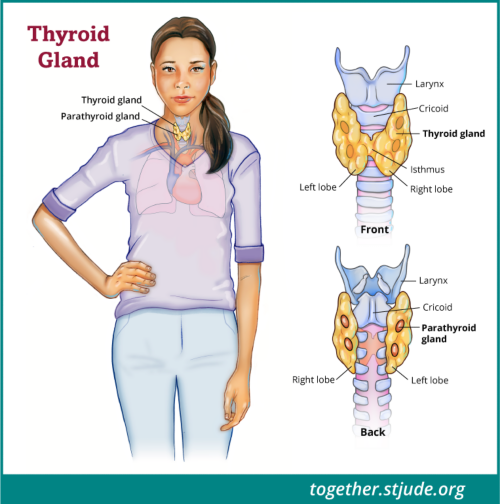
थायराइड ग्रंथि गर्दन के सामने के भाग में गले के आधार पर स्थित एक तितली के आकार का अंग होता है। यह दोनों ओर के भागों में व्यवस्थित होता है, एक दाईं ओर और एक बाईं ओर।
आनुवंशिक या फैमिलियल एमटीसी, आरईटी वंशाणु के जनन-रेखा उत्परिवर्तनके कारण होता है। आरईटी वंशाणु उत्परिवर्तनों के कारण मल्टीपल एंडोक्राइन निओप्लेज़िया(एमईएन) भी हो सकता है। ये स्थितियां एंडोक्राइन तंत्र को प्रभावित करती हैं और इसमें फियोक्रोमोसाइटोमा और हाइपरपैराथीरोइडिस्म शामिल हो सकते हैं। विशिष्ट प्रकार का उत्परिवर्तन एमटीसी और संबंधित स्वास्थ्य स्थितियों के प्रबंधन को प्रभावित कर सकता है। आरईटी उत्परिवर्तनों वाले रोगियों को आनुवंशिक परामर्श प्राप्त करना चाहिए और आनुवंशिक जांच करवानी चाहिए।
थायराइड कैंसर का प्रमुख लक्षण, थायराइड ग्रंथि में नॉड्यूल या गांठ का होना है। कभी-कभी, गर्दन में लसिका ग्रंथियां सूजी हुई दिखाई देंगी। अन्य संभावित लक्षणों में सांस लेने से संबंधित समस्याएं, निगलने में कठिनाई या दर्द होना और गला बैठना शामिल है। हालांकि, अक्सर थायराइड कैंसर के कोई लक्षण उत्पन्न नहीं होते और यह एक नियमित जांच के भाग के रूप में पाया जा सकता है।
बच्चों में, मेडुल्लारी थायराइड कैंसर को अक्सर आनुवंशिक सिंड्रोम के भाग के रूप में देखा जाता है। कुछ स्थितियों में, एमटीसी होने से रोकने के लिए थायराइड ग्रंथि को कैंसर के कोई भी संकेत मिलने से पहले ही निकाला जा सकता है।
चिकित्सक कई तरीकों से थायराइड कैंसर की जांच करते हैं। इन जाँचों में शामिल है:
मेडुल्लारी थायराइड कैंसर का स्तर या रोग की अधिकता, ट्यूमर के आकार और इस बात पर निर्भर करते हैं कि कैंसर लसिका ग्रंथियों या शरीर के अन्य भागों तक फैला है या नहीं।
| स्तर | बीमारी की अधिकता |
|---|---|
| स्तर 1 | ट्यूमर थायराइड में सर्वत्र या सीमित रूप से 2 सेंटीमीटर का या उससे छोटा होता है। इसमें कैंसर का फैलना नहीं होता। |
| स्तर 2 | ट्यूमर सर्वत्र 2 सेंटीमीटर से बड़ा होता है। यह मुख्य रूप से थायराइड तक सीमित होता है जो लसिका ग्रंथियों और अन्य भागों तक नहीं फैलता। |
| स्तर 3 | ट्यूमर थायराइड ग्रंथि के बाहर की ओर से थोड़ा बढ़ा हुआ हो सकता है और कैंसर गर्दन की लसिका ग्रंथियों के आसपास फैला हुआ होता है। |
| स्तर 4 | इसमें मध्यम या उन्नत बीमारी के प्रमाण मिलते हैं। ट्यूमर थायराइड के बाहर अन्य ऊतकों में फैला हुआ होता है; क्षेत्रीय लसिका ग्रंथियों तक फैला हुआ होता है; और/या ट्यूमर शरीर के दूरस्थ भागों में फैल चुका होता है। |
जिन बच्चों में एमटीसी होने की प्रवृत्ति पहले से ज्ञात होती है, उनमें प्रमुख उद्देश्य एमटीसी के विकसित होने से पहले, और विशेष रूप से एमटीसी के दूरस्थ प्रसार से पहले, थायराइड को सफलतापूर्वक निकालने की योजना बनाना होता है। पूर्वानुमान का संबंध बीमारी की अधिकता (स्तर) से है।
रोग के पूर्वानुमान को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
मेडुल्लारी थायराइड कैंसर (एमटीसी) के आकलन और इलाज के लिए एक बहुविषयक टीम की आवश्यकता होती है। देखभाल के निर्णय सतत बीमारी और अवांछित इलाज प्रभावों के जोखिम को कम करते हुए उत्तरजीविता पर केंद्रित होते हैं। रोग की पुनरावृत्ति के जोखिम और अन्य कारणों की वजह से (जैसे कि, हार्मोन फ़ंक्शन, द्वितीयक कैंसर, आनुवंशिक प्रवृत्ति), सभी रोगियों के लिए निरंतर फॉलो-अप की आवश्यकता होती है। थायराइड ग्रंथि को निकालने के लिए संपूर्ण थायराइड की सर्जरी या कुल थायराइड की सर्जरी एमटीसी का अनुशंसित इलाज है। डिफ़रेंशिएटेड थायराइड कैंसर से भिन्न, मेडुल्लारी थायराइड कैंसर आयोडीन का अवशोषण नहीं करता। इसलिए, इमेजिंग के लिए और एमटीसी के इलाज के लिए रेडियोधर्मी आयोडीन का उपयोग नहीं किया जाता। थायराइड निकालने की सर्जरी के बाद, रोगियों को आजीवन थायराइड हार्मोन रिप्लेसमेंट दवा (लेवोथायरोक्सिन) की आवश्यकता होती है। टीएसएच को मॉनिटर किया जाता है और उसकी मात्रा को सामान्य सीमा में बनाए रखा जाता है। मेडुल्लारी थायराइड कैंसर में टीएसएच सप्रेशन की आवश्यकता नहीं होती।
रोगियों को थायराइड कैंसर के इलाज के बाद एक अंतःविषय चिकित्सीय टीम द्वारा आजीवन निगरानी और फॉलो-अप देखभाल की आवश्यकता होती है। जांचों की आवृत्ति और प्रकारों के लिए विशेष सुझाव, रोगी की ज़रूरतों और थायराइड कैंसर के प्रकार व स्तर के अनुसार अलग-अलग होते हैं। विचार करने योग्य अतिरिक्त बातों में थायराइड हार्मोन रिप्लेसमेंट उपचार के पालन के लिए सहायता शामिल है।
निरंतर निगरानी में शारीरिक जांचें, कैल्सिटोनिन स्तरों का मापन और गर्दन का अल्ट्रासाउंड शामिल है। ज्ञात आनुवंशिक उत्परिवर्तनों से संबंधित अन्य कैंसरों के संकेतों के लिए भी रोगियों की जांच की जानी चाहिए।
दीर्घकालिक देखभाल के प्रमुख पहलू:
रोगियों को इलाज और उत्तरजीविता के दौरान मनोसामाजिक सहायता से लाभ मिल सकता है। मनोविज्ञान, बाल जीवन, सामाजिक कार्य और अन्य विषयों का प्रतिनिधित्व करने वाले देखभाल टीम के सदस्य, रोगियों को जीवन शैली को प्रभावित करने वाले इलाजों के अनुरूप ढलने और उनका पालन करने में सहायता कर सकते हैं। संभावित समस्याओं में दैनिक रूप से दवा का उपयोग करने के प्रति खुद को ढालना, सर्जरी से पड़े घाव के निशानों को लेकर शरीर की छवि से संबंधित समस्याएं और अन्य समायोजन आवश्यकताएं शामिल हैं।
रोगियों की गर्दन की गतिशीलता और उसे हिलाने के विभिन्न स्तरों में सहायता करने के लिए सर्जरी के बाद उन्हें शारीरिक चिकित्सा की भी ज़रूरत पड़ सकती है।
सामान्य स्वास्थ्य और बीमारी की रोकथाम के लिए, कैंसर से बचे सभी लोगों को स्वस्थ जीवन शैली और खान-पान की आदतें अपनानी चाहिए, साथ ही प्राथमिक चिकित्सक द्वारा कम से कम हर वर्ष नियमित रूप से शारीरिक परीक्षण और जांचें भी करवाते रहना चाहिए।
—
समीक्षा की गई: जून 2018