کھلا
بند کریں
میڈولری تھائرائڈ کینسر کیا ہے؟
میڈولری تھائرائڈ کارسینوما (MTC) ایک خاص قسم کا تھائرائڈ کینسر ہے جو متفرق تھائرائڈ کینسر سے قدرے مختلف ہے۔ یہ کینسر تھائرائڈ گلینڈ کے پیرافولیکولر خلیات میں شروع ہوتا ہے۔ یہ خلیے کیلسی ٹونِن نامی ایک ہارمون بناتے ہیں۔ دوسرے تھائرائڈ ہارمونز کے برعکس، آیوڈین کیلسی ٹونِن ٹونین نہیں بناتا ہے۔
بچوں میں MTC بہت کم پایا جاتا ہے۔ زیادہ تر، پیڈیاٹرک MTC جینیاتی میلان سے وابستہ ہوتا ہے: خاندانی MTC یا ٹائپ 2 کے متعدد انڈوکرائن رسولی (MEN سنڈروم)۔
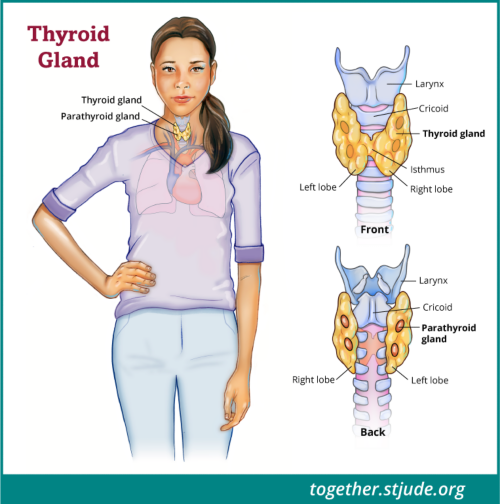
تھائرائڈ گلینڈ تتلی کے سائز کا ایک عضو ہے جو گردن کے اگلے حصے میں گلے کے سب سے نچلے حصے میں ہوتا ہے۔ یہ کان کی دونوں لو پر مشتمل ہوتاا ہے، ایک دائيں طرف اور ایک بائيں طرف۔
موروثی یا خاندانی MTC ایک RET جین کے جرثومے کے تغیرات کی وجہ سے ہوتا ہے۔ RET جین تغیرات متعدد انڈوکرائن رسولی (MEN) کا بھی باعث بن سکتے ہیں۔ یہ کیفیات انڈوکرائن نظام کو متاثر کرتے ہیں اور اس میں فیوکروموسٹوما اور ہائپرپیرٹھائیرائڈزم شامل ہو سکتے ہیں۔ تغیر کی مخصوص قسم MTC کے انتظام اور متعلقہ صحت کی کیفیات پر اثر انداز ہو سکتی ہے۔ RET کی تغیر پذیریوں کے حامل مریضوں کے لواحقین کو جینیاتی مشاورت دی جانی چاہیے اور جانچ کی جانی چاہئے۔
تھائرائڈ کینسر کی اہم علامت تھائرائڈ گلینڈ میں ہونے والی رسولی، یا گانٹھ ہے۔ کبھی کبھار، گردن کے لمف نوڈس میں سوجن ظاہر ہوگی ۔ دیگر ممکنہ علامات میں سانس لینے میں دشواری، نگلنے یا تکلیف میں دشواری، اور آواز کا بیٹھا شامل ہیں۔ تاہم، اکثر تھائرائڈ کینسر کوئی علامات ظاہر نہیں کرتا اور معمول کے معائنے کے حصے کے طور پر اس کا پتہ لگ سکتا ہے۔
بچوں میں، میڈولری تھائرائڈ کینسر زیادہ تر جینیاتی سنڈروم کے حصے کے طور پر دیکھا جاتا ہے۔ کچھ معاملات میں، کینسر کے کوئی آثار ظاہر ہونے سے پہلے تھائرائڈ گلینڈ کو ہٹایا جا سکتا ہے جس سے MTC کو روکنے کا طریقہ پیدا ہوتا ہے۔
ڈاکٹر تھائرائڈ کینسر کے لئے متعدد طریقوں سے ٹیسٹ کرتے ہیں۔ ان ٹیسٹوں میں شامل ہیں:
میڈولری تھائرائڈ کینسر کا مرحلہ یا مرض میں وسعت کا انحصار ٹیومر کی جسامت پر منحصر ہوتا ہے اور آیا کینسر جسم کے لمف نوڈس یا دیگر حصوں تک پھیل چکا ہے یا نہیں۔
| مرحلہ | مرض کی حد |
|---|---|
| مرحلہ 1 | ٹیومر 2 سینٹی میٹرز یا اس سے کم کا ہوتا ہے اور تھائرائڈ تک محدود ہوتا ہے۔ مرض کا پھیلاؤ نہیں ہے۔ |
| مرحلہ 2 | ٹیومر تقریبا 2 سینٹی میٹرز سے بڑا ہوتا ہے۔ یہ بنیادی طور پر تھائرائڈ تک ہی محدود ہوتا ہے اور یہ لمف نوڈس یا دیگر حصوں تک نہیں پھیلتا ہے۔ |
| مرحلہ 3 | تھائرائڈ گلینڈ کے باہر ٹیومر تھوڑا سا بڑھ سکتا ہے، اور یہ بیماری گردن میں قریبی لمف نوڈس تک پھیل چکی ہے۔ |
| مرحلہ 4 | معتدل یا جدید بیماری کا ثبوت ہے۔ ٹیومر تھائرائڈ سے آگے دوسرے ٹشوز تک پھیل چکا ہے؛ علاقائی لمف نوڈس میں پھیل گيا ہے؛ اور/یا ٹیومر دور دراز مقامات تک پھیل گیا ہے۔ |
MTC کے شکار بچوں میں، ایک بڑا مقصد یہ ہے کہ MTC کی نشوونما سے پہلے، اور خاص طور پر MTC کے دور دراز پھیلاؤ سے پہلے تھائرائڈ کے محفوظ خاتمے کے لیے منصوبہ بنائیں۔ بیماری کی تشخیص بیماری کی حد (مرحلہ) سے متعلق ہے۔
تشخیص کو متاثر کرنے والے عوامل میں شامل ہیں:
میڈولری تھائرائڈ کینسر (MTC) کی تشخیص اور علاج کے لیے ایک کثیر شعبہ جاتی ٹیم کی ضرورت ہوتی ہے۔ نگہداشت کے فیصلے بقا پر مرکوز ہوتے ہیں جبکہ بیماری اور غیر مطلوبہ علاج کے اثرات کے خطرے کو کم کرتے ہیں دوبارہ پیش آنے اور دیگر عوامل (جیسے ہارمون فنکشن، ثانوی کینسر، جینیاتی کشش) کے خطرہ کی وجہ سے، تمام مریضوں کے لیے طویل مدتی فالو اپ ضروری ہے۔ تھائرائڈ گلینڈ کو ختم کرنے کے لیے مکمل تھائرائڈیکٹومی MTC کا تجویز کردہ علاج ہے۔ مختلف تھائرائڈ کینسر کے برعکس، میڈولری تھائرائڈ کینسر آئیوڈین جذب نہیں کرتا ہے۔ اسی وجہ سے، MTC کی امیجنگ اور علاج کے لیے تابکاری آئیوڈین کا استعمال نہیں کیا جاتا ہے۔ تھائرائڈ کو ختم کرنے کے لیے سرجری کے بعد، مریضوں کو تاحیات تھائرائڈ ہارمون متبادل ادویات (لییوتھیروکسین) کی ضرورت پڑتی ہے۔ TSH کی نگرانی کی جاتی ہے اور عام حد میں دیکھ بھال کی جاتی ہے۔ میڈولری تھائرائڈ کینسر میں TSH کے خاتمے کی ضرورت نہیں پڑتی ہے۔
مریضوں کو تھائرائڈ کینسر کے علاج کے بعد معاون طبی ٹیم کے ذریعہ تاحیات نگرانی اور فالو اپ دیکھ بھال کی ضرورت ہوتی ہے۔ تعدد اور ٹیسٹوں کی اقسام کے لیے مخصوص سفارشات مریض کی ضروریات اور تھائرائڈ کینسر کی قسم اور مرحلے کے مطابق مختلف ہوتی ہیں۔ اضافی تحفظات میں تھائرائڈ ہارمون کی تبدیلی کی تھراپی پر عمل پیرا ہونے کی حمایت شامل ہے۔
مسلسل نگرانی میں جسمانی معائنے، کیلسی ٹونین کی سطح کی پیمائش، اور گردن کا الٹراساؤنڈ شامل ہیں۔ مریضوں کو جینیاتی تغیرات سے متعلق دیگر کینسروں کی علامات کے لیے بھی اسکریننگ کروانی چاہیے۔
طویل مدتی نگہداشت کے اہم پہلو:
علاج اور بقا کے دوران مریض نفسیاتی مدد سے فائدہ اٹھا سکتے ہیں۔ نگہداشتی ٹیم کے ممبران جو نفسیات، بچوں کی زندگی، سماجی کام اور دیگر مضامین کی نمائندگی کرتے ہیں وہ ان علاجوں کا مقابلہ کرنے اور ان کے ساتھ چلنے میں مدد کرسکتے ہیں جو معیار زندگی کو متاثر کرتے ہیں۔ ممکنہ امور میں روزانہ دوائیوں کے استعمال میں رد و بدل جراح کے داغوں کی وجہ سے جسم کی شبیہہ پر آنے والے خدشات اور رد و بدل کی دیگر ضروریات شامل ہیں۔
گردن کی نقل وحرکت اور رفتار کی حد میں تعاون کے لیے مریضوں کو سرجری کے بعد جسمانی تھراپی کی بھی ضرورت پڑسکتی ہے۔
عام صحت اور بیماری کے روک تھام کے لیے، کینسر سے بچنے والے تمام افراد کو صحت مند طرز زندگی اور کھانے پینے کی عادات کو اپنانا چاہیے، ساتھ ہی انہیں کم از کم ہر سال بنیادی ڈاکٹر کے ذریعہ باقاعدہ جسمانی معائنہ اور چیک اپ بھی کرواتے رہنا چاہیے۔
—
نظر ثانی شدہ جون 2018