菜单
关闭
视网膜母细胞瘤是一种眼部癌症。它最常见于 3 岁以下的年幼儿童。这种癌症在 5 岁以上的儿童中罕见。视网膜母细胞瘤形成于眼视网膜。视网膜是眼后部的一个神经组织薄层。视网膜细胞检测光线和颜色。视网膜母细胞瘤可能累及单眼(单侧,最常见)或双眼(双侧)。
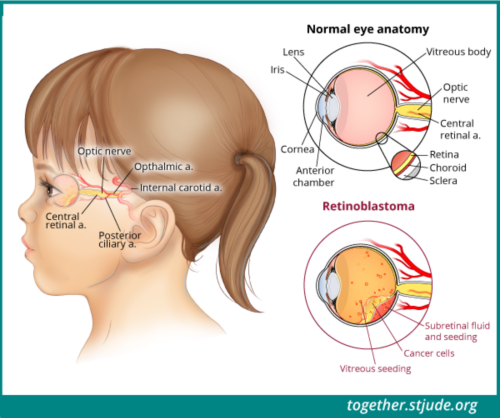
视网膜母细胞瘤是一种形成于眼部视网膜的癌症。视网膜是眼后部的一个神经组织薄层。
在大多数病例中,视网膜母细胞瘤是由视网膜母细胞瘤 (RB1) 基因改变(突变)所致。当 RB1 基因发生突变时,细胞异常生长和分裂。
有两种类型的视网膜母细胞瘤:非遗传性(散发性)和遗传性。
最常见的视网膜母细胞瘤形式为散发性或非遗传性。散发性视网膜母细胞瘤不在家族中遗传。单眼视网膜单个细胞中的 RB1 基因发生改变。这些细胞分裂并形成肿瘤。大多数仅单眼受累(单侧)的患者有散发性视网膜母细胞瘤。
约 25-30% 的视网膜母细胞瘤儿童具有遗传性形式的疾病。遗传性视网膜母细胞瘤是体内每个细胞中 RB1 基因改变(突变)的结果。大多数遗传性视网膜母细胞瘤患者双眼受累(双侧)。患有遗传性视网膜母细胞瘤的儿童在以后的生活中存在发生其他癌症的风险。遗传性视网膜母细胞瘤儿童可能是其家族中第一个发生此基因突变的儿童,然后他们有 50% 的几率将该基因遗传给其孩子。
医生可能在常规全面检查或眼部检查期间发现视网膜母细胞瘤。然而,很多情况下是家长或亲属首先注意到儿童的眼部异常。视网膜母细胞瘤的一些症状是其他眼部问题共有的,因此重要的是请儿科眼科医生进行评估。
视网膜母细胞瘤的体征包括:
如果一名儿童出现视网膜母细胞瘤体征,务必要看儿科眼科医生(儿童眼科医生)。眼科医生可进行办公室筛查检查,以确定是否需要进一步检查。
使用麻醉眼部检查 (EUA) 诊断视网膜母细胞瘤。在这项检查中,医生(眼肿瘤科医生)在眼睛扩张后使用特殊灯光和放大镜仔细检查眼。该检查在儿童睡着时完成,以便医生可以查看整个视网膜。特殊照相机可拍摄眼部和肿瘤的数字照片。
活检不用于诊断视网膜母细胞瘤,因为这可能导致癌细胞扩散。
除 EUA 外,多种类型的检查可用于诊断和确定视网膜母细胞瘤的范围。这些检查包括:
如果担心该疾病已扩散至眼外,医生将采集骨髓和脑脊液样本。可进行额外的影像检查,以观察脑部和脊髓。
如果视网膜母细胞瘤未治疗,则可能扩散至:
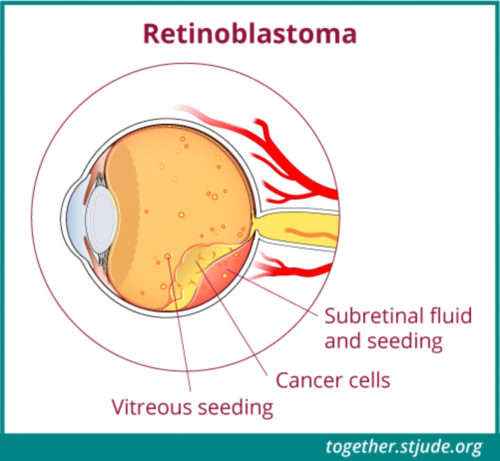
大肿瘤可能会分裂成漂浮在眼液中的较小肿瘤。这些称为玻璃体种子。
将眼部肿瘤“分组”或分类为组 A 至组 E。过去,使用编号分组系统(组 I 至组 V)对视网膜母细胞瘤肿瘤进行分类,称为 Reese-Ellsworth 分类。
分组描述了根据肿瘤大小、位置和眼内扩散范围保留眼的可能性。每只眼单独分级。
组 A 肿瘤较小,且远离视觉中心。组 A 肿瘤患者维持正常眼功能和视力的几率很高。组 E 肿瘤较大,且已在眼内分裂(玻璃体种植)。组 E 肿瘤患者的癌症扩散至眼外的风险较高,儿童的眼可能会丧失视力。
| 肿瘤组 | 失眼风险 | 临床特征 |
|---|---|---|
| A | 极低风险 | 仅位于视网膜的小肿瘤;不接近重要结构 |
| B | 低风险 | 较大肿瘤和/或位于重要结构附近 |
| C | 中度风险 | 肿瘤大多边界明确,伴少量扩散或种植 |
| D | 高风险 | 肿瘤较大或边界不明确,伴大量种植 |
| E | 极高风险 | 累及眼部结构和功能的巨大肿瘤;扩散几率较高 |
癌症分期是指是否扩散至眼外。I 期和 II 期意味着肿瘤仅位于眼内。3-4 期提示肿瘤已扩散到眼周围的局部组织或远端部位(转移性疾病)。
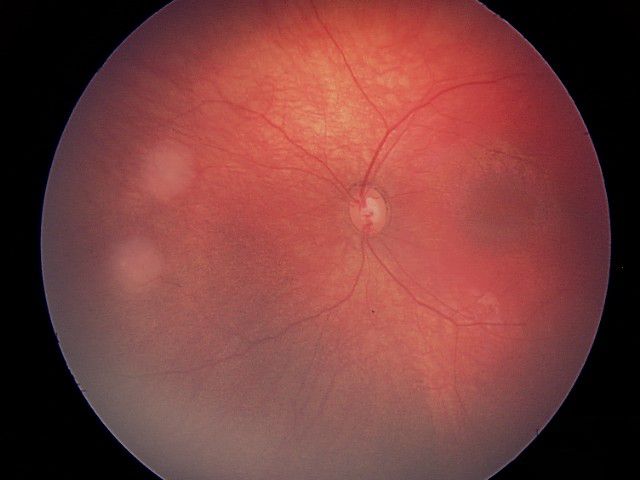
仅位于视网膜的小肿瘤;不接近重要结构
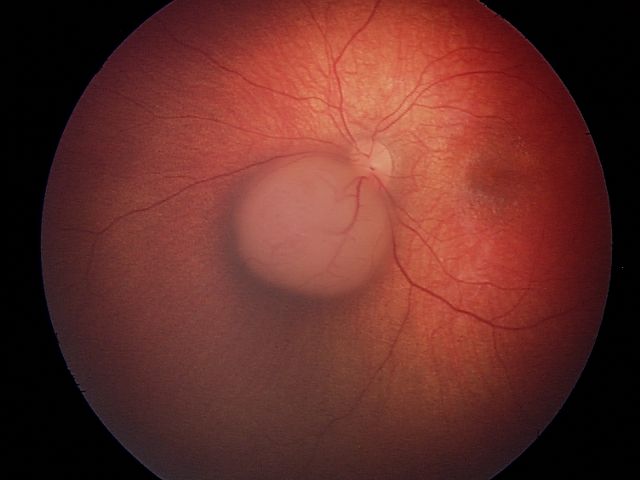
较大肿瘤和/或位于重要结构附近
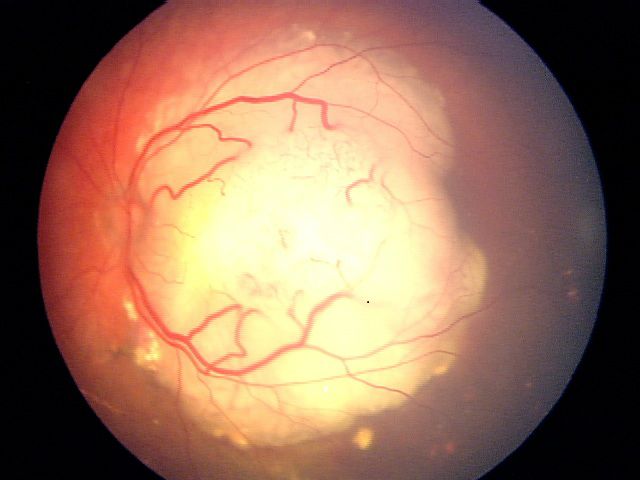
肿瘤大多边界明确,伴少量扩散或种植
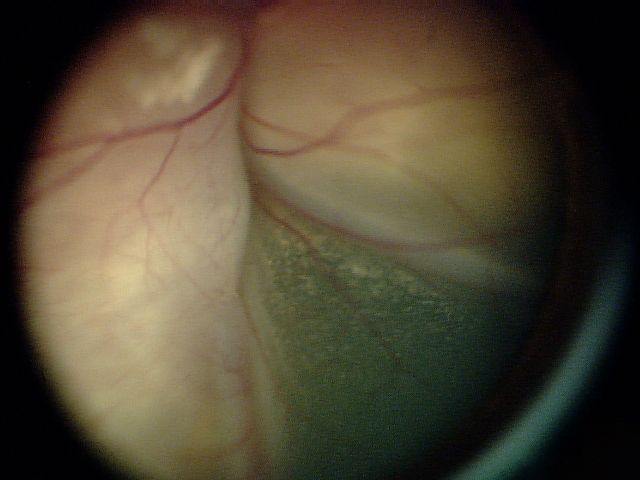
肿瘤较大或边界不明确,伴大量种植
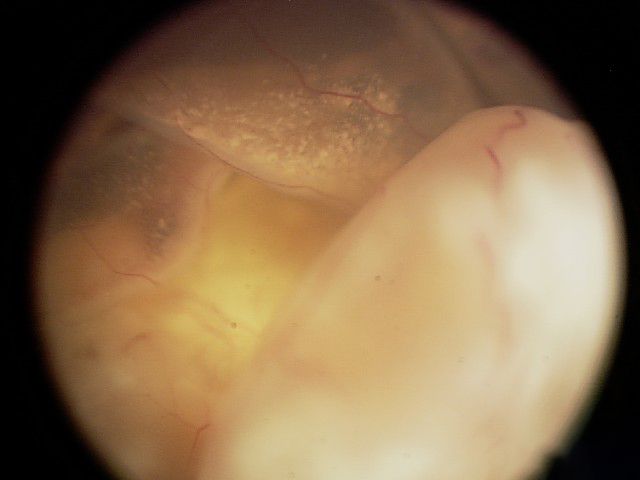
累及眼部结构和功能的巨大肿瘤;扩散几率较高
大多数视网膜母细胞瘤儿童可被治愈。影响患者生存的主要因素是肿瘤是否扩散至眼外。如果肿瘤局限于眼部,则预后极好。如果癌症已经扩散到身体的其他部位,疾病将较难治疗。
影响患者治疗预后和恢复的几个因素:
癌症仅限于眼部的患者治疗后的生存率 > 95%。如果癌症扩散到眼窝(眼眶)、淋巴结、骨髓、骨或肝脏,患者经过强化化疗、自体干细胞解救和放射治疗后的生存率 > 80%。当癌症在诊断时扩散到脊髓液或脑其他部位时,预后较差(< 50% 生存率)。
在治疗视网膜母细胞瘤时,医生和家属必须考虑该疾病对儿童的影响方式。重点首先是治愈,然后是尽可能保留眼部视力。保住眼的最重要的因素是诊断时的疾病范围。如果担心疾病扩散或担心治疗不太可能保留有意义的视力,医生可能建议手术切除眼(切除术)。
在视网膜母细胞瘤患者的治疗中,患者生存率并不总是与“眼保留率”相同。肿瘤的组或分类会影响保留眼的预后。当肿瘤分组为 A-C 时,眼和视力更容易保留。在眼内破裂和玻璃体种植的肿瘤(组 D 或 E)最难治疗。
当肿瘤位于双眼(双侧视网膜母细胞瘤)时,通常尝试保留双眼,尽可能保留视力。成功率约为 70-85%。单侧视网膜母细胞瘤中更晚期的疾病(组 D 或 E)可能需要切除患眼并仔细监测剩余健康眼。大多数通过手术切除眼的单侧视网膜母细胞瘤患者不需要任何额外治疗。
用于治疗视网膜母细胞瘤的疗法取决于肿瘤影响单眼(单侧)还是双眼(双侧)、眼内的疾病范围以及肿瘤是否已扩散到眼内和眼周的其他部位。医生还将考虑其他因素,包括:
手术、局灶治疗、化疗和/或放射治疗用于治疗视网膜母细胞瘤。通常采用联合治疗。在开始治疗前,应与患者和家属详细讨论治疗计划,以概述短期和长期的风险和获益。
非常罕见情况下,视网膜母细胞瘤扩散到大脑、骨或骨髓。在这些病例中,可能需要强化化疗,然后进行自体骨髓移植。有些患者也可能需要放射治疗。
Hunter 在 11 个月时被诊断为视网膜母细胞瘤。他接受手术切除眼治疗,此后不存在癌症。Hunter 喜欢所有运动,是一个了不起的哥哥。
只有一只眼睛未影响 Hunter 的生存能力。他面临的最大身体挑战是每天确保不会把饮料打翻。但是,还能打篮球、棒球、高尔夫吗?在这些方面并未受影响。他可能需要做一些调整:改变姿势、一定要转头。但是,每个人都有局限性需要克服。

Hunter(上),7 岁,弟弟叫 Jake
儿童将在整个治疗期间和治疗后一段时间接受定期检查,包括麻醉状态下检查 (EUA)。如果较早发现复发,可通过局灶治疗进行管理。随访护理的频率和持续时间由儿童医疗团队确定。
对所有视网膜母细胞瘤生存者进行终身眼部健康随访非常重要。建议由眼科医生每年至少进行一次眼部检查,作为常规保健的一部分。可能需要视力辅助。如果视力显著损失,转诊至低视力专家并尽早使患者接触盲文可能会有所帮助。还应佩戴防护眼镜以防止眼部损伤。
如果治疗包括手术切除眼部,则在手术时放置眼眶植入物。当眼窝愈合时,儿童可装义眼(假体)。由于假体是针对患者定制的,因此可以获得非常好的美容效果。大多数需要眼切除的儿童在手术前已适应视力变化,切除后视力行为无显著变化。对于装有义眼的患者,建议由假眼制造师进行年度检查。
接受眼部体外照射治疗的患者存在某些并发症或治疗迟发效应的风险。这些可能包括以下眼部问题:
遗传性视网膜母细胞瘤的生存者在以后生活中发生其他癌症的风险更高。如果放疗是他们治疗的一部分,那么该风险更高。对年轻患者进行常规脑 MRI 检查,直至 5 岁,以筛查松果体肿瘤。5 岁之后,没有用于筛查二次癌症的标准常规成像建议。患者应告知其家庭医生他们的病史,并每年一次(至少)接受医生访视以监测健康状况。
为了一般健康和疾病预防,所有癌症生存者均应采取健康的生活方式习惯,并继续由家庭医生进行定期体检和筛查。对于接受全身化疗或放疗的生存者,应监测其治疗的急性和迟发效应。
—
审阅时间:2018 年 6 月