قائمة طعام
يغلق
ما الورم الأرومي الشبكي؟
الورم الأرومي الشبكي هو سرطان يصيب العين. غالبًا ما يحدث للأطفال الصغار، قبل بلوغ 3 أعوام عادةً. نادرًا ما يظهر هذا السرطان لدى الأطفال الأكبر من 5 أعوام. يتكون الورم الأرومي الشبكي في شبكية العين. الشبكية هي طبقة رفيعة من الأنسجة العصبية في الجزء الخلفي من العين. تكتشف خلايا الشبكية الضوء واللون. قد يؤثر الورم الأرومي الشبكي على عين واحدة (أحادي الجانب، الأكثر شيوعًا) أو كلتا العينين (ثنائي الجانب).
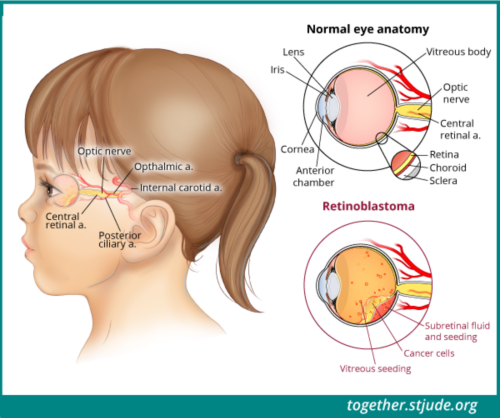
الورم الأرومي الشبكي هو سرطان يتكون في شبكية العين. الشبكية هي طبقة رفيعة من الأنسجة العصبية في الجزء الخلفي من العين.
الورم الأرومي الشبكي مرض نادر. يتم تشخيص نحو 250 إلى 300 طفل سنويًا في الولايات المتحدة. يقتصر تكون الورم الأرومي الشبكي لدى معظم المرضى على العين، وهذا السرطان قابل جداً للشفاء . يزيد معدل الشفاء من هذا السرطان عن 95% بسبب الاكتشاف المبكر والعلاجات المتاحة. إذا لم تتم معالجة المرض، فقد ينتشر في أجزاء أخرى من الجسم، ما يجعل علاجه أكثر صعوبة. يمكن أن يكون الورم الأرومي الشبكي وراثيًا (ينتقل ضمن العائلات) أو غير وراثي.
تشمل علاجات الورم الأرومي الشبكي العلاج الكيميائي لتقليص حجم الورم والعلاج البؤري (الليزر أو العلاج بالتجميد الذي يتم تنفيذه على العين مباشرة) والجراحة لإزالة العين والعلاج الإشعاعي. المصابون بالشكل الوراثي من الورم الأرومي الشبكي معرضون أيضًا لخطر الإصابة بسرطانات أخرى لاحقًا.
في معظم الحالات، يحدث الورم الأرومي الشبكي نتيجة تغيير (طفرة) في جين معروف باسم جين الورم الأرومي الشبكي (RB1). عند حدوث طفرة في جين RB1، تنمو الخلايا وتنقسم بشكل غير طبيعي.
يوجد نوعان من الورم الأرومي الشبكي: غير الوراثي (العفوي) والوراثي.
الشكل الأكثر شيوعًا من الورم الأرومي الشبكي هو العفوي أو غير الوراثي. لا ينتقل الورم الأرومي الشبكي العفوي إلى الأبناء. يحدث تغير في الجين RB1 في خلية واحدة في شبكية عين واحدة. تنقسم هذه الخلايا وتكون ورمًا. معظم المرضى الذين يتعرضون للإصابة في عين واحدة فقط (إصابة أحادية الجانب) يعانون من ورم أرومي شبكي عفوي.
حوالى 25 إلى 30% من الأطفال المصابين بالورم الأرومي الشبكي يعانون من شكل وراثي من المرض. يحدث الورم الأرومي الشبكي الوراثي نتيجة حدوث تغيير (طفرة) في الجين RB1 في كل خلية في الجسم. معظم المرضى المصابين بالورم الأرومي الشبكي الوراثي يعانون من تأثر كلتا العينين (إصابة ثنائية). الأطفال المصابون بالورم الأرومي الشبكي الوراثي معرضون لخطر تكون سرطانات أخرى لاحقًا. قد يكون الأطفال المصابون بالورم الأرومي الشبكي الوراثي هم أول حالة في عائلاتهم تحدث لها هذه الطفرة الجينية، ثم يكون لديهم احتمال بنسبة 50% بنقل الجين إلى أطفالهم.
قد يكتشف الطبيب وجود ورم أرومي شبكي في أثناء إجراء فحص روتيني للصحة أو العين. إلا أنه في أحيان كثيرة يلاحظ الوالد أو أحد الأقارب في البداية أن عين الطفل تبدو مختلفة عن الطبيعي. تتشابه بعض أعراض الورم الأرومي الشبكي مع أعراض مشاكل أخرى في العين، لذلك من المهم أن تزور طبيب أطفال متخصصًا في العيون لإجراء تقييم.
تشمل علامات الورم الأرومي الشبكي:
إذا ظهرت على طفل علامات الإصابة بورم أرومي شبكي، فمن المهم الذهاب لاختصاصي طب وجراحة العيون للأطفال (طبيب عيون للأطفال). قد يقوم طبيب العيون بفحص في العيادة لتحديد الحاجة إلى إجراء المزيد من الفحوص.
يتم تشخيص الورم الأرومي الشبكي باستخدام فحص أثناء التخدير(EUA) للعين. في هذا الفحص، يقوم طبيب (اختصاصي أورام عيون) بفحص العين عن قرب باستخدام مصابيح خاصة وعدسة مكبرة بعد توسعة العينين. يتم إجراء هذه العملية في أثناء نوم الطفل لكي يتمكن الطبيب من رؤية الشبكية بالكامل. تلتقط كاميرا خاصة صورًا رقمية للعين والورم.
لا يتم الحصول على خزعة لتشخيص الورم الأرومي الشبكي حيث قد يسبب هذا انتشار الخلايا السرطانية.
قد يتم استخدام عدة أنواع من الفحوص لتشخيص الورم الأرومي الشبكي وتحديد مستواه إلى جانب فحص العين في أثناء التخدير. تشمل هذه الاختبارات ما يلي:
إذا كانت هناك مخاوف من انتشار المرض خارج العين، فسيقوم الأطباء بأخذ عينات من نقي العظم والسائل النخاعي. يمكن إجراء فحوص تصويرية إضافية لفحص الدماغ والنخاع الشوكي.
تحديد مرحلة المرض في الورم الأرومي الشبكي
إذا لم تتم معالجة الورم الأرومي الشبكي، فقد ينتشر:
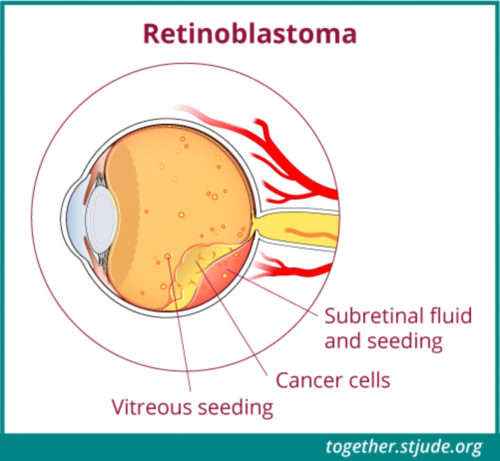
قد تنقسم الأورام الكبيرة إلى أورام أصغر تطفو في سائل العين. تُسمى هذه بذور الجسم الزجاجي.
يتم "تجميع" أورام العين أو تصنيفها من المجموعة أ إلى المجموعة هـ. سابقًا، كان تصنيف الأورام الأرومية الشبكية باستخدام نظام مجموعات رقمية (المجموعة الأولى إلى المجموعة الخامسة)، يسمى تصنيف ريس - إلسوورث.
تصف عملية التجميع احتمالية إنقاذ العين وفقًا لحجم الورم وموضعه ومدى انتشاره داخل العين. يتم تحديد درجة كل عين بشكل منفصل.
أورام المجموعة أ صغيرة وتقع بعيدًا عن مركز الإبصار. المرضى المصابين بأورام "المجموعة أ" لديهم احتمال جيد للحفاظ على عمل العين والإبصار بشكل طبيعي. تكون أورام "المجموعة هـ" كبيرة وقد انقسمت داخل العين (تكون بذور على الجسم الزجاجي). يكون المصابين بأورام "المجموعة هـ" أكثر عرضة لخطر انتشار السرطان خارج العين، ومن المرجح أن يفقد الأطفال البصر.
| مجموعة الورم | خطر فقد العين | السمات السريرية |
|---|---|---|
| أ | خطورة منخفضة جدًا | ورم صغير يوجد فقط في شبكية العين؛ وليس قريبًا من مناطق مهمة |
| ب | خطورة منخفضة | ورم أكبر و/ أو يوجد قريبًا من مناطق مهمة |
| ج | خطورة متوسطة | الورم محدد جيدًا بالإضافة إلى قدر ضئيل من الانتشار أو تكون بذور |
| د | خطورة مرتفعة | الورم كبير أو ليس محددًا بالإضافة إلى قدر كبير من تكون البذور |
| هـ | خطورة مرتفعة جدًا | الورم كبير جدًا ويؤثر على بنية العين ووظيفتها؛ ما يزيد من احتمال الانتشار |
تشير مرحلة السرطان إلى ما إذا كان قد انتشر خارج العين. تشير المرحلة الأولى والثانية إلى أن الورم موجود داخل العين فقط. تشير المرحلتان 3 و4 إلى أن الورم قد انتشر في الأنسجة الموضعية المحيطة بالعين أو في مواقع بعيدة (مرض نقيلي).
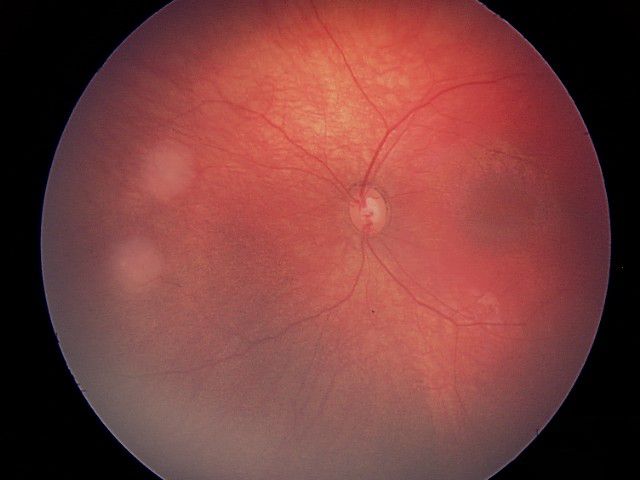
ورم صغير يوجد فقط في شبكية العين؛ وليس قريبًا من مناطق مهمة
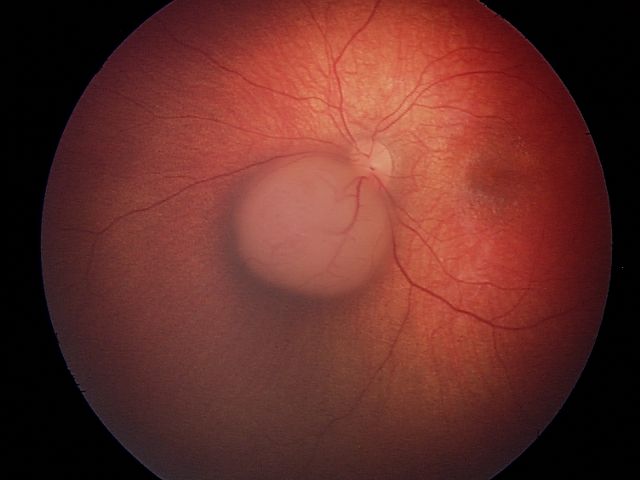
ورم أكبر و/ أو يوجد قريبًا من مناطق مهمة
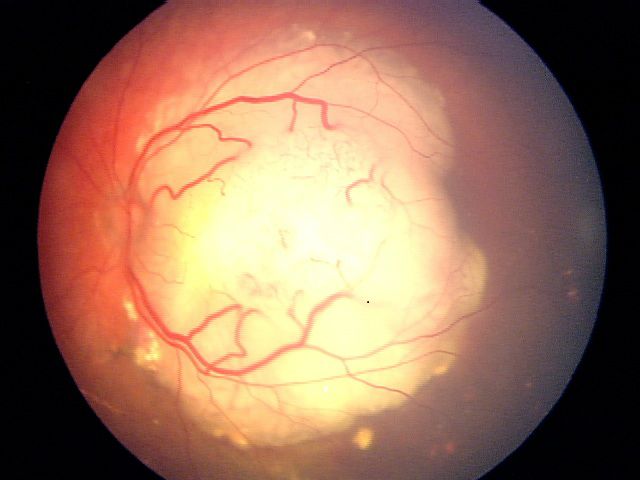
الورم محدد جيدًا بالإضافة إلى قدر ضئيل من الانتشار أو تكون بذور
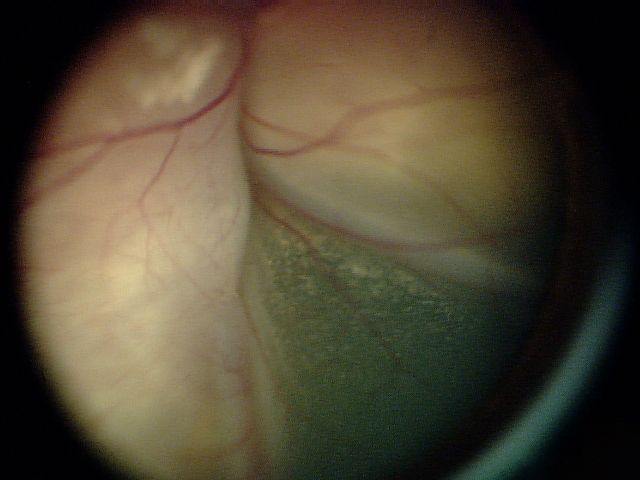
الورم كبير أو ليس محددًا بالإضافة إلى قدر كبير من تكون البذور
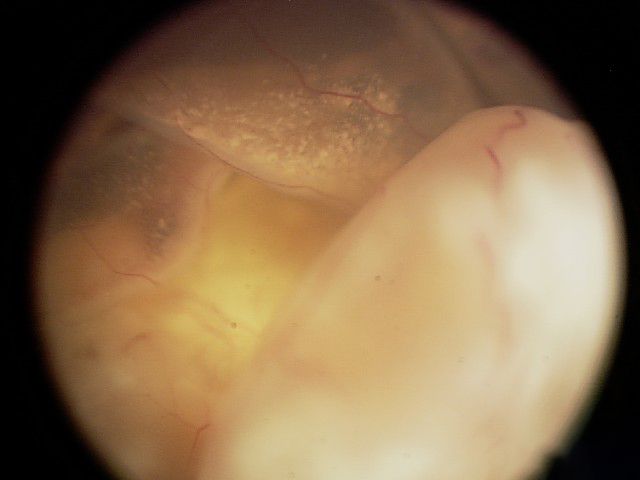
الورم كبير جدًا ويؤثر على بنية العين ووظيفتها؛ ما يزيد من احتمال الانتشار
يمكن شفاء معظم الأطفال المصابين بورم أرومي شبكي. العامل الرئيسي الذي يؤثر على نجاة المريض هو ما إذا كان الورم قد انتشر خارج العين. إذ كان موضعيًا داخل العين، فسيكون التنبؤ ممتازًا. إذا كان السرطان قد انتشر في أجزاء أخرى من الجسم، فسيصبح علاج المرض أكثر صعوبة.
تؤثر عدة عوامل على توقعات علاج المريض وتعافيه:
تبلغ معدلات نجاة المصابين بالسرطان المقتصر على العين أكثر من 95% مع العلاج. إذا كان السرطان قد انتشر في محجر العين (الحجاج) أو العقد اللمفاوية أو نقي العظم أو العظام أو الكبد، فستصل معدلات نجاة المرضى إلى أكثر من 80% مع العلاج الكيميائي المكثف وإنقاذ الخلايا الجذعية ذاتية المنشأ والعلاج الإشعاعي. إذا كان السرطان قد انتشر في السائل النخاعي أو أجزاء أخرى من الدماغ في وقت التشخيص، يصبح التنبؤ أقل إيجابية (نسبة النجاة أقل من 50%).
عند علاج الورم الأرومي الشبكي، يجب على الأطباء والعائلات مراعاة كيفية تأثير المرض على الطفل. يكون التركيز أولاً على الشفاء ثم الحفاظ على العين بأكبر قدر ممكن من القدرة على الإبصار. يتمثل أهم عامل لإنقاذ العين في مدى انتشار المرض عند التشخيص. إذا كان هناك تخوف من انتشار المرض أو من أن العلاج لن يحافظ على الأرجح على قدرة إبصار فعالة، فقد يوصي الأطباء بإجراء استئصال جراحي للعين (استئصال).
عند علاج المصابين بورم أرومي شبكي، لا تكون نجاة المريض هي نفسها "نجاة العين" دائمًا. تؤثر مجموعة الورم أو تصنيفه على التنبؤ بإمكانية إنقاذ العين. عندما تكون الأورام ضمن المجموعات من أ إلى ج، يصبح إنقاذ العينين والقدرة على الإبصار أكثر سهولة. الأورام التي انقسمت داخل العين وأدت إلى تكون بذور على الجسم الزجاجي (المجموعة د أو هـ) هي الأصعب في علاجها.
عندما تكون الأورام في كلتا العينين (ورم أرومي شبكي ثنائي)، تتم عادة محاولة إنقاذ كلتا العينين والحفاظ على الإبصار قدر الإمكان. ينجح هذا في 70 إلى 85% من الحالات تقريبًا. قد تستلزم الإصابة بورم أرومي شبكي أحادي الاتجاه وأكثر تطورًا (المجموعة د أو هـ) إزالة العين المريضة ومراقبة العين السليمة المتبقية بشكل دقيق. لن يحتاج معظم المرضى المصابين بورم أرومي شبكي أحادي الاتجاه الذين قاموا بإجراء استئصال جراحي للعين إلى أي علاج إضافي.
تعتمد العلاجات المستخدمة في علاج الورم الأرومي الشبكي على ما إذا كان الورم يؤثر على عين واحدة (أحادي الاتجاه) أم على العينين (ثنائي) وامتداد المرض داخل العين وما إذا كان الورم قد انتشر في أماكن أخرى في العين وحولها. سيراعي الأطباء عوامل أخرى أيضًا، وتشمل:
تستخدم الجراحة و/ أو العلاج البؤري و/ أو العلاج الكيميائي و/ أو العلاج الإشعاعي لعلاج الورم الأرومي الشبكي. يُستخدم مزيج من العلاجات عادةً. قبل بدء العلاج، ينبغي مناقشة خطة العلاج مع المريض والعائلة بالتفصيل لتوضيح المخاطر والمزايا على المدى القريب والبعيد.
ينتشر الورم الأرومي الشبكي في حالات نادرة جدًا في الدماغ أو العظام أو نقي العظم. في هذه الحالات، قد تكون هناك حاجة إلى علاج كيميائي أكثر كثافة متبوعًا بعملية زراعة نقي العظم الذاتي. قد يحتاج بعض المرضى أيضًا إلى العلاج الإشعاعي.
تم تشخيص إصابة هانتر بورم أرومي شبكي في عمر 11 شهرًا. تم علاجه بإجراء استئصال جراحي لعينه وقد تماثل للشفاء من السرطان من وقتها. يستمتع هانتر بكل أنواع الرياضة وهو أخ كبير رائع.
إن وجود عين واحدة فقط لا يؤثر فعليًا على ما يستطيع هانتر القيام به. يتمثل التحدي البدني الأكبر الذي يواجهه بشكل يومي في التأكد من عدم إسقاط مشروبه. لكن ماذا عن كرة السلة وكرة البيسبول والغولف؟ لا تؤثر الإصابة عليه فعليًا. قد يحتاج إلى بعض التعديلات القليلة: تغيير وضعه والحرص على تدوير رأسه. لكن، يواجه الجميع قيودًا يجب عليهم تجاوزها.

هانتر (بالأعلى)، عمره 7 سنوات، مع أخيه جيك
سيخضع الأطفال لفحوص منتظمة تشمل الفحوص في أثناء التخدير (EUA) طوال فترة العلاج ولفترة زمنية بعد العلاج. يمكن مواجهة تكرار الإصابة باستخدام العلاج البؤري إذا تم اكتشافها مبكرًا. يحدد الفريق الطبي المعني بالطفل عدد مرات رعاية المتابعة الطبية ومدتها.
من المهم متابعة صحة العين طوال العمر لكل الناجين من الورم الأرومي الشبكي. يوصى بفحص العين مرة واحدة على الأقل سنويًا بواسطة اختصاصي طب وجراحة العيون كجزء من الرعاية الصحية الدورية. قد تكون هناك حاجة إلى استخدام أدوات للمساعدة في الإبصار. إذا كانت نسبة فقد البصر كبيرة، فقد تفيد الإحالة إلى اختصاصي ضعف الإبصار والتعريف المبكر بطريقة برايل للقراءة. قد يجب أيضًا ارتداء نظارات واقية لمنع إصابة العين.
إذا تضمن العلاج استئصالاً جراحيًا للعين، فسيتم وضع زرع حجاجي في وقت الجراحة. عندما يتماثل الحجاج للشفاء، يمكن تركيب عين صناعية (جراحة ترقيعية) للطفل. يمكن تحقيق نتائج تجميلية جيدة جدًا، حيث يتم تخصيص مواصفات العين الصناعية وفقًا لحالة المريض. يتكيف معظم المرضى من الأطفال الذين يحتاجون إلى إزالة العين بالفعل مع التغيرات التي طرأت على الإبصار قبل الجراحة، ولا تتغير السلوكيات البصرية بشكل كبير بعد استئصال العين. يوصى بإجراء فحوصات سنوية بواسطة اختصاصي العيون الصناعية للمرضى الذين قاموا بإجراء جراحة ترقيعية للعين.
يكون المرضى الذين تم علاج عيونهم باستخدام العلاج بالإشعاع الخارجي عرضة لخطر حدوث مضاعفات معينة أو تأثيرات متأخرة للعلاج. قد تشمل هذه مشاكل العين الآتية:
يكون الناجون من الورم الأرومي الشبكي الوراثي أكثر عرضة لخطر تكون سرطانات أخرى لاحقًا. يزيد هذا الخطر إذا تلقوا إشعاعًا في إطار العلاج. تتم متابعة المرضى الصغار بإجراء عمليات تصوير روتينية للدماغ بالرنين المغناطيسي حتى عمر 5 أعوام لمتابعة أورام الغدة الصنوبرية. بعد عمر 5 سنوات، لا توجد توصيات موحدة للتصوير الروتيني بالأشعة لمتابعة حالات الإصابة بنوع ثان من السرطان. ينبغي للمرضى إبلاغ مقدمي الرعاية الأولية بتاريخهم الطبي والذهاب في زيارات سنوية إلى الطبيب (بحد أدنى) لمتابعة الصحة.
للحفاظ على الصحة العامة والوقاية من الأمراض، ينبغي على جميع الناجين من السرطان تبني أسلوب حياة وعادات صحية، بالإضافة إلى مواصلة إجراء فحوص واختبارات بدنية منتظمة لدى الطبيب الأولي. يجب مراقبة الناجين من السرطان والذين تم علاجهم باستخدام علاج كيماوي نظامي أو الإشعاع للتحقق من عدم حدوث تأثيرات حادة ومتأخرة للعلاج.
—
تاريخ المراجعة: يونيو 2018