菜单
关闭
甲状腺结节是生长在甲状腺内的异常细胞肿块。大多数甲状腺结节是良性的。这意味着它们不是癌性的。
甲状腺癌,也称为甲状腺癌,在儿童和青少年中较为罕见。在美国,约 2% 的甲状腺癌患者年龄在 20 岁以下。在儿童和青少年中发现的甲状腺结节中,约有 25% 是癌性的(恶性)。
甲状腺是一个蝴蝶形的器官,位于颈部前方的喉咙底部。它有两个叶片:一个在右边,一个在左边。
甲状腺属于身体内分泌系统的一部分。它会合成三碘甲状腺原氨酸 (T3) 和甲状腺素 (T4)。这些激素有助于控制身体功能,如体温、食欲、生长和能量水平等。一种由大脑产生的激素,称为促甲状腺激素 (TSH),负责调节血液中 T3 和 T4 的浓度。
甲状腺利用饮食中的碘以及一种名为甲状腺球蛋白(Tg) 的甲状腺蛋白来合成 T3 和 T4 激素。无论是健康的甲状腺组织还是癌变的甲状腺组织,都会产生这种甲状腺球蛋白。医生可以通过监测血液中的甲状腺球蛋白水平,来检测治疗后是否出现新的甲状腺癌。
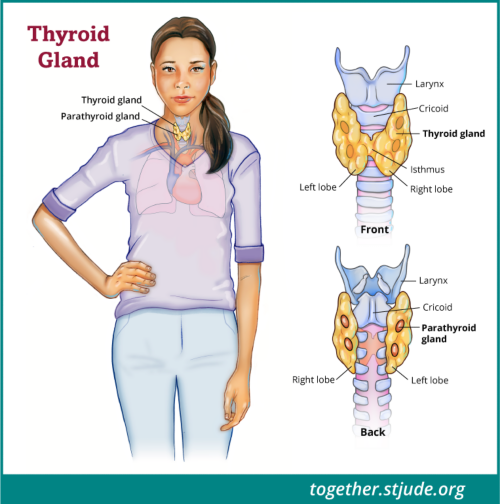
甲状腺位于颈部前方的喉咙底部。它有两个叶片:一个在右侧,一个在左侧。
甲状腺癌可能没有任何症状。医生可能会在例行体检中发现这种癌症。通常情况下,健康甲状腺难以通过皮肤触摸到。甲状腺癌可能表现为甲状腺上的肿块或颈部肿胀。在极少数情况下,您的孩子可能会出现:
儿童甲状腺癌的风险因素包括:
儿童中可见到几种类型的甲状腺癌:
手术切除甲状腺被称为甲状腺切除术,这是标准治疗方法。甲状腺癌患儿的生存率为 95%。
DTC 的治疗方法大致相同,可能包括:
MTC 起源于一组分泌激素的甲状腺细胞。这可能会影响身体机能。医生治疗这种癌症的方式与其他甲状腺癌不同。患者可能会接受手术和靶向治疗。
—
修订时间:2022 年 12 月