मेन्यू
बंद करना
वयस्कों की तुलना में, थायराइड नॉड्यूल बच्चों और किशोरों में बहुत कम पाए जाते हैं। हालांकि, बचपन में होने वाले थायराइड नॉड्यूल के घातक होने की अधिक संभावना होती है। कुछ स्थितियों में, बच्चों में होने वाला थायराइड कैंसर रोग की पहचान करने के समय आसपास की लसिका ग्रंथियों और दूर के स्थानों (फेफड़े) तक फैला हुआ होता है। इसकी फिर से होने की संभावना भी अधिक होती है। वयस्कों की तुलना में बच्चों में इसके फैलने की अधिक प्रवृत्ति होने के बावजूद, 95% से अधिक जीवित रहने की दर के साथ डिफ़रेंशिएटेड थायराइड कैंसर का परिणाम बहुत बढ़िया है।
बच्चों में होने वाले अधिकांश थायराइड कैंसर डिफ़रेंशिएटेड थायराइड कैंसर (डीटीसी) होते हैं, जो थायराइड ग्रंथि की फॉलिक्युलर या पुटक कोशिकाओं से उत्पन्न होते हैं। डिफ़रेंशिएटेड थायराइड कैंसर दो प्रकार के होते हैं: पैपिलरी और फॉलिक्युलर। बच्चों में होने वाले लगभग 90% थायराइड कैंसर पैपिलरी थायराइड कैंसर होते हैं।
पैपिलरी थायराइड कैंसर अक्सर एक से अधिक नॉड्यूल के साथ उपस्थित हो सकता है और इसमें थायराइड के दोनों तरफ के भाग (द्विपक्षीय) शामिल होते हैं। बहुत सी स्थितियों में, यह रोग की पहचान करने के समय थायराइड के बाहर क्षेत्रीय (ग्रीवा या सर्वाइकल) लसिका ग्रंथियों तक फैल चुकी होती है। फॉलिक्युलर थायराइड कैंसर आमतौर पर गर्दन में ही स्थिर रहता है लेकिन इसकी फेफड़ों और हड्डियों में फैलने की संभावना अधिक होती है।
डिफ़रेंशिएटेड थायराइड कार्सिनोमा, आयोडीन-एविड होते हैं। इसका अर्थ है कि वे आयोडीन ग्रहण करते हैं। यह लक्षण रेडियोधर्मी आयोडीन से स्क्रीनिंग और इलाज करने के लिए ज़रूरी होता है।
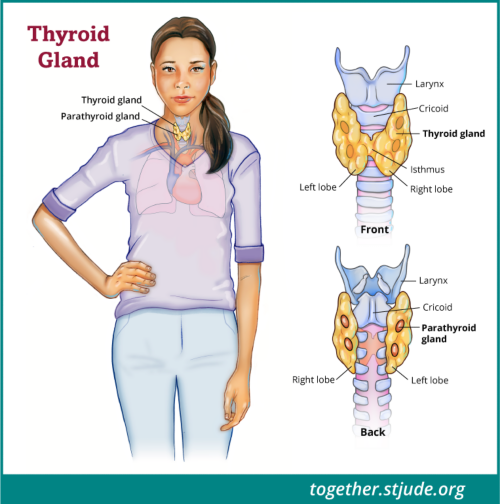
थायराइड ग्रंथि गर्दन के सामने के भाग में गले के आधार पर स्थित एक तितली के आकार का अंग होता है। यह दोनों ओर के भागों में व्यवस्थित होता है, एक दाईं ओर और एक बाईं ओर।
डिफ़रेंशिएटेड थायराइड कैंसर ज़्यादातर बड़े बच्चों और किशोरों में होता है। युवा बच्चों की तुलना में किशोरावस्था के बच्चों में थायराइड कैंसर होने की संभावना 10 गुना अधिक होती है। ये कैंसर पुरुषों की तुलना में महिलाओं में अधिक पाए जाते हैं। कुछ आनुवंशिक कारकों से इसके होने का जोखिम बढ़ सकता है तथा थायराइड व अन्य कैंसरों के विकसित होने की प्रवृत्ति आगे परिवारों में जा सकती है। डिफ़रेंशिएटेड थायराइड कैंसर से ग्रस्त बच्चों में अक्सर आरईटी वंशाणु का, वंशाणु पुनर्विन्यास होता है।
| आनुवंशिक सिंड्रोम |
वंशाणु |
|---|---|
| पारिवारिक एडिनोमेटस पॉलीपोसिस (एफएपी) |
एपीसी |
| पीटीईएन हमर्टोमा ट्यूमर सिंड्रोम |
पीटीईएन |
| डाईसर1 सिंड्रोम |
डाईसर1 |
| कार्ने कॉम्प्लेक्स |
पीआरकेएआर1A |
चिकित्सा इलाज के रूप में रेडिएशन द्वारा इलाज किए गए रोगियों में थायराइड कैंसर विकसित होने का जोखिम बढ़ जाता है। नाभिकीय आपदाओं से हुई रेडियोधर्मिता जैसी रेडिएशन के प्रति पर्यावरणीय प्रभावन से भी यह जोखिम बढ़ जाता है। रेडिएशन की उच्च खुराकें और प्रभावन के दौरान कम आयु, उच्च जोखिम से जुड़े हुए हैं।
थायराइड कैंसर का प्रमुख संकेत, थायराइड ग्रंथि में नॉड्यूल या गांठ का होना है। कभी-कभी, गर्दन में लसिका ग्रंथियां सूजी हुई दिखाई देंगी। बहुत ही कम स्थितियों में, इसके लक्षणों में सांस लेने से संबंधित समस्याएं, निगलने में कठिनाई या दर्द होना और गला बैठने जैसे लक्षण शामिल होते हैं।
हालांकि, अक्सर थायराइड कैंसर के कोई लक्षण उत्पन्न नहीं होते और यह एक नियमित जांच के भाग के रूप में पाया जा सकता है।
रोग का स्तर या अधिकता इस बात पर निर्भर करती है कि कैंसर फैल चुका है या नहीं। थायराइड कैंसर का स्तर थायराइड नॉड्यूल के लक्षणों के साथ-साथ लसिका ग्रंथियों और शरीर के अन्य भागों (फेफड़ों) में बीमारी के फैलाव पर निर्भर करता है।
जिन रोगियों में बीमारी गर्दन के बाहर नहीं फैलती है उन्हें स्तर I का रोगी माना जाता है।
जिन रोगियों में बीमारी गर्दन के बाहर दूर तक के भागों में फैली होती है उन्हें स्तर II का रोगी माना जाता है।
रोगियों को जोखिम समूहों में वर्गीकृत करने के लिए पोस्ट-ऑपरेटिव स्टेजिंग (सर्जरी के बाद स्तर का पता लगाना) का उपयोग किया जाता है। बच्चों में होने वाले सभी थायराइड कैंसर में मृत्यु होने का जोखिम बहुत ही कम होता है। हालांकि, कुछ रोगियों में सर्जरी के पश्चात् बीमारी बने रहने या बीमारी फैलने (कैंसर का फैलाव) का अधिक जोखिम हो सकता है।
| जोखिम | कैंसर का फैलना |
|---|---|
| निम्न जोखिम | लसिका ग्रंथियों में थोड़े या कोई प्रसार नहीं के साथ कैंसर केवल थायराइड ग्रंथि में होता है |
| मध्यम जोखिम | कैंसर का आसपास की लसिका ग्रंथियों में थोड़ा सा फैलना |
| उच्च जोखिम | कैंसर का आसपास की लसिका ग्रंथियों में काफी फैल जाना, थायराइड के बाहर तक के ऊतकों में पहुँच जाना या दूर तक के भागों में फैल जाना (फेफड़ों तक) |
बाल रोगियों में थायराइड कैंसर में जीवित रहने की दर >95% है। 10 वर्ष से कम आयु के बच्चों और उन रोगियों में रोग की पुनरावृत्ति होने की अधिक संभावना होती है जिनमें रोग की पहचान करने के समय क्षेत्रीय लसिका ग्रंथियों का समावेशन होता है। हालांकि, रोग के दुबारा होने के जोखिम के साथ भी, जीवित रहने की संभावना बहुत अधिक होती है।
रोग के पूर्वानुमान को प्रभावित करने वाले कारकों में निम्नलिखित शामिल हैं:
बच्चों में होने वाले थायराइड कैंसर से पीड़ित रोगियों के निर्धारण, इलाज और लंबे समय तक निगरानी के प्रबंधन के लिए एक बहुविषयक बाल चिकित्सा टीम द्वारा देखभाल की आवश्यक होती है। देखभाल के निर्णय इलाज के दुष्प्रभावों के कारण होने वाले सतत बीमारी के जोखिम और नुकसान को संतुलित करने पर केंद्रित होते हैं। रोग के दुबारा होने के जोखिम और अन्य कारणों की वजह से (जैसे कि, हार्मोन फ़ंक्शन, आनुवंशिक प्रवृत्ति), सभी रोगियों के लिए निरंतर फॉलो-अप की आवश्यकता होती है।
थायराइड कैंसर के लिए इलाज किए गए रोगियों को एक अंतःविषय चिकित्सीय टीम द्वारा आजीवन निगरानी और फॉलो-अप देखभाल किए जाने की आवश्यकता होती है। जांचों की आवृत्ति और प्रकारों के लिए विशेष सुझाव, रोगी की ज़रूरतों और थायराइड कैंसर के प्रकार व स्तर के अनुसार अलग-अलग होते हैं।
डिफ़रेंशिएटेड थायराइड कैंसर में, थायरोग्लोबुलिन के स्तर निगरानी करने में सहायता के लिए ट्यूमर मार्कर के रूप में कार्य कर सकते हैं। अतिरिक्त विचारों में थायराइड हार्मोन रिप्लेसमेंट उपचार और टीएसएच सप्रेशन सहित दवाओं के पालन के लिए सहायता शामिल है।
दीर्घकालिक देखभाल के प्रमुख पहलू:
थायराइड कैंसर इलाज के कई वर्षों बाद भी दुबारा हो सकता है। निरंतर निगरानी से देर से होने वाले रोग के दुबारा होने का समय से पूर्व पता लगाने में मदद मिल सकती है।
रोगियों को इलाज और उत्तरजीविता के दौरान मनोसामाजिक सहायता से लाभ मिल सकता है। मनोविज्ञान, बाल जीवन, सामाजिक कार्य और अन्य विषयों का प्रतिनिधित्व करने वाले देखभाल टीम के सदस्य, रोगियों को जीवन शैली को प्रभावित करने वाले इलाजों के अनुरूप ढलने और उनका पालन करने में सहायता कर सकते हैं। संभावित समस्याओं में दैनिक रूप से दवा का उपयोग करने के प्रति खुद को ढालना, सर्जरी से पड़े घाव के निशानों को लेकर शरीर की छवि से संबंधित समस्याएं और अन्य समायोजन आवश्यकताएं शामिल हैं।
रोगियों की गर्दन की गतिशीलता और उसे हिलाने के विभिन्न स्तरों में सहायता करने के लिए सर्जरी के बाद उन्हें शारीरिक चिकित्सा की भी ज़रूरत पड़ सकती है।
परिवारों के लिए थायराइड कैंसर रोग की पहचान किए जाने की प्रक्रिया के अनुकूल ढलना चुनौतीपूर्ण हो सकता है। हालांकि रोग का पूर्वानुमान लगाना आमतौर पर अच्छा होता है, फिर भी बीमारी के लिए दवाओं और निगरानी करने के माध्यम से आजीवन प्रबंधन की आवश्यकता होती है। किशोरावस्था और वयस्कता जैसे जीवन के बदलावों के दौरान सहयोग संबंधित आवश्यकताएं बढ़ सकती हैं क्योंकि इस आयु में रोगियों को स्वतंत्रता प्राप्त होती है। उन रोगियों के लिए समायोजन संबंधित चुनौतियां और भी अधिक हो सकती हैं जो थायराइड कैंसर का दुबारा सामना करते हैं।
रेडियोधर्मी आयोडीन चिकित्सा प्राप्त करने वाले रोगियों की इलाज के दीर्घकालिक और देर से दिखाई देने वाले प्रभावों के लिए निगरानी की जानी चाहिए। विचार करने योग्य विशेष बातों में निम्नलिखित बातें शामिल हैं:
सामान्य स्वास्थ्य और बीमारी की रोकथाम के लिए, कैंसर से बचे सभी लोगों को स्वस्थ जीवन शैली और खान-पान की आदतों को अपनाना चाहिए, साथ ही उन्हें प्राथमिक चिकित्सक द्वारा नियमित रूप से शारीरिक परीक्षण और जांच भी करवाते रहना चाहिए। उत्तरजीवी लोगों को अपने स्वास्थ्य सेवा प्रदाता से सभी कैंसर चिकित्साओं सहित अपने चिकित्सकीय इतिहास के बारे में चर्चा करनी चाहिए।
—
समीक्षा की गई: जून 2018