मेन्यू
बंद करना
क्रेनियोफेरिन्जयोमा ऐसे दुर्लभ ट्यूमर हैं जो मस्तिष्क में विकसित होते हैं। ये ज़्यादातर 5-14 वर्ष की आयु के बच्चों में पाए जाते हैं। बच्चों में होने वाले मस्तिष्क के कैंसर में से इन ट्यूमर का अनुपात लगभग 6% है। संयुक्त राज्य में हर वर्ष बाल-रोग क्रेनियोफेरिन्जयोमा के 100-200 मामले पाए जाते हैं। क्रेनियोफेरिन्जयोमा में 10-वर्ष तक जीवित रहने की दर 80-90% है।
क्रेनियोफेरिन्जयोमा आमतौर पर एक ठोस पिंड और द्रव से भरे हुए मस्से से बने होते हैं। ये कैंसर-रहित, धीमी गति से बढ़ने वाले ट्यूमर होते हैं और मस्तिष्क के अन्य भागों में इनके फैलने की संभावना बहुत ही कम होती है। हालांकि, आसपास की महत्वपूर्ण मस्तिष्क संरचनाओं पर प्रभाव पड़ने के कारण यह ट्यूमर बहुत हानिकारक हो सकता है। क्रेनियोफेरिन्जयोमा आमतौर पर पीयूष ग्रंथि और हाइपोथेलेमस के पास विकसित होते हैं। इस स्थान के कारण, ट्यूमर एंडोक्राइन फ़ंक्शन को प्रभावित कर सकते हैं। यदि ट्यूमर आंख की नस (तंत्रिका) के बिल्कुल निकट स्थित है, तो इससे दृष्टि भी प्रभावित हो सकती है।
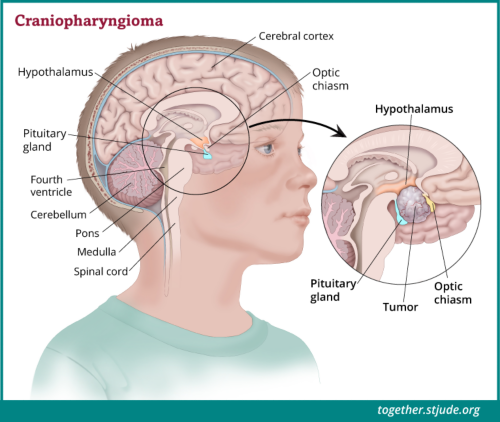
क्रेनियोफेरिन्जयोमा आमतौर पर पीयूष ग्रंथि और हाइपोथेलेमस के पास विकसित होते हैं। इस भाग में स्थित ट्यूमर एंडोक्राइन फ़ंक्शन को प्रभावित करते हैं। यदि ट्यूमर आंख की नस (तंत्रिका) के बिल्कुल निकट स्थित है, तो इससे दृष्टि भी प्रभावित हो सकती है।
क्रेनियोफेरिन्जयोमा के इलाज में सर्जरी, रेडिएशन थेरेपी या दोनों शामिल हो सकते हैं। कुछ चयनित स्थितियों में अकेले सर्जरी का उपयोग किया जा सकता है जब ट्यूमर को सीमित दुष्प्रभावों के साथ सुरक्षित रूप से निकाला जा सकता हो। सर्जरी की आवश्यकता अक्सर दृष्टिमार्गों में दबाव को कम करने या द्रव से भरे (रीढ़ की हड्डी में पानी) मार्गों में रुकावट दूर करने हेतु ट्यूमर का एक हिस्सा निकालने के लिए पड़ती है।
क्रेनियोफेरिन्जयोमा के लक्षण ट्यूमर के आकार और स्थान के आधार पर अलग-अलग होते हैं। लक्षणों में निम्न शामिल हो सकते हैं:
ट्यूमर के बढ़ने के साथ, रीढ़ की हड्डी में पानी का सामान्य प्रवाह अवरुद्ध हो सकता है। इसके कारण मस्तिष्क के अंदर द्रव जमा होने लगता है जिसे हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) के रूप में जाना जाता है। तरल पदार्थ मस्तिष्क में द्रव से भरे रास्ते (निलय) को चौड़ा करने का कारण बनता है और मस्तिष्क पर दबाव बढ़ाता है। क्रेनियोफेरिन्जयोमा के बहुत से लक्षण मस्तिष्क पर बढ़े इस दबाव (इंट्राक्रेनियल दबाव) के कारण उत्पन्न होते हैं।
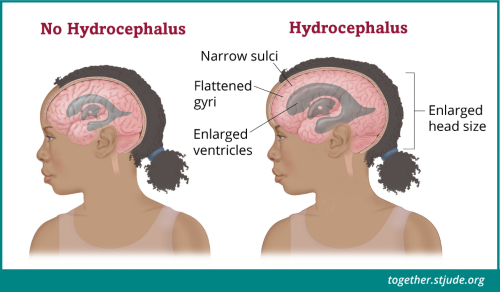
ट्यूमर के बढ़ने के साथ, रीढ़ की हड्डी में पानी का सामान्य प्रवाह अवरुद्ध हो सकता है। इसके कारण मस्तिष्क के अंदर द्रव जमा होने लगता है जिसे हाइड्रोसिफ़लस (दिमाग में पानी आ जाना) के रूप में जाना जाता है।
चिकित्सक विभिन्न तरीकों से क्रेनियोफेरिन्जयोमा की और ट्यूमर के प्रभावों की जांच करते हैं। इन जाँचों में शामिल है:
क्रेनियोफेरिन्जयोमा को 2 मुख्य प्रकारों में विभाजित किया जा सकता है:
क्रेनियोफेरिन्जयोमा के लिए स्तर का पता लगाने की कोई मानक प्रणाली नहीं है। ट्यूमर को हाल ही में पहचान किए गए या दुबारा होने के रूप में वर्णित किया जाता है।
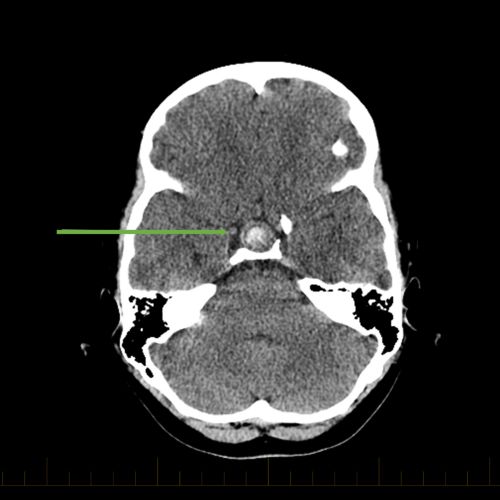
सीटी स्कैन मस्सा कैल्सीफिकेशन, बाल चिकित्सा क्रेनियोफेरिन्जयोमा की एक सामान्य विशेषता दिखा सकता है।
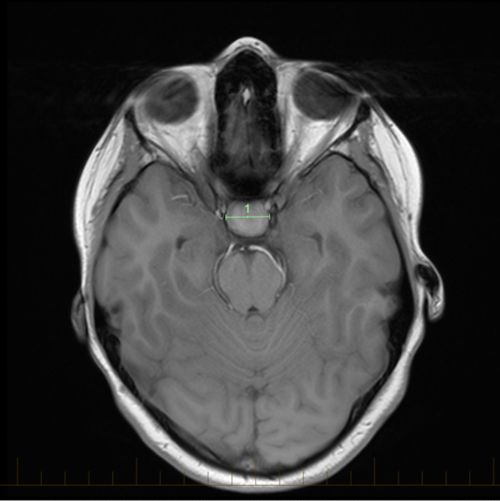
क्रेनियोफेरिन्जयोमा दिखाने वाले चिह्नों के साथ एमआरआई स्कैन। क्रेनियोफेरिन्जयोमा आमतौर पर पीयूष ग्रंथि और हाइपोथेलेमस के पास विकसित होते हैं।
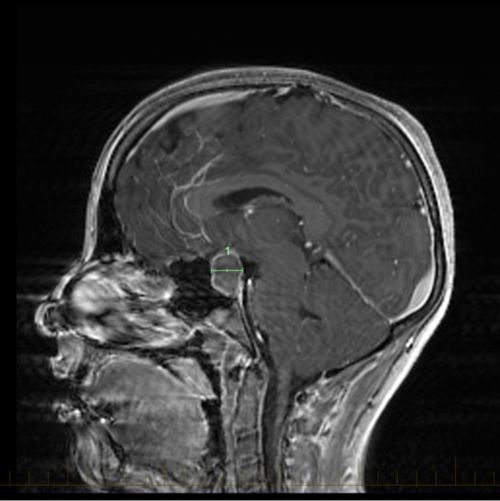
क्रेनियोफेरिन्जयोमा दिखाने वाले चिह्नों के साथ एमआरआई स्कैन। क्रेनियोफेरिन्जयोमा धीमी गति से बढ़ते हैं, लेकिन वे असामान्य हार्मोन के स्तर और दृष्टि परिवर्तन सहित समस्याओं का कारण बन सकते हैं।
क्रेनियोफेरिन्जयोमा के लिए स्तर का पता लगाने की कोई मानक प्रणाली नहीं है। ट्यूमर को हाल ही में पहचान किए गए या दुबारा होने के रूप में वर्णित किया जाता है।
Craniopharyngiomas are benign and very rarely spread to other parts of the brain. However, they can cause serious problems including changes in endocrine function and damage to the optic nerve. Treatment can be difficult due to the location of the tumor.
Survival rates for craniopharyngioma are estimated to be between 80 and 90% 10 years after diagnosis. However, long-term quality of life for patients with craniopharyngioma is an important consideration when planning treatments. Tumors that progress after radiation therapy are difficult to cure if surgery cannot be performed to remove the tumor entirely.
इलाज कई कारकों पर निर्भर करता है जिसमें ट्यूमर का आकार और स्थान, बच्चे की आयु और ट्यूमर के विशिष्ट लक्षण शामिल हैं। क्रेनियोफेरिन्जयोमा के इलाज में सर्जरी और रेडिएशन थेरेपी शामिल है। इसके लिए कोई प्रभावी कीमोथेरेपी नहीं है। अधिकांश स्थितियों में, क्रेनियोफेरिन्जयोमा के इलाज की पद्धति का निर्धारण उत्तरजीविता पर कम और बेहतर जीवन शैली पर अधिक निर्भर होता है। यह आवश्यक है कि रोगियों का इलाज रेडिएशन कैंसरविज्ञान, न्यूरोसर्जरी, एंडोक्रिनोलॉजी, तंत्रिकाविज्ञान / स्नायुविज्ञान और नेत्र विज्ञान के विशेषज्ञों सहित एक अनुभवी चिकित्सीय टीम के द्वारा किया जाए। चिकित्सकों को परिवारों के साथ प्रत्येक इलाज के जोखिम और लाभों के बारे में चर्चा करनी चाहिए ताकि वे विचारपूर्ण निर्णय ले सकें।
क्रेनियोफेरिन्जयोमा से बचने वाले अधिकांश लोग, ट्यूमर या उसके इलाज के कारण, उलझन / जटिलताओं से ग्रस्त रहते हैं जो उनकी जीवन शैली को प्रभावित करती हैं।
These problems may include:
The pituitary gland is called the “master gland” because it is responsible for many hormones and control of other glands. Abnormal pituitary function can lead to a number of problems. These problems may include obesity, poor lipid profile, lower bone mineral density, and lower fertility. These problems can occur even when the patient takes hormone replacement medicines.
Damage to the hypothalamus also results in hormone changes that affect quality of life. These problems include increased appetite, morbid obesity, and changes in behavior and emotions.
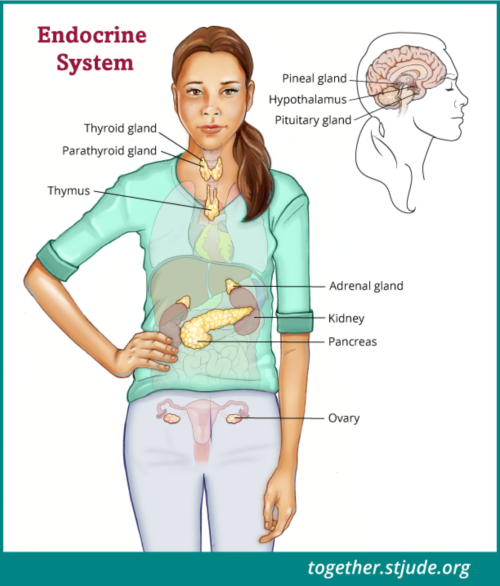
क्रेनियोफेरिन्जयोमा के बाद के जीवन में एंडोक्राइन तंत्र से जुड़ी समस्याएं हो सकती हैं। एंडोक्राइन तंत्र ग्रंथियों का एक समूह है जो शरीर के कई कामों जैसे विकास, जवान होने के दौरान शरीर में होने वाले बदलावों, ऊर्जा स्तर, मूत्र उत्पादन और तनाव प्रतिक्रिया को नियंत्रित करता है।
मेटाबॉलिक सिंड्रोम एक मुख्य स्वास्थ्य समस्या है जो बचपन में हुए क्रेनियोफेरिन्जयोमा से जीवित बचने वाले लोगों की जीवन शैली और आयुकाल को प्रभावित करती है। यह सिंड्रोम स्थितियों का एक समूह है जिसमें मोटापा, उच्च ट्राइग्लिसराइड स्तर, निम्न एचडीएल स्तर (अच्छा कोलेस्ट्रॉल), उच्च रक्तचाप, और उच्च रक्त शर्करा शामिल हैं। मेटाबॉलिक सिंड्रोम हृदय रोग, आघात और मधुमेह/डायबीटीज़ से जुड़ा हुआ है।
सर्जरी और रेडिएशन थेरेपी सहित, क्रेनियोफेरिन्जयोमा के इलाज व्यक्ति के मस्तिष्क की रक्त वाहिकाओं में समस्याएं पैदा करने के जोखिम को बढ़ाते हैं। इसके परिणामस्वरूप धमनियों में सूजन और आघात की समस्या हो सकती है। रोगियों में दौरे पड़ने और संज्ञानात्मक क्षति होने के जोखिम में भी वृद्धि होती है।
Children with craniopharyngioma need ongoing care by a multidisciplinary team to monitor disease progression, evaluate hormone levels and function, and address health problems related to the disease and/or treatments.
Patients can also benefit from psychosocial support during treatment and survivorship. Care team members representing Psychology, Child Life, Social Work, and other disciplines can assist with coping and adjustment concerns including risk for social isolation and depression.
क्रेनियोफेरिन्जयोमा अक्सर हाइपोथेलेमस के कारण होता है, हाइपोथेलेमस को नुकसान के कारण अत्यधिक वजन बढ़ जाता है। यह मेटाबोलिज्म (चयापचय) में परिवर्तन (आराम से कम कैलोरी जलना), भूख में वृद्धि और कम शारीरिक गतिविधि के स्तर सहित कारकों की एक जटिल बातचीत के कारण होने की संभावना है। मोटापा तब भी हो सकता है जब रोगी सामान्य से अधिक नहीं खाते हैं। हाइपोथेलेमस मोटापे का इलाज करना कठिन है, और यह रोगियों, परिवारों और चिकित्सक के लिए निराशाजनक हो सकता है। मोटापा हृदय रोग, मधुमेह/डायबीटीज़, आघात और मेटाबॉलिक सिंड्रोम के साथ-साथ खराब शारीरिक कार्य, जोड़ों की समस्याओं और कम फिटनेस स्तर के जोखिम को बढ़ाता है। क्रेनियोफेरिन्जयोमा से बचे लोगों की जीवन शैली के लिए, अच्छे पोषण और शारीरिक गतिविधि जैसी स्वस्थ आदतों का महत्व और भी बढ़ जाता है।
मेटाबॉलिक सिंड्रोम एक आम स्वास्थ्य समस्या है जो बचपन में हुए क्रेनियोफेरिन्जयोमा से जीवित बचने वाले लोगों की जीवन शैली और आयुकाल को प्रभावित करती है। यह सिंड्रोम स्थितियों का एक समूह है जिसमें मोटापा, उच्च रक्तचाप, उच्च रक्त शर्करा का स्तर, उच्च ट्राइग्लिसराइड का स्तर और निम्न एचडीएल स्तर (अच्छा कोलेस्ट्रॉल) शामिल हैं। मेटाबॉलिक सिंड्रोम हृदय रोग, आघात और मधुमेह/डायबीटीज़ से जुड़ा हुआ है।
क्रेनियोफेरिन्जयोमा से बचे लोगों में नींद की अधिकता जैसे कि दिन के समय नींद आना आम है। यह अक्सर हाइपोथेलेमस की खराबी की वजह से होता है। नींद की बीमारी थकान, भावनात्मक और व्यवहार संबंधी समस्याओं और सीखने या स्मृति संबंधी समस्याओं जैसे लक्षणों में योगदान कर सकता है। थकान महसूस करना भी स्वस्थ खाने या शारीरिक रूप से सक्रिय होने को कठिन बनाता है, जिससे आगे स्वास्थ्य संबंधी समस्याएं हो सकती हैं। नींद की बीमारी का संदेह होने पर रोगियों के लिए स्वस्थ नींद की आदतें और मदद लेना महत्वपूर्ण है।
क्रेनियोफेरिन्जयोमा के लिए इलाज, जिसमें सर्जरी और रेडिएशन थेरेपी शामिल हैं, दीर्घकालिक मस्तिष्क स्वास्थ्य को प्रभावित कर सकते हैं। क्रेनियोफेरिन्जयोमा से बचे लोगों को अक्सर मस्तिष्क की रक्त वाहिकाओं में समस्याओं के विकास का अधिक खतरा होता है। इन परिवर्तनों से कभी-कभी इस्किमिया या आघात हो सकता है। रोगियों में दौरे पड़ने के जोखिम में भी वृद्धि होती है। क्रेनियोफेरिन्जयोमा वाले बच्चों में संज्ञानात्मक समस्याएं (संज्ञानात्मक देरी से प्रभाव) हो सकती हैं। कक्षा में सामंजस्य और स्कूल सहायता सेवाएं छात्रों और परिवारों को किसी भी शैक्षिक चुनौतियों से निपटने में मदद कर सकती हैं।
हालांकि, क्रेनियोफेरिन्जयोमा वाले अधिकांश बच्चे अपनी बीमारी से बचे रहते हैं, दीर्घकालिक प्रभाव आम हैं। रोगियों और परिवार को जीवन शैली को बढ़ावा देने में मदद करने के लिए कुछ चीजें हैं:
—
समीक्षा की गई: जून, 2018