کھلا
بند کریں
کرینیوفرنجیوما کیا ہے؟
کرینیوفرنجیوماس نایاب ٹیومر ہیں جو دماغ میں نشوونما پاتے ہیں۔ ان کی تشخیص اکثر 5 سے 14 سال کے عمر کے بچوں میں ہوتی ہے۔ یہ ٹیومرز بچپن کے برین ٹیومرز کا تقریبا 6 فیصد ہیں۔ امریکہ میں ہر سال پیڈیاٹرک کرینیوفرنجیوماس کے تقریبا 100-200 کیس رپورٹ ہوتے ہیں۔ کرینیوفیرنجیوما کے لیے 10 سالہ بقا کی شرح تقریبا 80-90% ہے۔
کرینیوفیرنجیوما عام طور پر ٹھوس بڑے پیمانے پر اور سیال سے بھرا ہوئے سسٹ پر مشتمل ہوتا ہے۔ یہ بے ضرر، آہستہ آہستہ بڑھنے والے ٹیومرز ہیں اور دماغ کے دوسرے حصوں میں شاذ و نادر ہی پھیلتے ہیں۔ تاہم، دماغ کے ارد گرد اہم ڈھانچے پر اثر انداز ہونے کی وجہ سے ٹیومر بہت نقصان دہ ثابت ہوسکتا ہے۔ کرینیوفیرنجیوماس عام طور پر پٹیوٹری گلینڈ اور ہائپو تھیلمس کے قریب تیار ہوتے ہیں۔ اس جگہ کی وجہ سے، ٹیومر انڈوکرائن کے فنکشن کو متاثر کرتا ہے۔ اگر ٹیومر آپٹک اعصاب کے قریب ہے تو، بینائی بھی متاثر ہوسکتی ہے۔
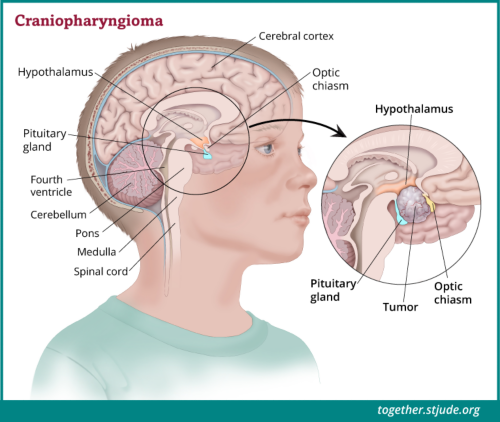
کرینیوفیرنجیوماس عام طور پر پٹیوٹری گلینڈ اور ہائپو تھیلمس کے قریب تیار ہوتے ہیں۔ اس حصے کے ٹیومرز انڈوکرائن کے فنکشن کو متاثر کرتے ہیں۔ اگر ٹیومر آپٹک اعصاب کے قریب ہے تو، بینائی بھی متاثر ہوسکتی ہے۔
کرینیوفیرنجیوماز کے علاج میں سرجری، ریڈی ایشن تھراپی یا دونوں شامل ہوسکتے ہیں۔ سرجری کو صرف منتخب معاملات میں استعمال کیا جا سکتا ہے جب ٹیومر کو محدود ضمنی اثرات کے ساتھ محفوظ طریقے سے ہٹایا جا سکے ۔ ٹیومر کے ایک حصے کو دور کرنے کے لیے سرجری کی اکثر ضرورت ہوتی ہے تاکہ بصری راستوں کے دباو کو کم کیا جا سکے یا سیال سے بھرے (دماغی نالی کے سیال) راستوں کی رکاوٹ کو دور کیا جا سکے۔
ریڈی ایشن تھراپی کا استعمال سرجری کے بعد باقی ماندہ ٹیومر کے علاج کے لیے کیا جاتا ہے۔ ریڈی ایشن تھراپی کا استعمال صرف منتخب معاملات میں ہی کیا جاسکتا ہے۔
فی الحال کرینیوفیرنجیوما کی کوئی معقول وجہ معلوم نہیں ہے۔ محققین ان ٹیومرز سے وابستہ جین کی تبدیلیوں کے بارے میں مزید معلومات حاصل کررہے ہیں۔ کرینیوفیرنجیوما زیادہ تر 5 سے 14 سال کے عمر کے بچوں میں ہی تشخیص کیا جاتا ہے۔ یہ ٹیومر 2 سال سے کم عمر کے بچوں میں شاذ و نادر ہی ہوتا ہے۔
کرینیوفیرنجیوما کے آثار اور علامات
ٹیومر کے سائز اور جگہ کی بنیاد پر کرینیوفیرنجیوما کی علامات مختلف ہوتی ہیں۔ علامات میں مندرجہ ذیل شامل ہیں:
ڈاکٹرز کئی طریقوں سے کرینیوفیرنجیوما اور ٹیومر کے اثرات کی جانچ کرتے ہیں۔ ان ٹیسٹوں میں شامل ہیں:
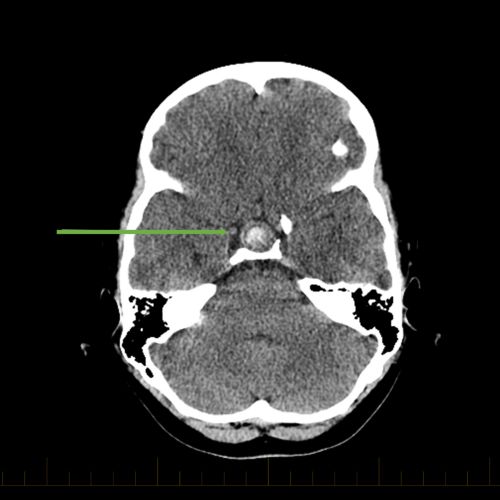
ایکسیل CT میں کرینیوفرنجیوما
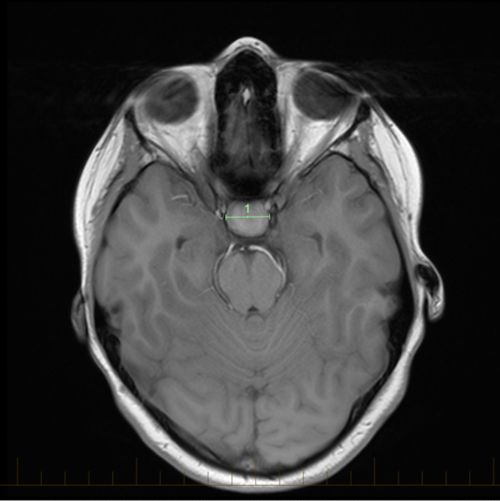
ایکسیل MRI میں کرینیوفرنجیوما
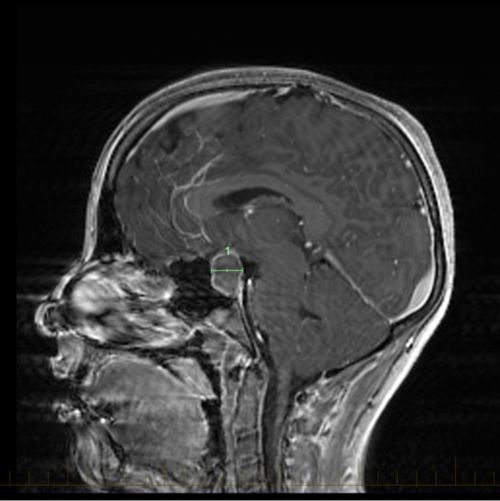
سیجیٹل MRI کرینیوفیرنجیوما کے سائز کے نشانات کو ظاہر کرتا ہے۔
کرینیوفیرنجیوما کے لیے اسٹیجنگ کی کوئی معیاری درجہ بندی موجود نہیں ہے۔ ٹیومرز کے نئے ہونے یا بار بار ہونے کی تشخیس کے طور پر بیان کیا جاتا ہے۔
یہ کرینیوفیرنجیوما بے ضرر ہیں اور شاذ و نادر ہی دماغ کے دوسرے حصوں میں پھیلتے ہیں۔ تاہم، یہ سنگین پریشانیوں کا سبب بن سکتے ہیں جن میں اینڈوکرائن فنکشن میں تبدیلی اور بینائی کے اعصاب کا نقصان بھی شامل ہے۔ ٹیومر کی جگہ کی وجہ سے علاج میں پریشانی ہوسکتی ہے۔
تشخیص کے 10 سال بعد کرینیوفیرنجیوما کے لیے بقا کی شرح 80 اور 90% کے درمیان ہونے کا تخمینہ ہے۔ تاہم، علاج کی منصوبہ بندی کرتے وقت کرینیوفیرنجیوما کے مریضوں کے لیے طویل مدتی معیار زندگی ایک اہم غور طلب معاملہ ہے۔ اگر سرجری مکمل طور پر ٹیومر کو ختم کرنے کے لیے نہیں کی جاتی ہے تو ٹیومرز جو ریڈی ایشن تھراپی کے بعد بڑھتے ہیں ان کا علاج کرنا مشکل ہوتا ہے۔
علاج کئی عوامل پر منحصر ہے، بشمول ٹیومر کا سائز اور مقام، بچے کی عمر اور ٹیومر کی خصوصیات۔ کرینیوفیرنجیوما کے علاج میں سرجری اور ریڈی ایشن تھراپی شامل ہیں۔ کوئی موثر کیموتھراپی نہیں ہے۔ زیادہ تر معاملات میں، کرینیوفیرنجیوما کے علاج کے لیے نقطہ نظر بقا کا فیصلہ کم اور معیار زندگی زیادہ ہے۔ یہ ضروری ہے کہ مریضوں کا علاج ایک تجربہ کار میڈیکل ٹیم کے ذریعہ کیا جائے جس میں ریڈی ایشن آنکولوجی، نیورو سرجری، اینڈو کرینولوجی، نیورولوجی، اور بینائی یعنی آنکھوں کے ماہرین بھی شامل ہیں۔ ڈاکٹروں کو اہل خانہ کے ساتھ ہر علاج کے خطرات اور فوائد پر بات کرنی چاہیے تاکہ وہ ہر چیز سے آگاہ ہوکر فیصلہ کر سکیں۔
کرینیوفیرنجیوما کے بعد زندگی
کرینیوفیرنجیوما سے زیادہ تر زندہ بچ جانے والے افراد ان پیچیدہ مسائل سے دوچار ہوتے ہیں جو ٹیومر یا اس کے علاج کی وجہ سے معیارِ زندگی کو متاثر کرتے ہیں۔
ان پریشانیوں میں درج ذیل شامل ہیں:
پٹیوٹری گلینڈ کو "ماسٹر گلینڈ" کہا جاتا ہے کیونکہ یہ بہت سے ہارمونز اور دیگر گلینڈ کے کنٹرول کے لیے ذمہ دار ہے۔ غیر معمولی پٹیوٹری فنکشن بہت سارے مسائل کا باعث بن سکتا ہے۔ ان مسائل میں موٹاپا، ناقص لپڈ پروفائل، نچلی ہڈی کی معدنی کثافت، اور کم فرٹیلیٹی (اولاد پیدا کرنے کی صلاحیت) شامل ہوسکتی ہے۔ یہ مسئلہ اس وقت بھی پیش آسکتا ہے جب مریض ہارمون تبدیل کرنے والی دوائیں لیتا ہے۔
ہائپو تھیلمس کو پہنچنے والے نقصان کی وجہ سے ہارمون میں بھی تبدیلی آجاتی ہے جو معیار زندگی کو متاثر کرتی ہے۔ ان مسائل میں بھوک میں اضافہ، موٹاپے کا مرض ، اور رویے اور جذبات میں تبدیلی شامل ہیں۔
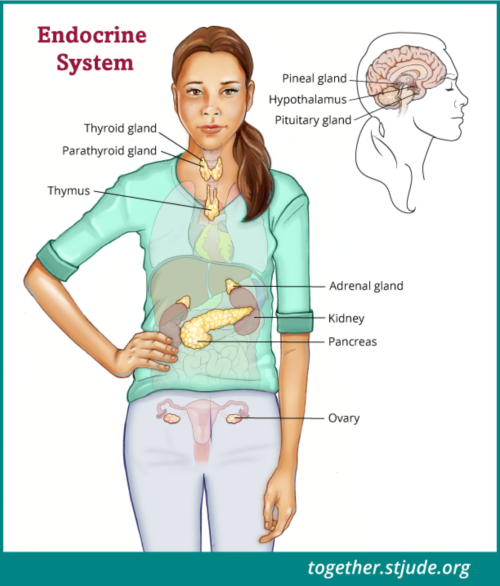
کرینیوفیرنجیوما کے بعد کی زندگی میں اینڈوکرائن سسٹم کے مسائل شامل ہوسکتے ہیں۔ اندورنی غدود کا نظام غدودوں کا ایک ایسا گروپ ہے جو جسم کے بہت سے عمل جیسے ترقی، جوانی کے دوران جسم میں ہونے والی تبدیلی، توانائی کی سطح، پیشاب کی پیداوار، اور تناؤ کے رد عمل کو کنٹرول کرتا ہے۔
میٹابولک سنڈروم ایک اہم صحت کا مسئلہ ہے جو بچپن کے کرینیوفیرنجیوما سے بچ جانے والوں کے معیار زندگی اور لمبی عمر کو متاثر کرتا ہے۔ یہ سنڈروم حالات کا ایک گروپ ہے جس میں موٹاپا، ہائی ٹرائگلسرائڈ لیول، کم HDL لیول (اچھا کولیسٹرول)، ہائی بلڈ پریشر، اور ہائی بلڈ شوگر شامل ہیں۔ میٹابولک سنڈروم دل کی بیماری، فالج اور ذیابیطس سے منسلک ہوتا ہے۔
سرجری اور ریڈی ایشن تھراپی سمیت کرینیوفیرنجیوما کا علاج، کسی شخص کے دماغ کے خون کی رگوں میں مسائل پیدا ہونے کا خطرہ بڑھاتا ہے۔ یہ خون کی کمی اور فالج کا باعث بن سکتا ہے۔ مریضوں میں دوروں اور ادراکی صلاحیت کا خطرہ بھی بڑھ جاتا ہے۔
کرینیوفیرنجیوما والے بچوں کو ایک کثیر الشعبہ ٹیم کی طرف سے بڑھتی ہوئی بیماری کی نگرانی، ہارمون کی سطح اور افعال کا جائزہ لینے، اور بیماری اور/یا علاج سے متعلقہ صحت کے مسائل کو حل کرنے کی ضرورت ہوتی ہے۔
مریض علاج اور بقا کے دوران نفسیاتی مدد سے بھی فائدہ اٹھا سکتے ہیں۔ نگہداشت ٹیم کے ارکان جو نفسیات، چائلڈ لائف، سوشل ورک، اور دیگر شعبوں کی نمائندگی کرتے ہیں، وہ معاشرتی اکیلے پن اور ڈپریشن کے خطرے سمیت خدشات سے نمٹنے اور منظم کرنے میں مدد کر سکتے ہیں۔
—
نظر ثانی شدہ: جون 2018