Меню
Закрити
Радіотерапія є методом лікування багатьох форм раку у дітей.
У радіотерапії використовуються пучки променів, рентгенівських або протонних, для зменшення пухлини та знищення ракових клітин. Радіотерапія діє шляхом пошкодження ДНК ракових клітин.
Онколог-радіолог – це лікар, який проводить радіотерапію. Онколог-радіолог спільно з групою з радіотерапії розробляє індивідуальний план лікування для кожної дитини.
Іноді опромінення може бути єдиним варіантом лікування. В інших випадках план лікування може поєднувати радіотерапію з іншими методами, такими як хірургічна операція та хіміотерапія.
Опромінення спрямовується на пухлину, але може пошкоджувати сусідні здорові тканини. Це може призвести до появи побічних ефектів. Деякі побічні ефекти порушують ріст і розвиток дітей та підлітків. Лікарі планують лікування таким чином, щоб максимально захистити здорові тканини.
Пацієнт та його родина зустрінуться з членами лікуючої групи. Лікарі пояснять процес лікування та нададуть відповіді на запитання. Перед цією зустріччю членам родин варто записати свої запитання. Не треба соромитись питати лікуючу групу, якщо щось незрозуміло. Іноді корисно привести із собою родича чи друга, який допоможе все записувати. Якщо питання виникли після зустрічі, зверніться до лікуючої групи ще раз.
Лікар може обговорити з батьками необхідність седаціїдля пацієнта. Лікарі можуть рекомендувати седацію дітям молодшого віку та пацієнтам, яким складно залишатися нерухомими під час процедур.
Лікувальна група обговорить з батьками мету та побічні ефекти радіотерапії. Цей процес називається отриманням інформованої згоди. Це означає, що перед початком лікування пацієнт та його родина повинні дати свій дозвіл.
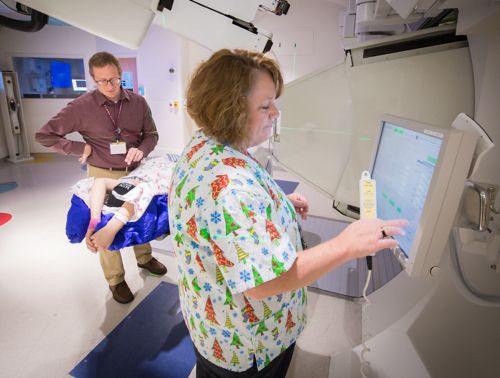
Підготовка та планування в основному полягають у складанні плану лікування, яке дозволить найбільш ефективно знищити рак, обмежити пошкодження здорових клітин та знизити ймовірність віддалених наслідків.
Симуляція – це перший етап планування радіотерапії пацієнта. Пацієнту проводять КТ і, в деяких випадках, МРТ, щоб точно визначити місце розташування пухлини (або її колишнє місце розташування, якщо проводилася операція).
Перед симуляцією для пацієнта виготовляють індивідуальну маску або форму для тіла, яка допоможе йому прийняти правильне положення під час процедури.
У більшості випадків пацієнтам вводять контрастну речовину для КТ або МРТ симуляції. У графіку процедур пацієнта буде вказано, що необхідно утриматися від їжі та пиття перед введенням контрастної речовини. Дуже важливо точно дотримуватися цих вказівок. Повідомте лікуючу групу про всі попередні алергічні реакції на контрастну речовину, якщо такі були.
У разі використання контрастна речовина вводиться пацієнту внутрішньовенно. Якщо у пацієнта не встановлено порт-системи, центрального катетера або іншого пристрою для внутрішньовенного введення, медсестра його встановить.
Процедура КТ
КТ — це рентгенівське дослідження, необхідне для розрахунку плану радіотерапії. Пацієнт лежить у масці або формі для тіла на плоскому столі (кушетці) і стіл автоматично проходить (рухається) через сканер. Цей сканер виглядає як велике кільце або пончик. У процесі створюються знімки. Процедура триває близько години.
Процедура МРТ
Якщо при плануванні радіотерапії використовується МРТ, пацієнт лежить у масці або формі для тіла, а ділянка, що досліджується, поміщається всередину магніту (всередину круглого отвору МРТ-апарата). МРТ-апарат видає гучний шум, тому для захисту слуху використовуються беруші або навушники. Процедура МРТ зазвичай триває від 30 хвилин до години.
Що треба вдягати для проведення процедури
Пацієнту слід вдягнути вільний, комфортний одяг, який не має металевих деталей — кнопок, ґудзиків або блискавок. Краще за все надягнути футболку та спортивні штани, піжамні штани або інші штани з резинкою на талії. Досить часто лікуюча група просить пацієнта вдягнути лікарняний одяг.
Симуляція включає кілька етапів, щоб гарантувати, що опромінення щоразу потрапляє точно на потрібну ділянку.

Онколог-радіолог спільно з дозиметристами та медичними фізиками планує дозу та частоту опромінення, а також складає карту пучків опромінення.
Після симуляції онколог-радіолог разом із дозиметристами та медичними фізиками розробляє план лікування.
Група планує дозу та частоту опромінення, а також складає карту пучків опромінення.
Онколог-радіолог документально оформлює призначення, у якому точно вказані доза, частота та місце опромінення. Не всі види раку лікують однаковою дозою опромінення. План лікування залежить від багатьох факторів, у тому числі типу пухлини та віку дитини.
Перед першою процедурою група з радіотерапії зробить пацієнту рентгенівські знімки на апараті, щоб перевірити правильність всіх налаштувань апарата. Ці зображення підтверджують, що область, на яку буде діяти опромінення, точно відповідає зазначеній лікарем у плані. Перед першою процедурою опромінення лікар повинен схвалити зображення.
Перед першими процедурами онколог-радіолог пояснить родині пацієнта план лікування. Це слушний момент для обговорення наявних питань. Дитячий спеціаліст може працювати з пацієнтом, щоб пояснити процес лікування доступною для дитини мовою та за допомогою медичної гри.
Онколог-радіолог пояснить:
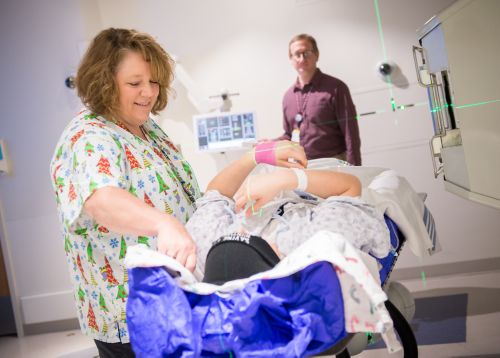
Пацієнти, що проходять радіотерапію, поміщаються у спеціальний пристрій, що забезпечує однакове положення тіла під час кожного сеансу. Цими пристроями може бути маска або форма для тіла у вигляді крісла-мішка з ефектом пам'яті.
Більшість пацієнтів отримують радіотерапію амбулаторно. Реєстратор разом із родиною складе графік візитів для радіотерапії. Якщо пацієнту потрібна седація, призначать окремий прийом для проведення цієї процедури.
Пацієнти та їхні родини завжди повинні дотримуватись процедури реєстрації, встановленої в дитячому медичному центрі.
Як правило, графік виглядає наступним чином:
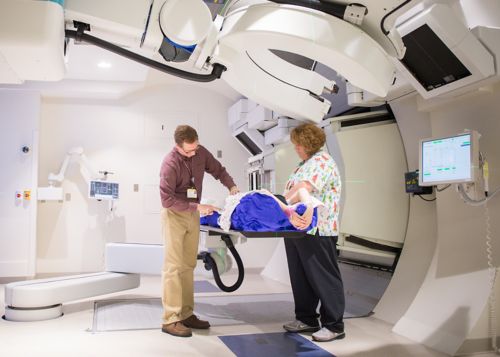
Радіотерапія, як правило, спрямована на невелику локалізовану ділянку тіла, наприклад, частину головного мозку, хребта, м'яких тканин або кістки.
Радіотерапія може спричинити появу деяких реакцій організму, таких як втома, нудота та блювота, а також шкірні реакції. Після радіотерапії у пацієнтів можуть спостерігатися деякі побічні ефекти протягом кількох тижнів. Іноді вони тривають кілька місяців, але таке буває рідко. Більшість із них з часом повністю зникає.
Інші побічні ефекти залежать від того, яка частина тіла піддавалася опроміненню. У пацієнтів часто спостерігаються зміни стану шкіри та випадіння волосся у місці, де діяло опромінення. Наприклад, якщо опромінення діяло на коліно, можуть спостерігатися зміни стану шкіри та випадіння волосся в області коліна.
Інші побічні ефекти опромінення, залежно від місця дії:
| Місце | Можливі побічні ефекти |
|---|---|
| Голова/шия | Втома Випадіння волосся Нудота та блювота Головний біль Пелена перед очима Проблеми з ротовою порожниною Зміни смаку Порушення, пов'язані з горлом, наприклад проблеми з ковтанням Зниження активності щитовидної залози |
| Грудна клітка | Втома Випадіння волосся Зміни стану шкіри Порушення, пов'язані з горлом, наприклад проблеми з ковтанням Кашель Задишка |
| Шлунок/живіт | Діарея Втома Випадіння волосся Нудота та блювота Зміни стану шкіри Порушення, пов'язані із сечовипусканням та сечовим міхуром |
| Таз/пряма кишка | Діарея Втома Випадіння волосся Нудота та блювота Порушення статевої функції Розлади дітородної функції Зміни стану шкіри Порушення, пов'язані із сечовипусканням та сечовим міхуром |
Джерело: Національний інститут раку
Шкірні реакції можуть посилюватися протягом 7-10 днів після останньої сесії опромінення. У цей період важливо ретельно доглядати за шкірою . Якщо шкірна реакція посилюється або збільшується біль, або якщо у вашої дитини підвищується температура, зателефонуйте до відділення радіотерапії.
Протягом кількох тижнів після закінчення радіотерапії у пацієнтів може знизитися відчуття голоду. Важливо дотримуватись збалансованої дієти. Також необхідно на день випивати принаймні шість склянок води, обсягом 8 унцій кожна.
Якщо у якості побічного ефекту заявилася нудота або блювота, можуть бути призначені ліки проти нудоти. Лікар може порадити вам приймати ці ліки протягом більш тривалого або меншого часу. Переконайтеся, що у вас вдома є ліки від нудоти, на випадок, якщо нудота з'явиться знову. Якщо ліки не діють, зверніться до групи спеціалістів з догляду.
Після закінчення терапії пацієнти можуть відчувати занепад сил протягом кількох тижнів або навіть місяців. Їхньому організму потрібно відновитися, тому пацієнтам слід багато відпочивати. Можливо, вам доведеться змінити свій звичайний розпорядок дня, щоб дитина могла достатньо відпочивати.
Якщо дозволить лікар, пацієнти можуть повернутися до навчання в школі та звичайних занять одразу після радіотерапії.
У дуже рідких випадках віддаленим наслідком опромінення може бути розвиток раку в області, де на пацієнта діяло радіаційне опромінення. Це одна з причин, чому пацієнтам треба робити регулярні контрольні візити після завершення терапії.
Ознаками раку можуть бути зміни стану шкіри, зміна вигляду родимок, біль у кістках або потовщення чи шишка, яка не зникає. Група спеціалістів з догляду буде перевіряти наявність ознак та змін під час обстеження. Пацієнтам (або батькам, якщо пацієнт занадто маленький) рекомендується щомісяця робити самообстеження.
| Місце | Можливі віддалені наслідки |
|---|---|
| Мозок/голова/шия/хребет | • Порушення мислення та розлади навчання, які іноді називають когнітивними віддаленими наслідками • Порушення, пов'язані з ростом та статевим дозріванням, що впливають на ендокринну систему • Проблеми зі слухом • Проблеми з ротовою порожниною та зубами • Проблеми з хребтом • Надмірна вага та ожиріння • Порушення зору |
| Грудна клітка | • Рак молочної залози • Порушення в роботі серця • Проблеми з легенями та диханням |
| Шлунок/живіт | • Рак товстої та прямої кишок • Порушення в роботі травної системи • Вплив на печінку |
| Таз | • Рак товстої та прямої кишок |
—
Остання редакція: липень 2020 року