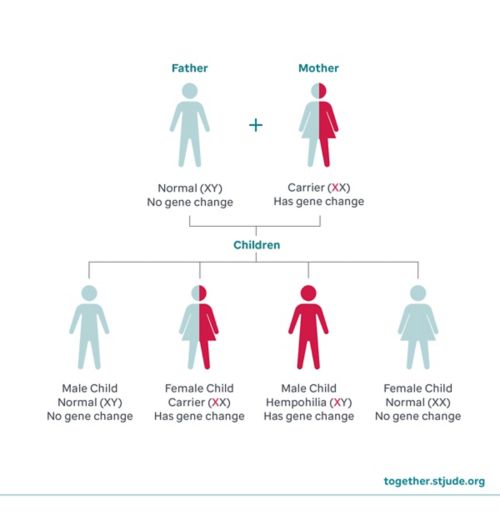
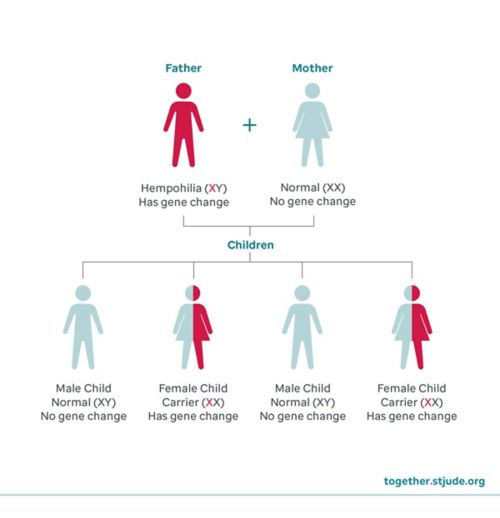
Jeśli u Twojego dziecka zdiagnozowano hemofilię, będzie ono leczone przez hematologa, lekarza specjalizującego się w leczeniu chorób krwi.
Leczenie hemofilii zależy od stopnia zaawansowania choroby, poziomu aktywności dziecka oraz koniecznych zabiegów medycznych lub stomatologicznych. Obecnie dostępne terapie obejmują:
terapię zastępczą czynnikiem krzepnięcia
Terapia zastępcza jest podstawową metodą leczenia hemofilii. Leczenie to polega na uzupełnieniu czynnika krzepnięcia, którego poziom we krwi jest niski lub który jest całkowicie nieobecny.
Leki zawierające czynniki krzepnięcia stosowane w terapii zastępczej mogą być wytwarzane z osocza krwi od dawców (koncentrat czynników krzepnięcia z osocza). Osocze to część krwi zawierająca białka krzepnięcia. Czynniki krzepnięcia stosowane w terapii zastępczej mogą być również koncentratami wytworzonymi sztucznie, zwanymi rekombinowanymi czynnikami krzepnięcia.
Terapia zastępcza w przypadku hemofilii jest podawana dożylnie i może być podawana w szpitalu/przychodni lub w domu przez przeszkolonego opiekuna. Po podaniu czynnik krzepnięcia szybko działa w celu zwiększenia poziomu czynnika.
- Produkty zawierające czynnik VIII (8) to między innymi: ADVATE®, ELOCTATE®, ALPHANTE®, NUWIQ®
- Produkty zawierające czynnik IX (9) to między innymi: BeneFIX®, ALPROLIX®, IDELVION®
Leczenie produktami zawierającymi czynnik krzepnięcia może być stosowane zapobiegawczo (profilaktycznie) lub w razie potrzeby, gdy pojawią się objawy krwawienia. Decyzję o rozpoczęciu profilaktyki podejmuje hematolog wraz z rodziną pacjenta. Badania wykazały jednak, że dzieci z hemofilią, które otrzymywały regularne leczenie w celu zapobiegania krwawieniom, miały mniej uszkodzeń stawów w wieku 6 lat niż dzieci, którym podawano leczenie dopiero po wystąpieniu krwawienia.
Nowa terapia podskórna
Emicizumab (HEMLIBRA®) jest lekiem stosowanym w celu zapobiegania krwawieniom u pacjentów z hemofilią typu A, czyli hemofilią związaną z niedoborem czynnika VIII (8). Emicizumab naśladuje działanie czynnika VIII (8) i wspomaga krzepnięcie krwi.
Ponieważ emicizumab nie jest rzeczywistym czynnikiem VIII (8), działa nawet u pacjentów, u których występują inhibitory. Emicizumab podaje się w postaci wstrzyknięcia podskórnego raz w tygodniu, co dwa tygodnie lub co 4 tygodnie, aby zapobiec krwawieniom.
Lek ten jest stosowany wyłącznie w profilaktyce. Nie należy go stosować w leczeniu aktywnego krwawienia. Działa wyłącznie w przypadku hemofilii typu VIII (8), a nie IX (9). W przypadku wystąpienia krwawienia pacjent musi otrzymać koncentrat czynnika VIII (8) (lub czynnika VIIa w przypadku inhibitora) w celu leczenia krwawienia.
Octan desmopresyny (DDVAP)
DDVAP jest syntetycznym hormonem stosowanym w leczeniu niektórych osób z łagodną postacią hemofilii typu A. Nie stosuje się go w leczeniu hemofilii typu B ani ciężkiej postaci hemofilii.
DDAVP powoduje uwalnianie czynnika von Willebranda z miejsc, w których jest on magazynowany, czyli z wyściółki naczyń krwionośnych i płytek krwi. Czynnik von Willebranda wiąże się z czynnikiem VIII (8) we krwi. Bez czynnika von Willebranda czynnik VIII (8) ulega szybkiemu zniszczeniu. Ponieważ jest związany z czynnikiem VIII (8), czynnik von Willebranda zwiększa ilość czynnika krzepnięcia VIII (8) we krwi.
Leczenie preparatem DDAVP stosuje się tylko w określonych sytuacjach, np. przed zabiegiem stomatologicznym, aby zmniejszyć krwawienie lub zapobiec jego wystąpieniu. Częste stosowanie tego leku zmniejsza jego skuteczność.
U niektórych osób stosowanie DDAVP nie powoduje wystarczającego wzrostu poziomu czynnika VIII (8). Aby sprawdzić, czy dziecko dobrze zareaguje na lek, zespół opiekujący się dzieckiem może zlecić wykonanie testu prowokacyjnego z użyciem DDAVP. Badanie to pozwoli zmierzyć poziom czynnika VIII (8) we krwi przed i po podaniu leku.
Leki przeciwfibrynolityczne
Leki przeciwfibrynolityczne stosuje się w celu utrzymania skrzepów krwi po ich utworzeniu. Leki te obejmują kwas traneksamowy (Lysteda®) i kwas aminokapronowy (Amicar®).
Leki przeciwfibrynolityczne mogą być czasami stosowane wraz z terapią zastępczą czynnikiem krzepnięcia lub DDAVP. Leki te są zazwyczaj przyjmowane przed i po zabiegu stomatologicznym. Stosuje się je w celu zatrzymania krwawienia z jamy ustnej lub nosa lub w leczeniu obfitych miesiączek.
Terapia genowa
Naukowcy badają nowe metody terapii genowej hemofilii. Terapie genowe polegają na zmianie lub naprawie genów, aby skorygować geny powodujące hemofilię. Badacze kontynuują badania nad terapią genową w ramach badań klinicznych, aby znaleźć sposoby zapobiegania lub zmniejszenia krwawień u osób z hemofilią.
- Trwają badania nad opracowaniem metody wprowadzania bardziej użytecznych czynników krzepnięcia do komórek osób z hemofilią w celu poprawy krzepnięcia krwi.
- Badacze koncentrują się również na terapii genowej, która może pomóc osobom cierpiącym na hemofilię w rozpoczęciu normalnej produkcji czynników krzepnięcia. Może to zmniejszyć lub wyeliminować potrzebę regularnej terapii zastępczej.