Imunoterapia é um tipo de tratamento de câncer que usa o sistema imunológico para combater o câncer. O sistema imunológico é a defesa do corpo contra infecções e doenças. Ele atua no ataque a germes, como bactérias e vírus. O sistema imunológico também ajuda a se livrar de células não saudáveis ou danificadas no corpo. Como o sistema imunológico faz parte do corpo, a imunoterapia às vezes é chamada de terapia biológica ou de bioterapia.
A ideia básica da imunoterapia é simples: ajudar o corpo a se defender contra invasores nocivos. No entanto, as células cancerígenas podem ser traiçoeiras. Muitas vezes, elas encontram formas de mudar para que fiquem ocultas do sistema imunológico. Elas também usam vários métodos para desativar a defesa do corpo quando ele tenta contra-atacar. Em geral, as imunoterapias trabalham neutralizando algumas dessas diferentes formas que os cânceres usam para escapar:
- Ajudando o sistema imunológico a encontrar células cancerígenas para que ele possa atacá-las
- Aumentando a capacidade do sistema imunológico de responder ao câncer
Existem diferentes tipos de imunoterapia, e cada um deles trabalha de diferentes formas para ajudar na resposta imunológica.
Células imunológicas e imunoterapia: Células T e células NK
O sistema imunológico usa diferentes tipos de leucócitos especializados, incluindo células chamadas linfócitos, para atacar germes e outros invasores. Dois tipos de linfócitos, células T e células exterminadoras naturais (natural killers, NK), são o foco principal das imunoterapias atuais contra o câncer.
Células T
A imunidade baseada em células T é chamada de imunidade adaptativa ou adquirida, pois as células T são programadas para atacar somente depois que adquirem informações necessárias e específicas sobre as células nocivas. Em outras palavras, para que as células T tenham um "ok" para atacar células nocivas, primeiro elas precisam obter informações sobre a célula que estão enfrentando. As células T têm como alvo as células que reconhecem como próprias do corpo, mas que mostram que algo as prejudica, como quando um vírus as infecta. As células T fazem isso detectando uma proteína, chamada de antígeno, na superfície da célula que elas reconhecem como sendo estranha ou nociva. Elas detectam esse antígeno com um receptor de células T.
A maioria das imunoterapias baseadas em células T depende das células T serem capazes de ver o antígeno na superfície da células cancerígenas. Quando as células T descobrem um antígeno específico do câncer, o corpo faz várias cópias dessa célula T que podem reconhecer o antígeno, de modo que possam tentar localizar outras células cancerígenas com esse antígeno específico e atacá-las. Algumas células T também poderão se lembrar do antígeno e responder de novo caso ele volte a aparecer. Esta “memória” é uma forma importante de as imunoterapias baseadas em células T impedirem que as células cancerígenas com esse antígeno voltem (recidiva).
Os tipos de imunoterapias baseadas em células T incluem inibidores de pontos de checagem imunológico, vacinas, citocinas e transferência de células T.
Células exterminadoras naturais
As células exterminadoras naturais, ou células NK, são outro tipo de linfócitos importantes na imunidade. As células NK patrulham o corpo procurando células que sejam “diferentes delas”, como as bactérias. As células NK não dependem da presença de um antígeno específico na célula cancerígena. A imunidade baseada em células NK, conhecida como imunidade inata, é uma imunidade mais geral.
Os tipos de imunoterapias baseadas em células NK incluem anticorpos monoclonais (desde que eles marquem as células cancerígenas e sinalizem as células NK para então vir e atacar), citocinas e transferência de células NK.
Tipos de imunoterapia
Anticorpos monoclonais
Anticorpos monoclonais são pequenas moléculas feitas em um laboratório que se conectam especificamente a antígenos de células cancerígenas. Os anticorpos monoclonais podem funcionar de várias formas diferentes. Eles podem ser usados para:
- Sinalizar as células cancerígenas para que o sistema imunológico (células NK) possa encontrá-las e atacá-las
- Carregar toxinas ou moléculas radioativas diretamente até as células cancerígenas para eliminá-las
- Bloquear sinais importantes para o crescimento das células cancerígenas
Como eles visam antígenos específicos, o tratamento com anticorpos monoclonais também pode ser considerado um tipo de terapia alvo.
Inibidores de pontos de checagem imunológicos
Os inibidores de pontos de checagem são medicamentos que desabilitam os "freios" no sistema imunológico. O sistema imunológico tem pontos de checagem ou sinais que o avisam para desacelerar. Esses pontos de checagem são importantes para impedir que uma resposta imune saia do controle e prejudique células saudáveis. Às vezes, as células cancerígenas usam esses sinais para se esconder do sistema imunológico. Os inibidores de pontos de checagem podem desabilitar o sinal de "parada" para que o sistema imunológico possa continuar.
Vacinas
Vacinas baseadas em tumores são administradas em pacientes que já têm câncer. Elas são diferentes de outras vacinas usadas para prevenir doenças. O objetivo de uma vacina para tratamento do câncer é ensinar o sistema imunológico o que ele precisa para lutar. A vacina contém um antígeno carcinogênico ou outro marcador tumoral. Isso ajuda a treinar células imunes para atacar células tumorais com esse marcador.
Citocinas
As citocinas são proteínas do corpo que ajudam a regular o sistema imunológico. Interferons e interleucinas são citocinas específicas que podem ser usadas no tratamento de câncer. Essas proteínas atuam como sinais para estimular células NK, células T e outras células imunes que atacam células cancerígenas.
Terapia celular adotiva
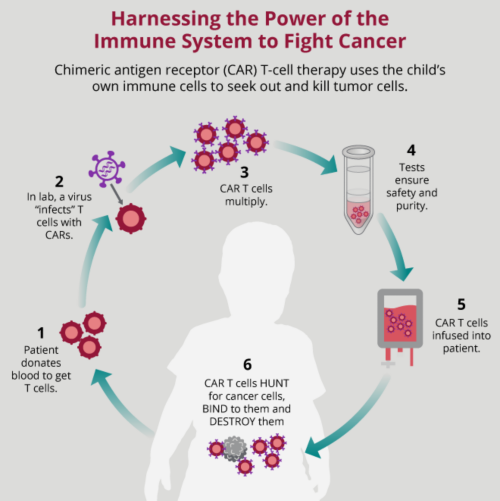
A terapia celular adotiva é um tipo de imunoterapia que utiliza células do sistema imunológico doadas ou células do próprio paciente coletadas do sangue. Em alguns tipos de terapia celular adotiva, as células imunes de um paciente são alteradas ou criadas em laboratório para torná-las mais capazes de atacar células cancerígenas. Células T ou células NK que não são mais criadas são usadas principalmente após transplante de medula óssea. Essas células são selecionadas do doador e depois dadas aos pacientes para destruir células tumorais.
Atualmente, duas abordagens de desenvolvimento são usadas para criar células T específicas do tumor. Ambas as abordagens seguem o mesmo procedimento. Primeiro, as células T são coletadas do paciente. Em seguida, no laboratório, elas são são modificadas para se tornarem específicas para o tumor, usando um receptor especial. Essas células são, então, cultivadas antes de serem injetadas de volta nos pacientes. Depois que são infundidos no paciente, as células T criadas procuram e destroem as células cancerígenas em todo o corpo. Os receptores específicos do tumor são chamados de receptores de células T (TCR) e receptores de antígeno quimérico (CAR). Há também estudos em andamento que exploram a adição do CAR a células NK.
Como a imunoterapia é administrada?
Os medicamentos de imunoterapia são normalmente administrados por injeção intravenosa (IV). As células imunes são administradas por IV ou injetadas diretamente na área do tumor.
A dose e a programação do tratamento dependem do tipo de terapia. A imunoterapia geralmente envolve várias doses de tratamento durante um período de tempo. Os tratamentos podem seguir uma programação específica ou um ciclo de tratamento e repouso. O objetivo da programação é permitir que a imunoterapia funcione e dê ao corpo a chance de se recuperar.
Os médicos monitoram os pacientes atentamente para ver como a terapia funciona e para observar os efeitos colaterais.
Efeitos colaterais da imunoterapia
Os efeitos colaterais da imunoterapia dependem do tipo específico de tratamento, mas os sintomas geralmente são o resultado da ativação do sistema imunológico. A inflamação ocorre quando o sistema imunológico é ativado. Isso pode ser uma resposta local ou uma resposta geral, uma vez que as células imunes viajam para as partes do corpo onde as células "intrusas" são encontradas. Os sintomas são frequentemente similares ao que acontece quando o corpo combate uma infecção, como um resfriado ou gripe. Os pacientes podem apresentar febre, calafrios, dores pelo corpo, erupções cutâneas e fadiga.
Outros efeitos colaterais da imunoterapia podem incluir:
- Inchaço ou ganho de peso devido à resposta das células imunológicas
- Dores de cabeça e confusão mental
- Alteração da pressão arterial
- Palpitações cardíacas
- Dificuldade para respirar
- Diarreia
O futuro da imunoterapia no câncer infantojuvenil
Como as células imunes podem circular pelo corpo, a imunoterapia também pode ajudar a eliminar células cancerígenas que se espalharam para além do tumor principal. Outro potencial benefício de usar o sistema imunológico para tratar o câncer é que algumas células imunes podem desenvolver uma resposta de "memória". As células T aprendem a atacar antígenos específicos e poderão se lembrar desse antígeno se ele voltar. As células T podem então responder mais rapidamente quando veem esse tipo de antígeno novamente. Essa memória do sistema imunológico é particularmente promissora na prevenção contra recidivas do câncer.
A imunoterapia é uma área de pesquisa emergente em câncer infantojuvenil. Estudos clínicos contínuos estão avaliando o uso da imunoterapia em vários cânceres pediátricos.
—
Revisado: Março de 2024